бластоматозный процесс что это такое
Бластоматозный процесс что это такое
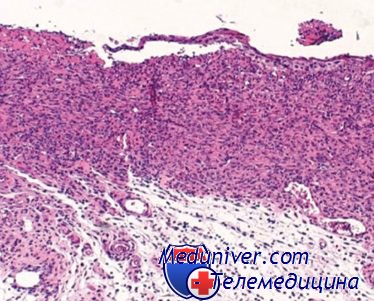
Параганглиомы легких (хемодектомы) описаны в виде мелких множественных узелков, расположенных в интерстициальной ткани легкого и в виде солитарных узлов. По гистологической характеристике они аналогичны клеткам хемодектом, но отличаются по ультраструктуре. Относительно опухолевой природы этих образований существуют разноречивые мнения. Тератомы легких встречаются редко.
Карциносаркома злокачественная опухоль, представленная сочетанием злокачественного эпителиального (рак) и мезенхимального (capкома) компонентов. Встречается редко — к 1980 г описано 33 случая карциносаркомы легкого У мужчин обнаруживается почти в 2 раза чаще, чем у женщин, преимущественно в возрасте от 50 до 60 лет. Растет в виде полиповидного образования в крупном бронхе. Диагноз возможен только при обнаружении элементов рака и саркомы (чаще плоскоклеточный рак и фибросаркома). Прогноз плохой.
Легочная бластома — редкая опухоль, гистогенез которой обсуждается в литературе до настоящего времени. Впервые описана Barnard (1952) как эмбриома, позже Н Spenser (1977) назвал ее бластомой. Встречается в любом возрасте, преимущественно у мужчин. Считается, что пневмобластома развивается из мультипотентных клеток мезодермы.
Опухоль располагается в периферических отделах легкого под плеврой. Имеет вид мягкого узла разной величины (до 10—15 см в диаметре) серовато желтого или серо-красного цвета с участками кровоизлияний и некрозов.
При микроскопическом исследовании состоит из недифференцированной соединительной ткани эмбрионального типа, среди которой расположены трубочки, выстланные многорядным вакуолизированным призматическим эпителием, очень напоминающие бронхиолы эмбриона. В других участках опухоли мезенхимальные клетки могут дифференцироваться в пучки гладких и изредка — поперечно исчерченных мышечных волокон, незрелый хрящ и волокнистую соединительную ткань. Эпителиальные элементы напоминают стадии развития легкого. Легочная бластома является «копией» нефробластомы. Степень злокачественности варьирует. Опухоль метастазирует в лимфатические узлы, головной мозг.
Внутрисосудистая склерозирующая бронхиолоальвеолярная опухоль легкого впервые описана в 1973 г. Обнаруживается случайно при рентгенологическом исследовании органов грудной клетки в виде множественных узловатых образований в обоих легких. При динамическом рентгенологическом наблюдении отмечается постепенное увеличение числа и размеров отдельных узлов. По мере разрушения легочной ткани нарастают признаки легочной недостаточности, от которой больные и погибают. Длительность заболевания с момента его выявления до смерти больного 8—12 лет.
Ранее заболевание рассматривали как проявление метаболических нарушений (типа диспротеиноза). Современные электронно-микроскопические исследования показали, что клетки имеют скорее эндотелиальную, чем эпителиальную, природу.
Микроскопически первичным проявлением служит инфильтрация лимфоидными клетками альвеолярных перегородок с выпячиванием их в виде полипов в просветы альвеол. Выступающая поверхность покрыта гипертрофированными клетками альвеолярного эпителия (U типа), основание состоит из миксоматозной соединительной ткани, содержащей кислые гликозаминогликаны. По мере созревания строма превращается в гиалинизированную фиброзную ткань, в которой расположены пузырьковидные ядра. В конечном итоге альвеолы заполняются бесклеточной бледно окрашенной фиброзной тканью, которая может подвергаться обызвествлению. Та же ткань, которая заполняет альвеолы, может распространяться в просвет и стенку мелких бронхов н бронхиол, а также выполнять мелкие ветви легочных артерий и вен.
Отсутствие биохимических сдвигов, появление новых и рост имевшихся узлов, увеличение лимфатических узлов корня легкого и средостения свидетельствуют об опухолевом характере процесса. Таким образом, внутрисосудистая склерозирующая опухоль легкого — длительно текущее новообразование с низкой степенью злокачественности.
Рак легких
Рак легкого – это злокачественная опухоль, источником которой являются клетки бронхиального и альвеолярного эпителия. Это опасное заболевание характеризуется неконтролируемым ростом клеток в тканях лёгкого, склонностью к метастазированию. При отсутствии лечения опухолевый процесс может распространиться за пределы легкого в близлежащие или отдаленные органы. В зависимости от характеристик опухолеобразующих клеток, основными типами рака легких являются мелкоклеточный рак легкого (МРЛ) и немелкоклеточный рак лёгкого (НМРЛ).
По данным ВОЗ эта болезнь занимает одну из лидирующих позиций неинфекционных заболеваний, ставших причиной смерти до 70 лет.
Классификация
По месту первичного очага классифицируют виды опухоли легкого.
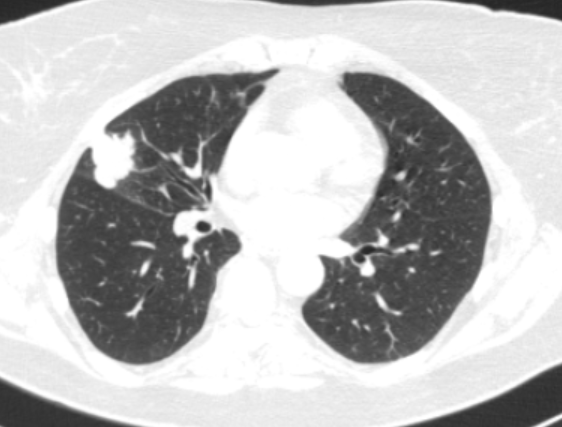
Центральный рак локализирован в проксимальных (центральных) отделах бронхиального дерева. Первые признаки рака легких (симптомы), которые должны насторожить, в этом случае выражены ярко:
Фото 1 — Центральный рак правого нижнедолевого бронха (1) с обтурацией и метастазами (2) в бифуркационные лимфатические узлы
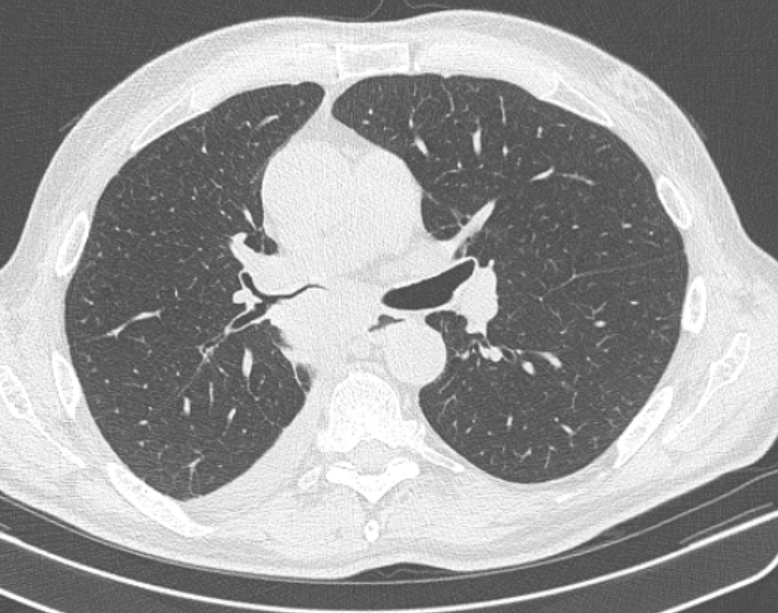
Периферический рак постепенно сформировывается в боковых отделах легких, медленно прорастая и ничем себя не обнаруживая. Данная опухоль легкого симптомы долгое время может не давать, они появляются при значительном местном распространении, вовлечении соседних органов и структур, прорастания бронхов. Диагностика рака легких этого типа локализации чаще всего возможна при профилактическом обследовании (рентгенографии или компьютерной томографии).
Фото 2 — Периферический рак (1) верхней доли правого легкого
Причины
Причиной рака легких, в подавляющем большинстве случаев (до 85%), становится долгосрочное табакокурение. В 10-15-процентной вероятностью заболевание проявляется у людей, которые не имеют этой вредной привычки. В этом случае можно отметить сочетание генетических факторов и воздействие радона, асбеста, вторичного табачного дыма или других форм загрязнения воздуха.
Диагностика
Онкология легких обычно выявляется при рентгенографическом исследовании грудной клетки и компьютерно-томографическом сканировании (КТ). Диагноз подтверждается биопсией, которая обычно выполняется при трахеобронхоскопии или под КТ контролем.
Профилактика
Профилактикой рака легкого является снижение влияния факторов риска:
Лечение
Лечение онкологии легких и отдаленные результаты зависят от типа рака, степени распространения (стадии), а также общего состояния здоровья человека. При немелкоклеточном раке легкого применяют:
Для мелкоклеточного рака легкого характерна лучшая чувствительность к медикаментозной и лучевой терапии.
Хирургический метод лечения рака легкого
— основной радикальный способ при 1-3 стадии болезни. Операции, выполняемые при данном заболевании классифицируются:
Фото 3 — Лобэктомия
Фото 4 — Пневмонэктомия
При лечении местнораспространенного злокачественного образования с переходом на главный бронх и лёгочную артерию, в тех случаях, где раньше единственным вариантом оперативного лечения являлась пневмонэктомия, сейчас возможно выполнение органосохранных операций. В этом случае иссекается пораженный участок главного бронха с последующим восстановлением непрерывности (бронхопластические и ангиопластические лобэктомии)
Фото 5 — Схема верхней бронхопластической лобэктомии
Лучевая терапия рака лёгкого
На сегодняшний день активное внедрение получают такие современные методы радиотерапии, как IMRT (радиационная терапия с возможностью изменения дозы излучения), 3Д конформная лучевая терапия (трехмерное компьютерное планирование избирательного облучения) стереотаксическая (точно сфокусированная) лучевая терапия. В проведении этих манипуляций, помимо онкологов, участвуют медицинские физики, врачи-радиологи, физики-дозиметристы и др. специалисты.
Химиотерапия
Планирование курса лечения немелкоклеточного рака лёгкого включает в себя использование фармакологических средств. Применяется в целях профилактики: адъювантная (вспомогательная), послеоперационная химиотерапия при 2-3 стадии заболевания и в терапевтическом курсе.
В зависимости от гистологического типа опухоли, стадии заболевания и предполагаемой чувствительности к воздействию, разработаны различные схемы применения химиопрепаратов.
Таргетная терапия (англ. target – мишень, цель)
Отдельный вид фармакологического лечения, заключающийся в назначении препаратов-ингибиторов, действующих только на опухолевые клетки, в которых выделены различные нарушения, задерживающих или даже блокирующих дальнейший рост.
Существуют таргетные препараты, для назначения которых не требуется выявление каких-либо нарушений в опухолевых клетках. К ним относятся бевацизумаб (ингибитор VEGF), ниволюмаб и пембролизумаб (анти PDL1 антитела).
Прогноз жизни
Прогноз онкологии легких при НМРЛ включает симптоматику, размер опухоли (> 3 см), неплоскоклеточный гистологический вариант, степень распространения (стадию), метастазирование в лимфаузлы и сосудистую инвазию. Неоперабельность заболевания, выраженная клиника и потеря веса более, чем на 10% — дают более низкие результаты. Прогностические факторы при мелкоклеточном раке легкого включают в себя статус состояния, пол, стадию заболевания и вовлеченность центральной нервной системы или печени во время диагностики.
Для немелкоклеточного рака легкого прогноз жизни, при полной хирургической резекции стадии IA (ранняя стадия заболевания) — 70% пятилетняя выживаемость.
Бластома молочной железы: симптомы, диагностика и лечение
В структуре заболеваемости женского населения Российской Федерации бластома молочной железы занимает первое место. Согласно, оценке ВОЗ ежегодно в мире регистрируется примерно до 1 млн. женщин с данной патологией. Несмотря на высокую распространенность этого вида опухоли среди представительниц слабого пола, нередко бывали случаи возникновения рака груди у мужчин.
Бластома молочной железы – это злокачественное новообразование, эпителиального происхождения, произрастающая из долек и протоков маммарной железы. На сегодняшний день рак молочной железы успешно и эффективно поддается лечению. Благодаря высококлассной диагностике и грамотно подобранному лечению в онкологическом центре Юсуповской больницы выздоравливают 95-96% женщин. Пациенткам клиники доступны последние современные методики терапии этого опасного и серьезного заболевания.
Бластома молочной железы: симптомы
Онкологическая патология молочной железы, такая как бластома (низкодифференцированный рак) входит в группу полиэтиологических заболеваний. До сих пор неизвестно, что конкретно может спровоцировать формирование рака молочной железы, поэтому врачи-онкологи разработали определенный перечень факторов, связанных с развитием этой болезни:
Как все онкологические процессы, на ранних стадиях бластома молочной железы протекает бессимптомно, а явные признаки появляются только на самых поздних и запущенных стадиях. При самостоятельном обследовании грудной железы, женщины пальпируют плотное безболезненное новообразование. По мере роста маммарная железа становится почти неподвижной, теряет свою упругость. Также имеют место болезненные месячные, боли в молочной железе. На последних стадиях опухоль можно визуализировать невооруженным глазом. На 4-ой стадии наблюдается деформация, втягивание и изъязвления соска. Выделения из него становиться кровянистые. В процессе роста раковой патологии увеличиваются и уплотняются регионарные лимфатические узлы. Присоединяется болевой синдром, связанный с распространением онкопроцесса в грудную клетку. Помимо, специфической клиники бластомы молочной железы, женщины отмечают у себя повышение температуры до субфебрильных цифр, общую слабость и быструю утомляемость, изменение цвета и структуры кожи в области формирования опухоли.
При своевременном обращении в клинику онкологии Юсуповской больницы, врачи-онкологи помогают добиться сто процентной ремиссии и вернуть пациенток к полноценной жизни. В центре оказывают как профессиональную, так и психологическую помощь больным и их родственникам.
Бластома молочной железы: диагностика и лечение
Залог успешного исхода лечения бластомы молочной железы, заключается в умелой и квалифицированной диагностике данного заболевания. Регулярное (не реже 1-2 раза в год) посещение маммолога стоит на первом месте в списке обязательных вещей для всех женщин. Не нужно забывать об проведение самостоятельного обследования молочных желез с целью раннего обнаружения патологического процесса. Каждой женщине старше сорока, при подозрении на рак молочной железы, показано проведение:
На поздних стадиях, когда идет метастазирование по всем системам организма, рекомендуют дополнительные методы исследования, такие как:
В Юсуповской больнице для лечения бластомы молочной железы применяют хирургическую, лучевую и лекарственную терапию. Безусловно, главенствующее место в терапии занимает оперативная коррекция онкопроцесса. Согласно классической схеме выполняют мастэктомию (резекция всей молочной железы) либо лампэктомию. Это органосберегающая операция в ходе которой удаляют только опухоль в переделах здоровой ткани. Хирургическое лечение бластомы молочной железы дает наиболее благоприятные прогнозы выздоровления. Лучевая и химиотерапия служат дополнительными методами в борьбе со злокачественным новообразованием. Гормонотерапию назначают при наличии рецепторов к эстрогенам и/или прогестерону. Врачи-онкологи Юсуповской больницы используют в таких случаях ингибиторы ароматазы (Летрозол, Анастрозол) или антиэстроген Тамоксифен. Длительной лекарственной терапии около пяти лет.
Благодаря сотрудничеству с зарубежными клиниками онкологическому центру Юсуповской больнице стали доступны последние разработки в области фармакологии для лечения рака молочной железы, экспрессирующий ген HER2. Трастузумаб представляет собой моноклональные антитела, способные блокировать активность гена HER2, тем самым замедляя рост опухоли.
После обращения в Юсуповскую больницу пациенты проходят не только этап точнейшей диагностики и специализированного лечения, но и посещают программы по реабилитации после хирургической, лучевой и химиотерапии. Для более детальной информации запишитесь на прем к врачу-онкологу.
Бластома
Содержание Скрыть
Бластома – это собирательное название всех видов новообразований и опухолей. В эту группу входят все ткани, претерпевшие аномальные изменения своего строения, а также изменившие форму клеточные структуры, в результате негативного воздействия определенных предрасполагающих факторов.
Описание
Бластома представляет собой патологическое разрастание тканей, структура которых состоит из деформированных клеток. Это элементы, утратившие свое нормальное функционирование и форму. Их отличительная черта состоит в том, что даже если на них перестать оказывать негативное влияние, они все равно продолжают размножаться и способствуют формированию бластомы.
Бластома – процесс патологического разрастания тканей, состоящих из деформированных клеточных структур.
Заболевание сопровождается снижением веса, слабостью, утомляемостью, снижением работоспособности, отсутствием аппетита, нарушением зрительной функции.
Диагностика включает рентгенографию, ультразвуковое исследование, КТ, МРТ. Терапевтические мероприятия – химио-, лучевая терапия, хирургическое удаление.
Опухоли могут быть двух разновидностей – доброкачественного и злокачественного характера. Между собой они существенно отличаются. Прежде всего речь идет о том, что для первого вида характерно разрастание новообразований в пределах пораженного органа, причем рядом расположенные ткани только раздвигаются.
Бластома может быть как доброкачественной, так и злокачественной. Симптомы, лечение и прогноз зависит от конкретного типа.
Если говорить об онкологических процессах, то в этом случае опухоль будет прорастать вглубь тканей, в результате чего происходит повреждение и разрушение кровеносных сосудов, что приводит к распространению раковых клеток по организму через кровоток. Именно так начинается метастазирование, чем и отличаются бластомы доброкачественного типа от злокачественных.
Бластома в своем формировании проходит несколько этапов развития:
В дальнейшем опухолевое образование растет и не поддается регулирующим системам человеческого организма. Если своевременно не принять меры по проведению терапевтических мероприятий, то образуются метастазы, что приводит к еще более серьезным проблемам и осложняет лечение.
Злокачественными новообразованиями, при которых происходит метастазирование, могут быть поражены любые жизненно важные для здоровья органы. В результате частых кровотечений в патологических тканях начинает развиваться малокровие.
Кроме того, при распаде раковых клеточных структур организм отравляется продуктами их жизнедеятельности. Не исключением является и нарушение обменных процессов. В итоге человеческий организм истощается, а лечение становится не эффективным.
Специалисты выделяют также специфические онкологические новообразования, в формировании которых принимает участие эмбриональная ткань. Такие опухоли также называют бластомами.
В зависимости от пораженной анатомической структуры классифицируются на следующие виды:
Выбор тактики проведения терапевтических мероприятий зависит в целом от стадии течения патологии, типа опухоли и ее места локализации.
В каких органах и тканях возникает
В большинстве случаев бластомы диагностируются в легких, почках, головном мозге, мозжечке, печени, в нервной системе и на глазах.
Кроме того, злокачественные и доброкачественные опухолевые образования могут выявляться в органах желудочно-кишечного тракта (пищевод, кишечник, поджелудочная железа, прямая кишка, толстый и тонкий кишечник), в простате у мужской половины населения, в области средостения и других структурах.
Причины
До настоящего времени так и не были установлены точные предрасполагающие факторы, способствующие развитию бластом. Однако специалистами был выделен ряд причин, на фоне воздействия которых может появиться заболевание.
Мы делаем медицинскую информацию понятной, доступной и актуальной.
Генетические изменения могут возникать в результате негативного воздействия канцерогенов, которые подразделяются на несколько форм.
Согласно статистическим данным, в 75 процентах случаев развитию онкологических заболеваний способствуют химические канцерогенные вещества. Это может быть никотин, который выделяется в результате горения сигареты, различные химсоединения на производственных предприятиях, вредные элементы, содержащиеся в некоторых продуктах питания.
Всего ученые насчитывают около 1500 различных химических канцерогенов. Из них примерно 20 видов могут спровоцировать формирование бластомной опухоли.
Среди органических канцерогенных веществ выделяют ароматические углероды, эпоксиды, амиды и другие элементы, которые выбрасываются в атмосферу. В группу неорганических входят метаболит эстрогена, мышьяк, асбест.
Также специалисты выделяют категорию канцерогенов физического типа. Это – радиоактивное излучение, облучение рентгеновскими лучами, воздействие ультрафиолета.
В качестве провоцирующих факторов развития бластом могут выступать и онкогенные патологические процессы вирусной природы происхождения:
Стоит отметить, что при наличии в анамнезе у ближайших родственников онкологических патологий проходить медицинское обследование рекомендуется не менее оного раза в полгода.
Симптомы
Развитие любого онкологического процесса на раннем этапе может протекать без проявления каких-либо клинических симптомов. По этой причине заболевание удается выявить только на последних стадиях в случае, если человек не проходит регулярно профилактическое обследование. В таких ситуациях уже не стоит ожидать благоприятных прогнозов.
Однако врачи-онкологи выделяют ряд признаков, которые могут указывать на протекающие нарушения в организме. К ним относят:
В детском возрасте патологический процесс может проявляться неврологическими расстройствами, среди которых нарушение сна, несобранность повышенная нервозность.
Также необходимо обращать внимание на такой момент, насколько успешным будет лечение. Если работа какой-либо анатомической структуры полностью нарушается, то терапевтические методы не принесут желаемого результата. При такой ситуации нужно задуматься о том, что проблема заключается не только в обычном сбое функционирования органа.
Диагностика
Если есть подозрение на развитие онкологического процесса, то необходимо обратиться в медицинское учреждение за консультацией специалиста. Врач в первую очередь должен собрать всю необходимую информацию относительно анамнез жизни пациента, а также внимательно изучить симптоматику, сопровождающую нарушение в организме.
Поле этого назначается проведение инструментального обследования, которое включает ряд мероприятий:
Также пациент сдает общий и биохимический анализ кровяной жидкости и проходит тест на определение онкомаркеров в составе крови, при наличии которых можно с уверенностью говорить о развитии онкологического процесса.
В обязательном порядке назначают биопсию. Это процедура, которая позволяет взять образец патологической ткани для дальнейшего его гистологического и цитологического изучения.
Это рак или нет
В случае когда в процессе диагностического обследования выявляется доброкачественное новообразование, то бластома не относится к онкологической патологии. Но такие опухоли, согласно статистике, обнаруживаются только в одном проценте случаев от всех образований.
Кроме того, уплотнения доброкачественного характера в особенности, при позднем обнаружении или длительном отсутствии терапии имеют предрасположенность к озлокачествлению. Также она может представлять угрозу для организма, если локализуется в опасной области.
Так, глиобластома (бластоматоз), поражающая головной мозг, опасна для жизни даже при отсутствии метастазирования.
Таким образом, можно сделать вывод, что бластома больше относится к раковым состояниям.
Лечение
Выбор тактики терапии зависит от нескольких показателей, таких как разновидность опухоли, ее размер, место расположения, стадия течения патологического процесса, возраст и общее состояние больного. В большинстве случаев применяется три метода ведения терапевтических мероприятий:
Доброкачественные опухоли легких
МКБ-10
Общие сведения
Опухоли легких составляют большую группу новообразований, характеризующихся избыточным патологическим разрастанием тканей легкого, бронхов и плевры и состоящих из качественно измененных клеток с нарушениями процессов дифференцировки. В зависимости от степени дифференцировки клеток различают доброкачественные и злокачественные опухоли легких. Также встречаются метастатические опухоли легких (отсевы опухолей, первично возникающих в других органах), которые по своему типу всегда являются злокачественными.
Доброкачественные опухоли легких составляют 7-10% от общего числа новообразований данной локализации, развиваясь с одинаковой частотой у женщин и мужчин. Доброкачественные новообразования обычно регистрируются у молодых пациентов в возрасте до 35 лет.
Причины
Причины, приводящие к развитию доброкачественных опухолей легкого, до конца не изучены. Однако, предполагают, что этому процессу способствует генетическая предрасположенность, генные аномалии (мутации), вирусы, воздействие табачного дыма и различных химических и радиоактивных веществ, загрязняющих почву, воду, атмосферный воздух (формальдегид, бензантрацен, винилхлорид, радиоактивные изотопы, УФ-излучение и др.). Фактором риска развития доброкачественных опухолей легких служат бронхолегочные процессы, протекающие со снижением локального и общего иммунитета: ХОБЛ, бронхиальная астма, хронический бронхит, затяжные и частые пневмонии, туберкулез и т. д.).
Патанатомия
Доброкачественные опухоли легких развиваются из высокодифференцированных клеток, схожих по строению и функциям со здоровыми клетками. Доброкачественные опухоли легких отличаются относительно медленным ростом, не инфильтрируют и не разрушают ткани, не метастазируют. Ткани, расположенные вокруг опухоли, атрофируются и образуют соединительнотканную капсулу (псевдокапсулу), окружающую новообразование. Ряд доброкачественных опухолей легкого имеет склонность к малигнизации.
По локализации различают центральные, периферические и смешанные доброкачественные опухоли легких. Опухоли с центральным ростом исходят из крупных (сегментарных, долевых, главных) бронхов. Их рост по отношению к просвету бронха может быть эндобронхиальным (экзофитным, внутрь бронха) и перибронхиальным (в окружающую ткань легкого). Периферические опухоли легких исходят из стенок мелких бронхов или окружающих тканей. Периферические опухоли могут расти субплеврально (поверхностно) или внутрилегочно (глубоко).
Доброкачественные опухоли легких периферической локализации встречаются чаще, чем центральные. В правом и левом легком периферические опухоли наблюдаются с одинаковой частотой. Центральные доброкачественные опухоли чаще располагаются в правом легком. Доброкачественные опухоли легких чаще развиваются из долевых и главных бронхов, а не из сегментарных, как рак легкого.
Классификация
Доброкачественные опухоли легких могут развиваться из:
Среди доброкачественных опухолей легких чаще встречаются гамартомы и аденомы бронхов (в 70% случаев).
К редким доброкачественным опухолям легких относятся фиброзная гистиоцитома (опухоль воспалительного генеза), ксантомы (соединительнотканные или эпителиальные образования, содержащие нейтральные жиры, холестеринэстеры, железосодержащие пигменты), плазмоцитома (плазмоцитарная гранулема, опухоль, возникающая вследствие расстройства белкового обмена). Среди доброкачественных опухолей легкого также встречаются туберкуломы – образования, являющиеся клинической формой туберкулеза легких и образованные казеозными массами, элементами воспаления и участками фиброза.
Симптомы
Клинические проявления доброкачественных опухолей легких зависят от локализации новообразования, его размера, направления роста, гормональной активности, степени обтурации бронха, вызываемых осложнений. Доброкачественные (особенно периферические) опухоли легких длительно могут не давать никаких симптомов. В развитии доброкачественных опухолей легких выделяются:
Периферические опухоли легких
При периферической локализации в бессимптомной стадии доброкачественные опухоли легких ничем себя не проявляют. В стадии начальной и выраженной клинической симптоматики картина зависит от размеров опухоли, глубины ее расположения в легочной ткани, отношения к прилежащим бронхам, сосудам, нервам, органам. Опухоли легких больших размеров могут достигать диафрагмы или грудной стенки, вызывая боли в груди или области сердца, одышку. В случае эрозии сосудов опухолью наблюдаются кровохарканье и легочное кровотечение. Сдавление опухолью крупных бронхов вызывает нарушение бронхиальной проходимости.
Центральные опухоли легких
Клинические проявления доброкачественных опухолей легких центральной локализации определяются выраженностью нарушений бронхиальной проходимости, в которой выделяют III степени. В соответствии с каждой степенью нарушения бронхиальной проходимости различаются клинические периоды заболевания.
В 1-ый клинический период, соответствующий частичному бронхиальному стенозу, просвет бронха сужен незначительно, поэтому течение его чаще бессимптомное. Иногда отмечаются кашель, с небольшим количеством мокроты, реже с примесью крови. Общее самочувствие не страдает. Рентгенологически опухоль легкого в этом периоде не обнаруживается, а может быть выявлена при бронхографии, бронхоскопии, линейной или компьютерной томографии.
Во 2-ом клиническом периоде развивается клапанный или вентильный стеноз бронха, связанный с обтурацией опухолью большей части просвета бронха. При вентильном стенозе просвет бронха частично открывается на вдохе и закрывается на выдохе. В части легкого, вентилируемой суженным бронхом, развивается экспираторная эмфизема. Может происходить полное закрытие бронха вследствие отека, скопления крови и мокроты. В ткани легкого, расположенной по периферии опухоли, развивается воспалительная реакция: у пациента повышается температура тела, появляется кашель с мокротой, одышка, иногда кровохарканье, боли в груди, утомляемость и слабость. Клинические проявления центральных опухолей легких во 2-ом периоде носят перемежающийся характер. Противовоспалительная терапия снимает отек и воспаление, приводит к восстановлению легочной вентиляции и исчезновению симптомов на определенный период.
Скорость и выраженность нарушений проходимости бронхов зависит от характера и интенсивности роста опухоли легкого. При перибронхиальном росте доброкачественных опухолей легких клинические проявления менее выраженные, полная окклюзия бронха развивается редко.
Осложнения
При осложненном течении доброкачественных опухолей легкого могут развиться пневмофиброз, ателектаз, абсцедирующая пневмония, бронхоэктазы, легочное кровотечение, синдром сдавления органов и сосудов, малигнизация новообразования. При карциноме, являющейся гормонально активной опухолью легких, у 2–4% пациентов развивается карциноидный синдром, проявляющийся периодическими приступами жара, приливов к верхней половине туловища, бронхоспазмом, дерматозом, диареей, психическими расстройствами вследствие резкого повышения в крови уровня серотонина и его метаболитов.
Диагностика
В стадии клинической симптоматики физикально определяются притупление перкуторного звука над зоной ателектаза (абсцесса, пневмонии), ослабление или отсутствие голосового дрожания и дыхания, сухие или влажные хрипы. У пациентов с обтурацией главного бронха грудная клетка асимметрична, межреберные промежутки сглажены, соответствующая половины грудной клетки отстает во время совершения дыхательных движений. Необходимые инструментальные исследования:
Лечение
Все доброкачественные опухоли легких, независимо от риска их малигнизации подлежат оперативному удалению (при отсутствии противопоказаний к хирургическому лечению). Операции выполняют торакальные хирурги. Чем ранее диагностирована опухоль легкого и проведено ее удаление, тем меньше объем и травма от оперативного вмешательства, опасность осложнений и развития необратимых процессов в легких, в т. ч. малигнизации опухоли и ее и метастазирования. Применяются следующие виды оперативных вмешательств:
Оперативное лечение доброкачественных опухолей легких обычно производят методом торакоскопии или торакотомии. Доброкачественные опухоли легкого центральной локализации, растущие на тонкой ножке, можно удалить эндоскопическим путем. Однако, данный метод сопряжен с опасностью развития кровотечения, недостаточно радикальным удалением, необходимостью проведения повторного бронхологического контроля и биопсии стенки бронха в месте локализации ножки опухоли.
При подозрении на малигнизированную опухоль легких, во время проведения операции прибегают к срочному гистологическому исследованию тканей новообразования. При морфологическом подтверждении злокачественности опухоли объем оперативного вмешательства выполняется как при раке легкого.
Прогноз и профилактика
При своевременных лечебно-диагностических мероприятиях отдаленные результаты благоприятные. Рецидивы при радикальном удалении доброкачественных опухолей легких наблюдаются редко. Менее благоприятен прогноз при карциноидах легких. С учетом морфологической структуры карциноида пятилетняя выживаемость при высокодифференцированном типе карциноида составляет 100%, при умеренно дифференцированном типе –90%, при низкодифференцированном — 37,9%. Специфическая профилактика не разработана. Минимизировать риски возникновения новообразования позволяет своевременное лечение инфекционно-воспалительных заболеваний легких, исключение курения и контакта с вредными веществами-поллютантами.