болезнь миллера что это такое
Болезнь миллера что это такое
Синдром Миллера-Дикера — редкое заболевание неопределенной встречаемости во всех популяциях.
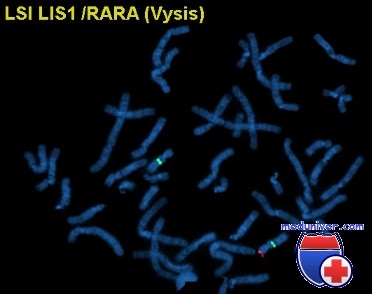
Патогенез синдрома Миллера-Дикера
В регионе делеции синдрома Миллера-Дикера в 17р13.3 картировано более 50 генов, но только ген LIS1 (MIM №601545) связан со специфической фенотипической характеристикой синдрома; гемизиготность по LIS1 вызывает лиссэнцефалию. LIS1 кодирует мозговую изоформу некаталитической бета-субъединицы фактора активации ацетилгидролазы тромбоцитов (PAFAH). PAFAH — ингибитор миграции нейронов и также связывает и стабилизирует микрофибриллы. Предварительные наблюдения указывают, что PAFAH может играть роль в реорганизации микрофибрилл, необходимой для миграции нейронов.
Тем не менее изолированная гаплонедостаточность LIS1 не вызывает других дисморфических признаков, характерных для синдрома Миллера-Дикера. Мутации в гене LIS1 вызывают изолированную лиссэнцефалию (MIM №607432), т.е. лиссэнцефалию без других дисморфии. Поскольку все пациенты с синдромом Миллера-Дикера имеют дисморфические черты лица, этот дисморфизм должен вызываться гаплонедостаточностью одного или нескольких других генов в делеции.
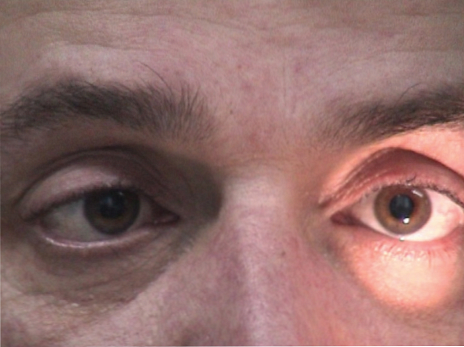
Фенотип и развитие синдрома Миллера-Дикера
Симптоматика синдрома Миллера-Дикера включает дисгенезию мозга, мышечную гипотонию, задержку развития и лицевые дисморфии. Дисгенезия мозга характеризуется лиссэнцефалией I (полная агирия) или II типа (широко распространенная агирия с несколькими бороздами на лобном или затылочном полюсе), церебральной корой с четырьмя вместо шести слоев, гетеротопией серого вещества и истончением белого вещества. У некоторых больных также отмечают пороки развития сердца и омфалоцеле.
Дети с синдромом Миллера-Дикера плохо едят и растут. Способность улыбаться, краткий визуальный контакт и неспецифические двигательные реакции — единственные способности, приобретаемые большинством пациентов. Кроме умственной отсталости, пораженные обычно страдают от опистотонуса, спастичности и судорог. Почти все они умирают к 2 годам жизни.
Особенности фенотипических проявлений синдрома Миллера-Дикера:
• Возраст начала: пренатальный
• Лиссэнцефалия I или II типа
• Лицевые дисморфии
• Тяжелая общая умственная недостаточность
• Судороги
• Ранняя смерть
Лечение синдрома Миллера-Дикера
Черты лица больных и обнаружение на МРТ лиссэнцефалии часто позволяет предположить диагноз синдрома Миллера-Дикера. Тем не менее для подтверждения диагноза необходимо обнаружить делецию 17р13.3 при хромосомном анализе или FISH с LIS1-специфическим зондом. Приблизительно 60% пациентов имеют видимую делецию критического региона синдрома Миллера-Дикера.
Синдром Миллера-Дикера неизлечим; следовательно, помощь направлена на коррекцию симптомов и паллиативный уход. Почти всем детям необходимо лекAPCтвенное лечение судорог. Большинство пациентов получают питание через назогастральный или гастростомический зонд из-за проблем вскармливания и повторных аспирации.
Риски наследования синдрома Миллера-Дикера
У 80% пациентов бывает вновь возникшая микроделеция 17р13.3, а 20% наследуют делецию от одного из родителей, несущего сбалансированную хромосомную перестройку. Из-за частоты, с которой деления наследуется от родителя со сбалансированной транслокацией, анализ кариотипа и FISH на LIS1 следует выполнять у обоих родителей. Родитель со сбалансированной транслокацией, захватывающей 17р13.3, имеет приблизительно один шанс из четырех иметь аномального живорожденного ребенка (с синдромом Миллера-Дикера или с дупликацией dupl7p) и приблизительно один шанс из пяти — прерывания беременности. В отличие от этого, если пациент имеет синдром Миллера-Дикера в результате новой делеции, родители имеют низкий риск для повторения синдрома у последующих детей.
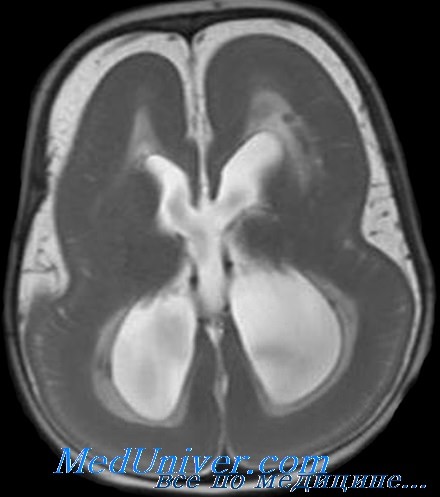
Хотя порок развития мозга при синдроме Миллера-Дикера вызван неполной миграцией нейронов в церебральную кору во время 3-4 месяцев гестации, лиссэнцефалию не обнаруживают при МРТ или ультрасонографии плода до конца беременности. Для пренатальной диагностики синдрома Миллера-Дикера необходимо обнаружение делеции 17р13.3 в ворсинах хориона или амнио-цитах плода.
Пример синдрома Миллера-Дикера. Б.Б., мальчик 5 дней жизни, родившийся на 38-й нед гестации, переведен в палату интенсивной терапии отделения новорожденных из-за выраженной гипотонии и затруднений вскармливания. Ребенок родился от неосложненной беременности; УЗИ плода на 14-й нед гестации и материнский сывороточный скрининг на 16-й нед гестации соответствовали норме. Мальчик родился от спонтанных влагалищных родов; оценка по шкале Апгар была 8 баллов на 1-й мин и 9 баллов на 5-й мин жизни.
В семейном анамнезе ребенка генетические, неврологические или врожденные заболевания отсутствуют. При клиническом осмотре выявлены мышечная гипотония и слегка дисморфиче-ские черты лица, включая сужение битемпорального расстояния, вдавленную переносицу, небольшой нос с вывернутыми ноздрями и микрогнатию. В остальном данные обследования в норме. Его анализы на электролиты сыворотки крови, метаболический скрининг и врожденные инфекции оказались в пределах нормы. Ультразвуковое сканирование мозга показало гипоплазию мозолистого тела, легкое расширение желудочков мозга и сглаженную кору.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Синдром Миллера-Фишера Симптомы, причины, лечение
Синдром Миллера-Фишера (SMF) является одним из наиболее распространенных клинических вариантов синдрома Гийена-Барре (SGB) (Бланко-Мачите, Бузнего-Суарес, Фагундес-Варгас, Мендес-Ллатас и Позо-Мартос (2008).
Клинически этот синдром характеризуется наличием классической триады симптомов, определяемых появлением арефлексии, атаксии и офтальмоплегии (Ostia Garza and Fuentes Cuevas, 2011).
Вполне возможно, что появляются другие признаки и симптомы, связанные с мышечной слабостью, бульбарным параличом и сенсорным дефицитом (Терри Лопес, Сегарра, Гутьеррес Альварес и Хименес Коррал, 2014).
Подобно синдрому Гийена-Барре, эта патология имеет постинфекционное иммунологическое происхождение (Gabaldón Torres, Badía Picazo and Salas Felipe, 2013).
Клиническому течению синдрома Миллера-Фишера предшествует желудочно-кишечная инфекция, основным из которых является вакцинация или хирургическое вмешательство (Gabaldón Torres, Badía Picazo and Salas Felipe, 2013).
Диагноз этого синдрома принципиально клинический. Он должен быть завершен различными лабораторными исследованиями (магнитный резонанс, люмбальная пункция, нейрофизиологическое исследование и т. Д. (Зальдивар Родригес, Соса Эрнандес, Гарсия Торрес, Гильен Канавас и Лазаро Перес Альфонсо, 2011).
Лечение синдрома Миллера является медицинским, основанным на вмешательствах с синдромом Гийена-Барре (Zaldívar Rodríguez, et al., 2011).
Медицинский прогноз пострадавших, как правило, благоприятный. При раннем и эффективном медицинском лечении выздоровление является хорошим и обычно не связано с изменениями или остаточными медицинскими осложнениями (Родригес Уранга, Дельгадо Лопес, Франко Масиас, Бернал Санчес Аржона, Мартинес Кесада и Паломино Гарсия, 2003 г.).
Характеристики Синдром Миллера Фишера
Синдром Миллера Фишера является одной из клинических форм синдрома Гийена-Барре, так что это тип воспалительной демиелинизирующей полинейропатии.
Заболевание или патология, отнесенная к категории полиневропатии, определяется клиническим течением, связанным с наличием поражений и / или прогрессирующей дегенерации нервных окончаний (National Institutes of Health, 2014).
Этот термин часто используется в общем виде, без конкретной ссылки на тип поражения или анатомическую область поражения..
Тем не менее, случай синдрома Миллера Фишера вызывает патологию на уровне миелинизированного.
Миелин является мембраной, которая отвечает за покрытие и защиту нервных окончаний нашего тела от внеклеточной среды (Clarck et al., 2010).
Это вещество или структура состоит в основном из липидов и отвечает за повышение эффективности и скорости передачи нервных нервных импульсов (National Institutes of Health, 2016).
Наличие патологических факторов может вызвать прогрессирующее разрушение мелины. В результате это может привести к прерыванию потока информации или повреждению тканей на нервном уровне (National Institutes of Health, 2016).
Симптомы, связанные с демиелинизирующими процессами, очень разнообразны. Могут появиться моторные, сенсорные или когнитивные изменения.
Кроме того, этот синдром является частью более крупной клинической группы, называемой синдромом Гийена-Барре.
Эта патология в основном определяется развитием генерализованного мышечного паралича. Наиболее распространенным является выявление слабости или паралича в нижних конечностях, сенсорных нарушений (боль, парестезия и т. Д.) И других вегетативных (дыхательная недостаточность, нарушение сердечного ритма, нарушения мочеиспускания и т. Д.) (Ritzenthaler et al., 2014; Васкес-Лопес и др., 2012).
Синдром Миллера-Фишера был первоначально идентифицирован д-ром С. Миллером Фишером как нетипичный и ограниченный вариант синдрома Гийена-Барре в 1956 году (GBS / CIDP International Foundation, 2016)..
В своем клиническом отчете он описал трех пациентов, клиническое течение которых характеризовалось наличием арефлексии, атаксии и офтальмоплегии (Jacobs and van Doorm, 2005)..
статистика
Синдром Миллера-Фишера считается наиболее распространенным клиническим вариантом синдрома Гийена-Барре (Rodríguez Uranga et al., 2003).
Эпидемиологические исследования выявили его заболеваемость примерно в 0,09 случаев на 100 000 жителей в год во всем мире (Санчес Торрент, Ногера Хулиан, Перес Дуэньяс, Осорио Осорио и Коломер Оферил, 2009).
На общем уровне синдром Гийена-Барре встречается в 0,4-4 случая на 100 000 человек (González et al., 2016).
В общем числе случаев синдром Миллера-Фишера составляет 5% в странах западных регионов и 19% в азиатских географических районах (Rodríguez Uranga et al., 2003).
Что касается социально-демографических характеристик этой патологии, мы должны указать на несколько аспектов (Родригес Уранга и др., 2003, Санчес-Торрент и др., 2009):
Признаки и симптомы
Синдром Миллера-Фишера определяется основной триадой симптоматологии: арефлексия, атаксия и офтальмоплегия (López Erausquin and Aguilera Celorrio, 2012).
arreflexia
Арефлексия является типом расстройства, которое характеризуется отсутствием мышечных рефлексов. Этот признак обычно является продуктом неврологических отклонений, расположенных на уровне позвоночника или головного мозга..
Эти рефлексы обычно определяются как спонтанные и непроизвольные движения или двигательные действия, которые запускаются определенными стимулами (University of Rochester Medical Center, 2016).
Существует большое разнообразие рефлексов (шейный, мавровый, лабиринтный тоник, всасывание, галант, поиск и т. Д. Хотя большинство из них исчезают с развитием и биологическим созреванием, они играют важную роль в выживании.
Отсутствие или наличие измененных двигательных паттернов в этой области обычно является клиническим показателем наличия изменений в нервной системе..
атаксия
Этот симптом, как и арефлексия, связан с наличием аномалий и / или патологий в нервной системе. Особенно в областях, отвечающих за контроль движения (Национальный институт неврологических расстройств и инсульта, 2014).
Пострадавшие люди часто имеют проблемы с ходьбой, принятием позы, движением рук и ног или выполнением действий, требующих тонкой координации движений (Национальный институт неврологических расстройств и инсульта, 2014).
офтальмоплегия
Пострадавшие люди обычно имеют полный паралич глазных мышц (Blanco-Machite et al., (2008).
Наиболее пораженными группами мышц обычно являются внешние, начиная от верхних прямых мышц до боковых. Прогрессирование паралича обычно заканчивается в мышцах нижней части прямой кишки (Zaldívar Rodríguez, et al., 2011).
Некоторые из связанных осложнений включают аномалии в остроте зрения, измененный произвольный контроль глаз или ограниченные движения глаз (Национальные институты здоровья, 2016).
Другие симптомы
В дополнение к трем основным симптомам, синдром Миллера-Фишера может быть связан с другими типами осложнений:
Мышечная слабость
Наличие вялости и мышечной слабости является еще одним симптомом, который может появиться при синдроме Миллера.
Можно выявить ненормальное снижение мышечного тонуса в разных областях тела.
Некоторые клинические отчеты указывают на наличие этого типа изменений в области лица, которые, в некоторых случаях, могут прогрессировать к параличу мышц.
Бульбарный паралич
Наиболее частыми признаками и симптомами являются потеря речевой способности, слабость и паралич лица, неспособность глотать, среди прочего (Национальный институт неврологических расстройств и инсульта, 2012).
Нарушения, связанные с мышцами глотки, могут вызвать значительные медицинские осложнения, связанные с дыхательной недостаточностью, асфиксией или аспирационной пневмонией (Национальный институт неврологических расстройств и инсульта, 2012).
Сенсорный дефицит
В рамках клинической картины синдрома Миллера-Фишера и синдрома Гийена-Барре могут появиться изменения, связанные с сенсорной сферой:
Какое типичное клиническое течение?
Признаки и симптомы, которые характеризуют медицинскую картину синдрома Миллера-Фишера, обычно через две недели после разрешения инфекционного процесса (Ostia Garza and Fuentes Cuevas, 2011).
Их появление обычно бывает острым, поэтому все клинические признаки могут быть выявлены через несколько часов или дней с момента появления первых признаков (Rodríguez Uranga et al., 2003)..
Первые симптомы синдрома Миллера-Фишера у более чем 50% пострадавших связаны с мышечной структурой лица и области лица. На ранних стадиях часто наблюдается лицевая диспарезия и двойное зрение (Zaldívar Rodríguez, et al., 2011).
Через несколько дней клиническое течение этой патологии переходит в развитие арефлексии, атаксии и офтальмоплегии (Zaldívar Rodríguez, et al., 2011).
Международный фонд GBS / CIDP (2016) определяет три основных этапа:
Представление других типов осложнений, таких как проксимальные парестезии в верхних и нижних конечностях, изменения в других черепных нервах или слабость лица, встречается реже (Zaldívar Rodríguez, et al., 2011).
В рамках медицинских последствий этого синдрома можно выявить совпадение с другими характеристиками, типичными для классического синдрома Гийена-Барре, особенно связанными с дыхательной недостаточностью (Zaldívar Rodríguez, et al., 2011).
причины
Хотя конкретная причина синдрома Миллера Фишера точно не известна, специалисты связывают его возникновение с наличием недавнего инфекционного процесса.
В более чем 72% диагностированных случаев выявлено предшествующее инфекционное событие, связанное с респираторными и желудочно-кишечными признаками (Rodríguez Uranga et al., 2003).
Некоторые из патологических факторов, наиболее связанных с синдромом Миллера Фишера, (Rodríguez Uranga et al., 2003):
диагностика
В большинстве случаев пациенты, страдающие синдромом Миллера-Фишера, обращаются в службы скорой медицинской помощи, страдающие одним из первых его признаков: нарушение зрения, трудности при ходьбе и т. Д. (Международный фонд GBS / CIDP, 2016).
На этом этапе выполнение предварительного физического и неврологического обследования показывает наличие изменений в рефлексах, изменение баланса, слабость лица и т. Д. (Международный фонд GBS / CIDP, 2016).
Диагноз этого синдрома является в высшей степени клиническим, хотя необходимо использовать дополнительные подтверждающие тесты (GBS / CIDP International Foundation, 2016):
лечение
Специального лечения синдрома Фишера в настоящее время не разработано. Используемые медицинские вмешательства обычно аналогичны тем, которые применяются при синдроме Гийена-Барре (Национальный институт неврологических расстройств и инсульт, 2014)..
Наиболее часто используемые методы лечения синдрома Гийена-Барре включают плазмаферез, иммуноглобулиновую терапию, введение стероидных гормонов, вспомогательное дыхание или физическое вмешательство (Национальный институт неврологических расстройств и инсульт, 2014)..
Все эти вмешательства имеют высокую вероятность успеха и, следовательно, прогноз благоприятен для большинства пострадавших (Национальный институт неврологических расстройств и инсульта, 2014).
Обычно, через 2-4 недели начинается клиническое выздоровление, которое завершается к 6 месяцам позже (Национальный институт неврологических расстройств и инсульта, 2014).
Хотя выздоровление обычно завершается, в некоторых случаях можно наблюдать некоторые остаточные медицинские осложнения (Национальный институт неврологических расстройств и инсульт, 2014).
Синдром Миллера Фишера, развившийся после перенесенной инфекции COVID-19 (клинический случай)
Полный текст:
Аннотация
Синдром Миллера Фишера – одна из форм синдрома Гийена–Барре, характеризующаяся клинической триадой, которая включает офтальмоплегию, атаксию и арефлексию, с возможным присоединением умеренно выраженного периферического тетрапареза. В течение года, прошедшего с момента начала пандемии новой коронавирусной инфекции COVID‑19, в международных публикациях представлены немногочисленные случаи синдрома Миллера Фишера, развившегося у пациентов в разные сроки после перенесенной инфекции COVID‑19 – от 3–5 дней до 3 нед. В статье представлено описание клинического случая синдрома Миллера Фишера, который возник у мужчины 34 лет через 21 день после перенесенной инфекции COVID‑19. Клинические проявления синдрома Миллера Фишера были типичными и включали диплопию, арефлексию и атаксию. В начале заболевания был преходящий эпизод нарушения речи в виде легкой дизартрии. Глазодвигательные нарушения преобладали в клинической картине над другими составляющими классической триады. На фоне лечения человеческим иммуноглобулином G произошел полный регресс симптомов.
Данное описание синдрома Миллера Фишера, развившегося после перенесенной инфекции COVID‑19, является первым в России. Представленный случай демонстрирует способность вируса SARS‑CoV‑2 индуцировать развитие аутоиммунного заболевания. Практическим врачам необходимо учитывать возможность развития синдрома Миллера Фишера в случае острого возникновения диплопии, атаксии и арефлексии у пациентов после перенесенной инфекции COVID‑19.
Ключевые слова
Об авторах
197341 Санкт-Петербург, ул. Аккуратова, 2
197341 Санкт-Петербург, ул. Аккуратова, 2
Мария Петровна Топузова
197341 Санкт-Петербург, ул. Аккуратова, 2
197341 Санкт-Петербург, ул. Аккуратова, 2
197341 Санкт-Петербург, ул. Аккуратова, 2
197341 Санкт-Петербург, ул. Аккуратова, 2
Список литературы
1. Abu-Rumeileh S., Abdelhak A., Foschi M. et al. Guillain–Barré syndrome spectrum associated with COVID-19: an up-to-date systematic review of 73 cases. J Neurol 2020;25:1–38. PMID: 32840686. DOI: 10.1007/s00415-020-10124-x.
2. Gomez A., Diaz A., Carrionn-Penagos J. et al. Clinical and electrophysiological characteristics of Guillain–Barré syndrome in Colombia. J Peripher Nerv Syst 2019;24(3):268–71. PMID: 31386254. DOI: 10.1111/jns.12340.
3. Hsueh H., Chang K., Chao C. et al. A pilot study on serial nerve ultrasound in Miller Fisher syndrome. Front Neurol 2020;11:865. PMID: 32922359. DOI: 10.3389/fneur.2020.00865.
4. Guarino M., Casmiro M., D’Alessandro R. Campylobacter jejuni infection and Guillain–Barré syndrome: a case-control study. Neuroepidemiology 1998;17(6):296–302. PMID: 9890808. DOI: 10.1159/000026183.
5. Bukhari S., Taboada J. A case of Miller Fisher syndrome and literature review. Cureus 2017;9(2):1048. PMID: 28367386. DOI: 10.7759/cureus.1048.
6. Lo Y.L. Clinical and immunological spectrum of the Miller Fisher syndrome. Muscle Nerve 2007;36(5):615–27. PMID: 17657801. DOI: 10.1002/mus.20835.
7. Leung J., Sejvar J.J., Soares J. et al. Guillain–Barré syndrome and antecedent cytomegalovirus infection, USA 2009–2015. Neurol Sci 2020;41(4):885–91. PMID: 31828680. DOI: 10.1007/s10072-019-04156-z.
8. Wijdicks E.F., Klein C.J. Guillain–Barré syndrome. Mayo Clin Proc 2017;92(3):467–79. PMID: 28259232. DOI: 10.1016/j.mayocp.2016.12.002.
9. Gutiérrez-Ortiz C., Méndez-Guerrero A., Rodrigo-Rey S. et al. Miller Fisher syndrome and polyneuritis cranialis in COVID-19. Neurology 2020;95(5):601–5. PMID: 32303650. DOI: 10.1212/WNL.0000000000009619.
10. Inoue A., Koh C., Iwahashi T. Detection of serum anticerebellar antibodies in patients with Miller Fisher syndrome. Eur Neurol 1999;42(4):230–4. PMID: 10567821. DOI: 10.1159/000008113.
11. Chiba A., Kusunoki S., Shimizu T. et al. IgG antibody to ganglioside GQ1b is a possible marker of Miller Fisher syndrome. Ann Neurol 1992;31(6):677–9. PMID: 1514781. DOI: 10.1002/ana.410310619.
12. Супонева Н.А. Клиническая и диагностическая роль аутоантител к ганглиозидам периферических нервов: обзор литературы и собственные данные. Нервно-мышечные болезни 2013;(1):26–34.
13. Koga M., Yuki N., Takahashi M. et al. Close association of IgA anti-ganglioside antibodies with antecedent Campylobacter jejuni infection in Guillain–Barré and Fisher’s syndromes. J Neuroimmunol 1998;81(1–2):138–43. PMID: 9521615. DOI: 10.1016/s0165-5728(97)00168-9.
14. Nishimoto Y., Odaka M., Hirata K. et al. Usefulness of anti-GQ1b IgG antibody testing in Fisher syndrome compared with cerebrospinal fluid examination. J Neuroimmunol 2004;148(1–2):200–5. PMID: 14975602. DOI: 10.1016/j.jneuroim.2003.11.017.
15. Lantos J.E., Strauss S.B., Lin E. COVID-19-associated Miller Fisher syndrome: MRI findings. AJNR Am J Neuroradiol 2020;41(7):1184–6. PMID: 32467190. DOI: 10.3174/ajnr.A6609.
16. Kiphuth I.C., Saake M., Lunkenheimer J. et al. Bilateral enhancement of the cranial nerves III–XII in severe Miller Fisher syndrome. Eur Neurol 2009;62(4):252–3. PMID: 19672080. DOI: 10.1159/000232929.
17. Mao L., Jin H., Wang M. et al. Neurologic manifestations of hospitalized patients with coronavirus disease 2019 in Wuhan, China. JAMA Neurol 2020;77(6):683–90. DOI: 10.1001/jamaneurol.2020.1127.PMID: 32275288.
18. Acharya A., Kevadiya B.D., Gendelman H.E. et al. SARS-CoV-2 infection leads to neurological dysfunction. J Neuroimmune Pharmacol 2020;15(2):167–73. PMID: 32447746. DOI: 10.1007/s11481-020-09924-9.
19. Lahiri D., Ardila A. COVID-19 pandemic: a neurological perspective. Cureus 2020;12(4):78–89. PMID: 32489743. DOI: 10.7759/cureus.7889.
20. Desforges M., LeCoupanec A., Dubeau P. et al. Human coronaviruses and other respiratory viruses: underestimated opportunistic pathogens of the central nervous system. Viruses 2020:12–4. DOI: 10.3390/v12010014
21. Bohmwald K., Galvez N., Ríos M. et al. Neurologic alterations due to respiratory virus infections. Front Cell Neurosci 2018; 12:386. DOI: 10.3389/fncel.2018.00386.
22. Gutiérrez-Ortiz C., Méndez-Guerrero A., Rodrigo-Rey S. et al. Miller Fisher syndrome and polyneuritis cranialis in COVID-19. Neurology 2020;95(5):601–5. PMID: 32303650. DOI: 10.1212/WNL.0000000000009619.
23. Reyes-Bueno J.A., García-Trujillo L., Urbaneja P. et al. Miller Fisher syndrome after SARS-CoV-2 infection. Eur J Neurol 2020;27(9):1759–61. PMID: 32503084. DOI: 10.1111/ene.14383.
24. Senel M., Abu-Rumeileh S., Michel D. et al. Miller Fisher syndrome after COVID-19: neurochemical markers as an early sign of nervous system involvement. Eur J Neurol 2020;27(11):2378–80. PMID: 32781484. DOI: 10.1111/ene.14473.
25. Ray A. Miller Fisher syndrome and COVID-19: is there a link? BMJ Case Rep. 2020 Aug 11;13(8):e236419. PMID: 32784241. DOI: 10.1136/bcr-2020-236419.
26. Manganotti P, Pesavento V, Buoite Stella A, et al. Miller Fisher syndrome diagnosis and treatment in a patient with SARS-CoV-2. J Neurovirol 2020;26(4):605, 606. PMID: 32529516. DOI: 10.1007/s13365-020-00858-9.
27. Fernández-Domínguez J., AmeijideSanluis E., García-Cabo C. et al. Miller Fisher-like syndrome related to SARSCoV-2 infection (COVID 19). J Neurol 2020;267(9):2495, 2496. PMID: 32458195. DOI: 10.1007/s00415-020-09912-2.
28. Li Z., Li X., Shen J. et al. Miller Fisher syndrome associated with COVID-19: an up-to-date systematic review. Environ Sci Pollut Res Int 2021. PMID: 33677662. DOI: 10.1007/s11356-021-13233-w.
29. Wakerley B.R., Uncini A., Yuki N., et al. Guillain–Barré and Miller Fisher syndromes-new diagnostic classification. Nat Rev Neurol 2014;10(9):537–44. PMID: 25072194. DOI: 10.1038/nrneurol.2014.138.
30. Jung J.H., Oh E.H., Shin J.H. et al. Atypical clinical manifestations of Miller Fisher syndrome. Neurol Sci 2019;40(1):67–73. PMID: 30232672. DOI: 10.1007/s10072-018-3580-2.
31. Friedman D.I., Potts E. Headache associated with miller fisher syndrome. Headache 2007;47(9):1347–8. PMID: 17927654. DOI: 10.1111/j.1526-4610.2007.00935.x.
Для цитирования:
Малько В.А., Климов П.В., Топузова М.П., Яруш И.В., Симаков К.В., Алексеева Т.М. Синдром Миллера Фишера, развившийся после перенесенной инфекции COVID-19 (клинический случай). Нервно-мышечные болезни. 2021;11(2):56-60. https://doi.org/10.17650/2222-8721-2021-11-2-56-60
For citation:
Malko V.A., Klimov P.V., Topuzova M.P., Yarush I.V., Simakov K.V., Alekseeva T.M. Miller Fisher syndrome developed after a previous COVID-19 infection (case report). Neuromuscular Diseases. 2021;11(2):56-60. (In Russ.) https://doi.org/10.17650/2222-8721-2021-11-2-56-60