болит печень при ковиде что делать
Болит печень при ковиде что делать
Сегодня, в условиях пандемии COVID-19, специалисты обращают особое внимание на пациентов с хроническими заболеваниями печени. Они также отмечают, что препараты, которые применяются для лечении новой коронавирусной инфекции, оказывают негативное влияние на этот жизненно важный орган. Для тех и других категорий пациентов в текущих эпидемиологических условиях они рекомендуют прием особых гепапротекторов.
Леонид Борисович Лазебник, д.м.н., профессор кафедры поликлинической терапии МГМСУ им. А.И. Евдокимова, президент Научного общества гастроэнтерологов России (НОГР): «Хронические заболевания печени являются дополнительными факторами риска при коронавирусной инфекции. Например, часто при неалкогольной жировой болезни печени (НАЖБП) сопутствующей болезнью, осложнением является сахарный диабет 2-го типа, который в свою очередь резко ухудшает прогноз при COVID-19. Кроме того, по наблюдению западных специалистов, чем сильнее поражение печени, тем тяжелее течение коронавирусной инфекции и выше летальность от поражения легких».
При COVID-19 повреждение печени происходит за счет непосредственного воздействия вируса SARS-CoV-2, тканевой гипоксии, которая развивается на фоне легочной недостаточности. Все это усугубляется токсическим воздействием продуктов метаболизма, например, повышенным уровнем аммиака. Если его уровень повышается, то это приводит к двум негативным последствиям. Во-первых – к повреждению клеток головного мозга и развитию энцефалопатии. Усталость, физическая или интеллектуальная, может говорить о повышенном уровне аммиака в организме. Во-вторых – к повреждению тканей печени и образованию фиброза.
Также, по словам специалиста, большинство препаратов, рекомендованных для лечения COVID-19: интерфероны, противомалярийные препараты, другие лекарственные средства, – обладают свойством токсического воздействия на печень. Это отмечено в мартовских рекомендациях Европейского общества по изучению печени (EASL).
О препарате «Гепа-Мерц» (L-орнитин L-аспартат)
«Гепа-Мерц» – оригинальный гепатопротектор-детоксикант для лечения заболеваний печени от самых ранних стадий до цирроза. С 2016 года включен в Рекомендации по лечению неалкогольной жировой болезни печени (НАЖБП) Научного общества гастроэнтерологов России.[1]В его состав входят две естественные для организма аминокислоты: L-орнитин и L-аспартат. «Гепа-Мерц» обладает детоксикационным действием, снижая повышенный уровень аммиака (токсина) в организме, способствуя нормализации работы печени («печеночных проб» АЛТ, АСТ, ГГТП), помогая снижению выраженности астенического синдрома и улучшению обмена веществ. Может применяться пациентами, страдающими сахарным диабетом.
Более подробная информация на сайте www.hepa-merz.ru
Merz Pharma – мировой лидер в области эстетической медицины и ботулинотерапии. Семейная компания с более чем 100-летней историей насчитывает около 3000 сотрудников в 34 странах мира, обладает собственной научно-исследовательской базой, имеет устойчивое финансовое положение и показывает непрерывный рост. Компания постоянно работает над расширением уникального продуктового портфеля для проведения минимально-инвазивных и неинвазивных эстетических процедур, а также активно развивает направление ботулинотерапии в области терапии двигательных расстройств. Кроме того, Merz производит средства для ухода за кожей и целый ряд высококачественных безрецептурных препаратов. Штаб-квартира компании находится во Франкфурте (Германия). Прибыль Merz Pharma за 2018/2019 финансовый год составила более 1 млрд евро.
Более подробная информация на сайте www.merz.com
Российское подразделение Merz работает с 1997 года. По данным IMS Health входит в список 70 крупнейших фармкомпаний России.Российский филиал занимает второе место в мире по объемам продаж среди всех подразделений Merz Pharma.
Более подробная информация на сайте www.merz.ru
[1] НЕАЛКОГОЛЬНАЯ ЖИРОВАЯ БОЛЕЗНЬ ПЕЧЕНИ: КЛИНИКА, ДИАГНОСТИКА, ЛЕЧЕНИЕ(рекомендации для терапевтов, 2-я версия) Утверждены XVI съездом Научного общества гастроэнтерологов России и XI Национальным конгрессом терапевтов 25 ноября 2016 г.
Структура статьи
Хотя новая коронавирусная инфекция (COVID-19) наиболее тяжело поражает легкие, сейчас хорошо известно, что эта инфекция характеризуется высокой активностью воспаления, поражением кровеносных сосудов с образованием в них тромбов и поражением различных органов и систем организма.
Желудочно-кишечный тракт – входные ворота для вируса.
Вирус проникает в организм не только через дыхательные пути, но и через клетки желудочно-кишечного тракта и печени, на поверхности которых также обнаружены рецепторы (или входные ворота) для вируса. Поэтому особенностью COVID-19 является высокая частота симптомов со стороны органов пищеварения. Примерно у 15% больных, переносящих COVID-19, наблюдаются тошнота и рвота, потеря аппетита, послабление стула, боль в животе. Иногда эти симптомы оказываются первыми проявлениями болезни, то есть предшествуют симптомам со стороны дыхательной системы, лихорадке и др. Именно поэтому экспертами в мире сделано заключение, что все пациенты с впервые появившимися желудочно-кишечными жалобами, должны проходить тестирование на COVID-19.
Кроме того, примерно у 1/3 больных, особенно при тяжелом течении COVID-19, наблюдаются изменения в биохимическом анализе крови, свидетельствующие о поражении печени (повышение АСТ, АЛТ, билирубина, щелочной фосфатазы, гамма-глутамилтрансферазы).
Более высок риск заражения вирусом, а также осложнений этой инфекции у больных, имевших до COVID-19 какое-либо хроническое заболевание органов пищеварения. Кроме того, отрицательное действие на органы пищеварения может оказывать назначаемое сложное лечение COVID-19, в частности нестероидные противовоспалительные (ибупрофен и др.), антибиотики, противовирусные препараты и др.
Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
В связи с риском более тяжелого течения COVID-19 и развития обострения заболевания пациентам, имеющим хронические заболевания органов пищеварения, необходимо особенно тщательно соблюдать все санитарно-эпидемиологические меры для снижения риска инфицирования.
Таким пациентам показано проведение профилактической вакцинации. Исключение составляют больные аутоиммунными заболеваниями (такими как аутоиммунный гепатит, болезнь Крона, язвенный колит, аутоиммунный панкреатит). В таких случаях пациенту рекомендуется проконсультироваться со специалистом гастроэнтерологом перед принятием решения о вакцинации.
К наиболее уязвимым категориями больных, имеющих более высокий риск осложнений в связи с развитием COVID-19, относятся:
Все пациенты групп риска в период пандемии должны продолжать лечение своего основного заболевания, согласованное с лечащим врачом.
В частности, должна быть продолжена терапия противовирусными препаратами хронического гепатита В и С. В случаях впервые выявленного в период пандемии вирусного гепатита противовирусная терапия может быть назначена. Следует иметь в виду информацию, что некоторые противовирусные препараты (софосбувир и другие), применяющиеся для лечения вирусного гепатита, как показали исследования, оказывают подавляюще действие на COVID-19. Возможность начала противовирусной терапии или целесообразность отложить ее проведение на постэпидемический период необходимо согласовать с лечащим врачом- гепатологом.
Пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивные препараты (преднизолон, азатиоприн, метотрексат, биологические препараты моноклональных антител и др), должны продолжать лечение, не снижая дозировок и не предпринимая самостоятельных попыток отмены лечения. Наиболее важным для больного является поддержание ремиссии аутоиммунного заболевания. К тому же эта иммуносупрессивная терапия в случаях инфицирования снижает риск развития наиболее тяжелой формы COVID-19, сопровождающейся так называемым цитокиновым штормом.
Если Вы все-таки заболели COVID-19
Важно сообщить врачу, проводящему терапию COVID-19, об имеющемся у Вас хроническом заболевании, а также о принимаемых лекарственных препаратах.
Это позволит врачу выбрать наиболее безопасное для Вас лечение, избежать назначения лекарств, которые могут неблагоприятно взаимодействовать с постоянно принимаемыми Вами препаратами.
Если у Вас хроническое заболевание печени, при инфицировании COVID-19 следует избегать передозировки парацетамола (не более 2 грамм в сутки), а также минимизировать прием нестероидных противовоспалительных препаратов. Не отменять постоянно получаемое по поводу заболевания печени лечение, обсудить с лечащим врачом добавление препарата урсодезоксихолиевой кислоты для профилактики и лечения лекарственного повреждения печени.
Если у Вас аутоиммунное заболевание печени или кишечника, врачи рекомендуют продолжать постоянно принимаемую терапию, но прием таких препаратов как азатиоприн, метотрексат может быть временно приостановлен.
Последствия COVID-19 у больных с заболеваниями органами пищеварения
Перенесенная тяжелая инфекция может привести к обострению и декомпенсации хронического заболевания печени, особенно на стадии цирроза печени. Редко наблюдается тяжелая реакция на применяемые препараты для лечения COVID-19 в виде лекарственного гепатита. Такое заболевание может развиться и у пациентов с прежде здоровой печенью. Еще реже вирус и лекарства могут спровоцировать развитие впервые аутоиммунного заболевания печени.
Поэтому все пациенты, перенесшие COVID-19, должны контролировать биохимический анализ крови после разрешения инфекции и при сохранении отклонений в биохимических показателях обратиться к врачу-гепатологу.
Поэтому во всех случаях развития после COVID-19 болей в животе, изжоги, тошноты, диареи и вздутия кишечника следует обратиться к врачу гастроэнтерологу и провести полное обследование для уточнения причины и проведения соответствующего лечения.
Описаны случаи поражения печени после вакцинации от COVID-19
Эксперты заявили о случаях поражения печени, возникших после введения вакцины против коронавирусной инфекции. Речь идет об мРНК-вакцинах, разрешенных к применению в США.
Описана серия случаев поражений печени среди американцев, прошедших вакцинацию от COVID-19 препаратами компаний Pfizer и Moderna. Согласно сообщению исследователей в журнале Journal of Hepatology, материал представляет собой ретроспективные данные и не имеет цели оценить причинно-следственную связь.
Выборка включала 16 пациентов из различных центров в возрасте от 25 до 74 лет, большинство старше 60 лет. Пациенты обратились за помощью спустя 5–46 дней после первой дозы вакцины, в том числе 12 пациентов (75%) — после введения второй дозы.
Анамнез пациентов
У шести пациентов в анамнезе имелись хронические заболеваний печени, в том числе у четырех — аутоиммунный гепатит в ремиссии (без изменений схемы лечения или результатов лабораторных исследований на протяжении как минимум полугода). У трех пациентов был цирроз печени, двое из них с аутоиммунным гепатитом (пациенты 10 и 11) и один — с ранее излеченным вирусным гепатитом С (пациент 4).
Среди 12 пациентов без диагностированного ранее аутоиммунного гепатита у семи при обращении обнаружили аутоиммунный маркер. Один пациент (пациент 15) соответствовал упрощенным критериям возможного аутоиммунного гепатита от Международной группы по изучению аутоиммунного гепатита (IAIHG): антинуклеарные антитела 1:640, IgG повышен до 1,750 мг/дл, результаты биопсии сопоставимы с заболеванием.
Все пациенты не демонстрировали лабораторных признаков вирусного гепатита, а также получили отрицательные результаты теста на новую коронавирусную инфекцию.
Характер поражений печени после вакцинации
В большинстве случаев (13 из 16) наблюдался гепатоцеллюлярный характер повреждения печени (пиковые значения АЛТ: от 96 до >5000 ЕД/л). В оставшихся случаях один пациент (пациент 4) демонстрировал холестатическое поражение печени и еще два (пациенты 12, 16) — смешанное.
Острое поражение печени (определялось как международное нормализованное отношение (МНО) > 1,5) произошло у 3 пациентов (пациенты 9, 14 и 15; МНО варьировалось от 2,2 до 5,5). Острая печеночная недостаточность не развилась ни у одного из пациентов.
Воздействие лекарственных препаратов
У пациента 1 после обращения был впервые диагностирован склерозирующий холангит. Двумя годами ранее у пациента обнаружено лекарственное поражение печени (амоксициллин) и предполагался первичный склерозирующий холангит. На момент обращения после вакцинации лекарственное поражение печени разрешилось, картина представляется как случай острого поражения печени на фоне холангита.
Пациенту 2 приблизительно за 90 дней до обращения был назначен трехдневный курс нитрофурантоина. Клиническая картина признана нетипичной для токсического поражения печени нитрофурантоином, учитывая краткое воздействие препарата и клинические проявления.
Пациенты 3 и 7 сразу после введения второй дозы вакцины в течение 2–3 дней использовали ибупрофен, точные дозы неизвестны.
Пациент 15 сообщил о длительном применении парацетамола — по 3–4 г несколько дней в неделю на протяжении предшествующего года.
Пациент 16 перенес операцию на колене за три дня до обращения и использовал парацетамол и гидрокодон в общей сложности в течение четырех дней.
Ни одно из этих обстоятельств не было признано вероятной причиной развития поражений печени.
Результаты биопсии
Из 16 пациентов десять прошли биопсию печени. У всех прошедших биопсию выявлено портальное воспаление, у 60% воспаление охарактеризовано как умеренное или тяжелое.
Пять пациентов, которые получали преднизолон, демонстрировали повышенные уровни плазматических клеток. В одном случае явно выражен холестаз (пациент 16). За исключением трех пациентов с циррозом, значительные фиброзные изменения не наблюдались.
Курс лечения пациентов
Десяти пациентам потребовалась госпитализация. Шестеро не нуждались в лечении.
Среди получавших лечение два пациента (пациенты 9 и 14, оба с острым поражением печени) получали инфузии N-ацетилцистеина, восемь — стероидные препараты. Пациент 1, у которого был впервые диагностирован склерозирующий холангит, прошел дилатацию желчных протоков.
В момент сбора информации о данной выборке все пациенты выздоровели или находились в процессе выздоровления.
Возможные причины
В случаях, когда имело место воздействие лекарственных препаратов, оно было либо слишком коротким, либо клинические признаки были нетипичными для того, чтобы отнести их исключительно к препаратам. Поэтому в данной серии случаев лекарственное поражение печени не указывается как причина, хотя не может быть полностью исключено, пишут исследователи.
Также авторы считают маловероятной прямую гепатотоксичность мРНК-вакцин. Скорее они рассматривают иммуноопосредованный гепатит, вызванный вакцинацией у предрасположенных пациентов. Таким образом, без ответа остается вопрос: нужен ли пациентам с высоким риском аутоиммунной реакции, например с аутоиммунным гепатитом или после трансплантации печени, мониторинг после вакцинации? И будут ли опасения с точки зрения безопасности у таких пациентов, если в дальнейшем будет рекомендовано введение бустерных доз?
Характеристика пациентов
Вакцина Pfizer
Пациент 1
Мужчина, 46 лет. Поражение развилось спустя 10 дней после вакцинации. Гепатоцеллюлярный характер поражения, портальное воспаление, дуктулярная пролиферация, фиброзные изменения портальной области. Выявлен склерозирующий холангит.
В анамнезе — лекарственное поражение печени.
Пациент 2
Женщина, 61 год. Поражение развилось спустя 34 дня после вакцинации. Гепатоцеллюлярный характер поражения, лобулярное и портальное воспаление
Тремя месяцами ранее — трехдневный курс нитрофурантоина.
Пациент 3
Мужчина, 61 год. Поражение развилось спустя 31 день после вакцинации.
Гепатоцеллюлярный характер поражения, лобулярное и портальное воспаление.
После вакцинации применение ибупрофена в течение 3 дней.
Пациент 4
Мужчина, 71 год. Поражение развилось спустя 27 дней после вакцинации.
Холестатическое поражение печени.
В анамнезе — вирусный гепатит С, компенсированный цирроз.
Пациент 5
Женщина, 74 года. Поражение развилось спустя 27 дней после вакцинации.
Гепатоцеллюлярный характер поражения.
В анамнезе — экстрамедуллярный гемопоэз.
Пациент 6
Мужчина, 73 года. Поражение развилось спустя 6 дней после вакцинации.
Гепатоцеллюлярный характер поражения.
В анамнезе — аутоиммунный гепатит.
Пациент 7
Женщина, 25 лет. Поражение развилось спустя 24 дня после вакцинации.
Гепатоцеллюлярный характер поражения.
После вакцинации применение ибупрофена в течение 2 дней.
Пациент 8
Женщина, 61 год. Поражение развилось спустя 42 дня после вакцинации. Гепатоцеллюлярный характер поражения, стеатоз печени, портальное воспаление, перихолангит.
Пациент 9
Женщина, 37 лет. Поражение развилось спустя 29 дней после вакцинации.
Острое поражение печени, гепатоцеллюлярный характер поражения.
Пациент 10
В анамнезе — аутоиммунный гепатит, компенсированный цирроз.
Пациент 11
В анамнезе — аутоиммунный гепатит, компенсированный цирроз
Пациент 12
Женщина, 70 лет. Поражение развилось спустя 41 день после вакцинации.
Смешанный характер поражения.
В анамнезе — стеноз желчных протоков после холецистэктомии.
Вакцина Moderna
Пациент 13
В анамнезе — аутоиммунный гепатит.
Пациент 14
Пациент 15
Ранее — длительное применение парацетамола.
Пациент 16
Мужчина, 65 лет. Поражение развилось спустя 46 дней после вакцинации.
Смешанный характер поражения, портальное воспаление, выраженный холестаз, повреждение желчных протоков.
Применение парацетамола и гидрокодона за 4 дня до обращения.
Болит печень при ковиде что делать
Новый коронавирус, вызывающий острый респираторный синдром (SARS-CoV-2), в настоящее время, по оценкам специалистов, заразил более 200 млн чел. во всем мире. В клинической картине наряду с острым респираторным дистресс-синдромом отмечается также поражение печени у больных с COVID-19, обуславливаемое прямым действием SARS-CoV-2. На современном этапе проводятся научные исследования возможных механизмов поражения печени. Предварительное исследование показало, что SARS-CoV-2 может напрямую связываться с АПФ2-позитивными холангиоцитами и может вызывать нарушение функции печени [1]. Сходные данные приводят G. Feng и соавт. в своей работе [2]. Также иммуноопосредованное воспаление при тяжелых формах COVID-19 сопровождается высоким уровнем СРБ, D-димера, интерлейкина-6, ферритина, что способствует повреждению печени [3]. Гипоксия, связанная с пневмонией, также может обуславливать повреждение гепатоцитов и может способствовать развитию печеночной недостаточности у пациентов с тяжелым течением COVID-19 [4]. Лекарственное поражение печени в свою очередь является фактором, способствующим повышению уровня биохимических показателей в крови у многих пациентов с COVID-19 [5]. Во время клинического течения болезни, связанной с COVID-19, было замечено, что повреждение печени обнаруживается у значительной части пациентов, и особенно у тех, кто находится в тяжелом или критическом состоянии [6, 7]. Замечено, что имеющиеся у больных хронические заболевания печени усугубляют течение COVID-19. Более высокая частота повреждения печени отмечается у тяжелых пациентов с инфекцией SARS-CoV-2. Имеется мнение, что крайне тяжелый COVID-19 служит независимым фактором риска повреждения печени. В случаях COVID-19 с летальным исходом частота поражений печени может достигать 58,1–78 % [8]. С момента госпитализации больных коронавирусной инфекцией лечащие врачи обращают внимание на повышение уровня биохимических показателей (АЛТ, АСТ, общий билирубин), характеризующих повреждение печени [9]. Нарушение функции печени сопровождается умеренным повышением уровня общего билирубина. Как правило, повышение аминотрасфераз отмечается в 1–3 раза от верхней границы нормы. В исследовании Q. Cai и соавт. нормальный уровень АЛТ отмечен у 49,79 %, а АСТ – у 63,09 % пациентов [10, 11].
В настоящее время еще не до конца понятно, относятся ли изменения клинико-биохимических показателей печени у пациентов с COVID-19 к диагностированным ранее заболеваниям печени или же они отражают повреждение печени непосредственно при COVID-19. В последнее время частота повреждений печени у пациентов с COVID-19, согласно данным различных исследований, варьируется от 14 до 53 % [4]. На наш взгляд, особое внимание следует уделять пациентам с COVID-19, относящимся к группам риска, таким как перенесшие трансплантацию печени, получающие иммуносупрессанты, а также больным, страдающим циррозом печени, хроническими гепатитами, гепатоцеллюлярной карциномой, либо при проведении противовирусной терапии [12–14].
Цель исследования: изучение клинико-биохимических изменений и поражения печени у больных с COVID-19 при неблагоприятном исходе болезни.
Материалы и методы исследования
В качестве материала для исследования использованы истории болезни 79 пациентов, умерших от COVID-19, вызванной SARS-CoV-2. Из них было выбрано для анализа 28 больных, имеющих поражение печени. У всех пациентов была достоверно идентифицирована с помощью полимеразной цепной реакции (ПЦР) инфекция SARS-CoV-2. Критерием включения в исследование было наличие поражения печени больных, имеющих характерные симптомы коронавирусной инфекции и наличие SARS-CoV-2, определенные с помощью ПЦР.
Результаты исследования и их обсуждение
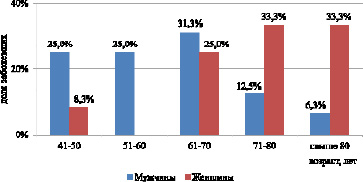
В ходе исследования нами было выявлено, что при неблагоприятном исходе болезни от COVID-19 у 35,4 % от общего числа пациентов имелись поражения печени. При этом количество мужчин среди заболевших с поражением печени составляло 57,1 %. Возрастная структура больных представлена на рис. 1. Из рис. 1 видно, что основную группу больных в возрасте от 41 до 70 лет составляют пациенты мужского пола. У женщин в выборке максимальные значения показателей преобладали в возрастной группе от 70 лет и выше (33,3–33,4 %).
Рис. 1. Возрастная структура больных с поражением печени при COVID-19, n = 28
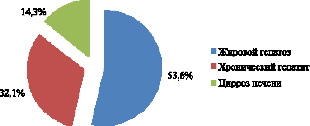
Рис. 2. Структура заболеваний печени при COVID-19, n = 28
Интересно отметить отсутствие заболеваний печени у женщин в возрастной группе 51–60 лет. Можно заметить также, что тенденции у мужчин и женщин, связанные с заболеванием печени, прямо противоположны. Так, у мужчин показатель сначала возрастает (25,0–31,3 %), затем убывает (12,5 % в интервале 71–80 лет) и далее до 6,3 % – свыше 80 лет. У женщин, наоборот, в возрастной динамике показатель все время возрастает (8,3–25,0 %, в интервале 41–70 лет), затем стабилизируется в интервале 71–80 лет и выше.
Пациенты с хроническими заболеваниями печени (ХЗП) могут быть более предрасположены к тяжелым клиническим последствиям COVID-19, включая гипоксию и гипоксемию, возникающие при тяжелой пневмонии и цитокиновом шторме [15, 16]. Неалкогольная жировая болезнь печени, при метаболическом синдроме (сахарный диабет, ожирение), хронические гепатиты, цирроз печени, возникающий при хронических вирусных гепатитах В, С и D – все эти заболевания могут быть основными причинами повреждения печени у пациентов с COVID-19. Не исключено также, что пациенты с ХЗП являются более восприимчивыми к инфицированию SARS-CoV-2, что приводит к еще более тяжелым повреждениям печени.
Выявленные нами заболевания печени у пациентов при COVID-19 представлены на рис. 2. Обращает на себя внимание, что наибольшее количество среди пациентов с COVID-19 занимают больные с жировой дистрофией печени – жировым гепатозом (53,6 %). Хронический гепатит наблюдается у 32,1 %, цирроз печени в 14,3 % от общего числа случаев. Все эти заболевания печени в основном встречались на фоне сердечно-сосудистых патологий и сахарного диабета.
В ранее проведенных исследованиях ситуации с коронавирусом различными авторами было установлено, что SARS-CoV и MERS-CoV вызывают непосредственное повреждение печени у инфицированных пациентов. При COVID-19 также были обнаружены существенные отклонения в функциональном состоянии печени, которые коррелировали с прогрессированием и тяжестью инфекционного процесса [12]. Наши исследования также подтверждают наличие отклонений в функциональном состоянии печени и закономерности в прогрессировании заболевания ее с тяжестью инфекционного процесса.
В опубликованных статьях, анализирующих состояние печени у китайских пациентов с COVID-19 из Уханя (Китайская Народная Республика), было показано, что у 14–53 % из них регистрировались изменения биохимических показателей. А в 2–11 % от общего числа случаев инфекция развивалась на фоне хронических заболеваний печени. Повышение активности АЛТ/АСТ (аланиновая и аспарагиновая аминотрансферазы), как правило, не превышало 1,5–2 норм от верхней границы нормы и сопровождалось незначительным увеличением концентрации в крови общего билирубина [7]. Повышение уровня трансаминаз, снижение концентрации тромбоцитов, а также низкий уровень альбумина в крови, в момент поступления в стационар коррелируют с более высокими показателями летальности больных.
В ходе ретроспективного исследования больных, имеющих поражения печени, нами показано, что у большинства пациентов с COVID-19 имелись отклонения лабораторных показателей печеночного статуса от нормы, связанные с цитолитическим ее повреждением. Отмечается также незначительное повышение уровня активности АЛТ и АСТ (рис. 3).
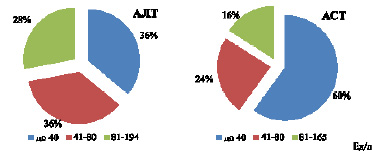
Рис. 3. Показатели АЛТ и АСТ в крови при COVID-19, n = 25
В норме АЛТ для мужчин старше 18 лет составляет менее 41 Ед /л, у женщин менее 33 Ед/л. При хроническом гепатите для активности АЛТ характерно обычное превышение нормы более 4 раз. На рис. 3 такой показатель отмечен в 28 % случаев (81–194 Ед/л), т.е. несколько выше, чем 4 раза. Для АСТ – норма для мужчин старше 18 лет менее 40 Ед/л, женщин – менее 32 Ед/л. Превышение нормы АСТ в 4 раза наблюдается в группе, состоящей из 16 % пациентов. Такие показатели выше, чем отмечены в работе Шу-Юань Сяо [7]. Такие группы, у которых показатели превышают норму в 4 и более раз (81–194 Ед/л для АЛТ и 81–165 Ед/л для АСТ), можно отнести к группам повышенного риска. Четырехкратное и более превышение показателей от нормы свидетельствует о наличии у пациентов острой вирусной инфекции, усугубляющей тяжесть поражения печени.
Показатели, в пределах нормы, активности АЛТ и АСТ отмечаются у 36 % и 60 % соответственно. Показатели до 1,5–2 раз выше нормы (41–80 Ед/л) отмечаются в 36 % и 24 % соответственно, для АЛТ и АСТ.
Желтушное окрашивание тканей (склеры, кожи) и тканевой жидкости, происходящее вследствие повышения общего уровня билирубина в сыворотке крови, у значительной части больных не наблюдалось. Лишь у 4 % пациентов отмечалось незначительное превышение уровня общего билирубина (21–35 мкмоль/л), в норме от 0,5 до 20,5 мкмоль/л. Также наблюдалось одновременное снижение концентрации в крови общего белка, у 54,2 % пациентов (44–63 г/л) и альбумина – у 60 % (22–34 г/л). Исследование функции почек показало, что уровни креатинина и мочевины были выше нормы у 20 % пациентов с COVID-19. Также обращает на себя внимание снижение количества тромбоцитов у 33,3 % пациентов (ниже 180 х10**9/л), при норме 180–320 х10**9/л.
Уровень протромбинового индекса у 96,4 % пациентов оставался в пределах нормы, и только у одного больного отмечалось снижение данного показателя ниже нормы.
Заключение
Патологические изменения при неблагоприятном исходе от COVID-19 в печени встречались в нашем исследовании у 35,4 % больных. Наибольшее количество среди пациентов с инфекцией COVID-19 занимают больные с жировой дистрофией печени – жировым гепатозом (53,6 %). Хронический гепатит наблюдается у 32,1 %, цирроз печени в 14,3 % от общего числа случаев. К основным клинико-биохимическим показателям этих изменений можно отнести незначительное увеличение уровня ферментов печени (АЛТ, АСТ). Показатели активности трансаминаз АЛТ и АСТ, превышающих норму в 4 раза, в нашем исследовании наблюдались у 28 % и 16 % соответственно. Уровень общего билирубина у 96,0 % пациентов оставался в пределах нормы. Также у больных COVID-19 с поражением печени было зарегистрировано снижение общего белка, альбумина, тромбоцитов и протромбинового индекса. Все больные, имеющие патологию печени, инфицированные COVID-19, на наш взгляд, нуждаются в дальнейшем тщательном наблюдении для своевременной оценки возможных последствий и улучшения качества лечения. Характер повреждений в печени непосредственно при COVID-19 изучен недостаточно и требует дальнейшего уточнения.