болит поджелудочная железа при беременности 2 триместр что делать
Лечение панкреатита во время беременности
Хронический панкреатит — это довольно распространенное заболевание органов пищеварения. Это заболевание характеризуется воспалением тканей поджелудочной железы. А это проводит к нарушениям в пищеварении. Хронический панкреатит при беременности необходимо обязательно лечить, так как он может привести к осложнениям во время беременности.
Диагностировать панкреатит при беременности довольно сложно, потому что существует множество других заболеваний, у которых сходные симптомы. Однако компетентный врач сможет без труда понять, с каким заболеванием он имеет дело.
Каковы же причины возникновения панкреатита?
Во время беременности панкреатит может начаться из-за того, что беременная матка давит на поджелудочную железу, заставляя ее сжиматься. Это становится причиной застоя пищеварительных ферментов, которые действуют разрушающее на поджелудочную железу. Еще одной причиной возникновения панкреатита врачи называют снижение пищеварительного тонуса под воздействием гормонов беременности.
Немаловажную роль в возникновении панкреатита играют и вирусы. А еще некоторые врачи говорят, что чрезмерный прием лекарственных препаратов во время беременности может стать толчком к возникновению хронического панкреатита. Сюда специалисты относят и прием витаминных комплексов, которые могут отрицательно сказываться на поджелудочной железе.
Симптомы панкреатита
Это боли в животе, нарушения пищеварения, дерматологические проблемы. Вообще симптомы сильно зависят от стадии заболевания.
Различают такие стадии:
При беременности может быть любая из этих форм, но чаще всего бывает комбинация диспепсической и болезненной стадий. Лечить панкреатит во время беременности довольно сложно, однако есть определенные медицинские методики и рекомендации, которые применяют в этом случае.
Есть необходимо пять-шесть раз в день небольшими порциями.
4) Также врачи прописывают беременным специальные препараты для снижения кислотности желудка и для ускорения выведения желчи, которые можно применять во время беременности;
5) Если беременная страдает дисбактериозом кишечника, то ей показано применение пробиотиков и пребиотиков.
Назначать медикаменты должен только врач, который знаком с историей болезни беременной женщины. Самолечение в этом случае недопустимо, так как это опасно и для матери, и для плода.
О влиянии поджелудочной железы, или как сберечь беременность

— Насколько часто сегодня встречаются заболевания поджелудочной железы у беременных?
— Если говорить о воспалении поджелудочной железы — панкреатите, его распространённость среди беременных составляет приблизительно 1-2 на 4000 женщин. Во время беременности острый панкреатит может возникнуть на любом сроке, но чаще — во второй половине гестации. Распространеность сахарного диабета 1 типа и 2 типа среди женщин репродуктивного возраста составляет около 2%, в 1% случаев беременная имеет прегестационный период СД, а в около 5% случаев возникает гестационный или манифестирует истинный СД.
— Можно ли предупредить эти заболевания у беременных, чтобы не было осложнений?
— Может ли ранняя диагностика способствовать дальнейшей тактике лечения заболеваний поджелудочной железы у беременных?
— Сегодня многие врачи единодушно высказываются о несвоевременной диагностике заболевания у беременных. Это обусловлено отсутствием четких критериев обострения панкреатита у беременных и точных дополнительных методов исследования, которые можно было бы применять для диагностики у данной категории пациенток. Имеет значение и тот факт, что врачи нередко забывают о возможности развития панкреатита у беременных. В связи с этим не проводят профилактические мероприятия, направленные на предупреждение возможного обострения во время беременности. При диагностировании заболеваний необходимо учитывать давность заболевания, степень его компенсации на момент наступления беременности, наличие сосудистых осложнений СД. Врачам следует прежде всего подробно собрать полный семейный анамнез, особенности становления менструальной функции, наличие инфекционно — воспалительных заболеваний (особенно хронического пиелонефрита).
— Панкреатит и сахарный диабет могут ли служить противопоказанием для беременности?
— Вообще, беременность не всегда влияет на течение хронического панкреатита и не служит противопоказанием у большинства пациенток. К тому же панкреатит не нарушает фетоплацентарного кровотока. Вместе с тем, женщины, страдающие данным заболеванием, должны находиться на диспансерном учете, необходимо проводить мероприятия, направленные на предотвращение развития возможных обострений или осложнений заболевания. При стойкой ремиссии заболевания, в отсутствие выраженных нарушений функции поджелудочной железы и осложнений, беременность при хроническом панкреатите разрешена. С первых недель пациенток с этим заболеванием наблюдает акушер-гинеколог и терапевт, чтобы при появлении первых признаков обострения заболевания было проведено соответствующее лечение. Что касается пациенток с СД, здесь наблюдается немного иная картина. Эти беременные входят в группу риска по развитию различных акушерских и перинатальных осложнений как самопроизвольный аборт, гестоз, многоводие, преждевременные роды, задержка роста и формирование ВПР плода, родовой травматизм матери и плода и другое. В эту группу риска пациенток относят, учитывая их отношение к таким группам как: женщины, болеющие более 10 лет, пациентки, страдающие дисфункцией яичников, диабетической полинейропатией, ретинопатией, инфекционными поражениями мочевыводящих путей и многое другое.
— Какой тактики необходимо придерживаться при ведении подобных больных?
— Безусловно, успеха в лечении добиться невозможно без активного, грамотного самоконтроля, осуществляемого пациенткой в домашних условиях. Поэтому женщины, страдающие сахарным диабетом, должны прежде чем планировать беременность пройти обучение в школах для больных СД по структурированной программе. Женщина должна уметь самостоятельно измерять уровень гликемии, менять дозу инсулина в зависимости от полученных результатов, иметь навыки профилактики гликемических состояний. Необходимо соблюдение диеты и программы физических нагрузок. Диетотерапия — также и основное звено комплексной терапии при хронической форме панкреатита. Лечение этого заболевания должно проводиться строго под наблюдением врача, а острой формы — в хирургических стационарах.
— Не могли бы вы вспомнить интересный клинический случай из практики, связанный с ведением беременных с заболеваниями поджелудочной железы?
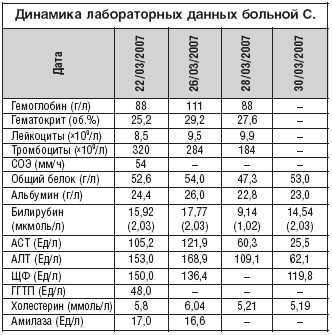
— На 25-26 неделе беременности к нам поступила пациентка (21 год). Она была доставлена в одну из городских больниц с жалобами на боли в эпигастрии, тошноту, рвоту. Был поставлен диагноз — острый панкреатит. Через два дня после доставки, была произведена лапароскопия и лапаратомия, при которой был получен гнойный выпот. Произведена санация, дренирование брюшной полости, сальниковой сумки. Было решено прервать беременность., а при ухудшении состояния — экстирпацию матки с трубами. Через два года эта пациентка вновь забеременела и без осложнений родила здорового малыша.
Лечение хронического панкреатита у беременных
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Х ронический панкреатит – это группа хронических заболеваний поджелудочной железы различной этиологии, преимущественно воспалительной природы, проявляющиеся различной степенью нарушения экзокринной и эндокринной функций.
ронический панкреатит – это группа хронических заболеваний поджелудочной железы различной этиологии, преимущественно воспалительной природы, проявляющиеся различной степенью нарушения экзокринной и эндокринной функций.
Диагноз хронического панкреатита у беременных представляет достаточно трудную задачу для врачей, работающих в акушерских клиниках. Обострение хронического панкреатита у беременных необходимо дифференцировать от таких заболеваний, как синдром раздраженного кишечника, болезнь Крона, язвенный колит, кишечная непроходимость, обострение хронического холецистита, хронический гепатит, а также патологии гепатобилиарной системы, связанной с беременностью– ранним токсикозом беременных, чрезмерной рвотой беременных, преэклампсией, острой жировой дистрофией печени.
Нередко в первом триместре беременности обострение хронического панкреатита проходит под маской раннего токсикоза. Принято считать симптомы диспепсии, возникающие до 12 недель беременности, признаками раннего токсикоза и расценивать их после 12 недель, как обострение или манифестацию хронического заболевания гепатобилиарной системы.
Во втором и третьем триместрах обострение хронического панкреатита приходится дифференцировать с внутрипеченочным холестазом беременных, преэклампсией, острой жировой дистрофией печени и HELLP–синдромом.
К факторам, провоцирующим обострение панкреатита у беременных, следует отнести нарушение диеты, снижение физической активности, нарушение моторики желудочно–кишечного тракта, связанное с гормональными влияниями эстрогенов, заболевания желчного пузыря и желчевыводящих путей, белковую недостаточность, инфекции, а также полипрагмазию. К сожалению, не всегда оправданное назначение большого количества лекарственных препаратов, многокомпонентных витаминов беременным может оказывать токсическое действие на органы гепатобилиарной системы и способствовать обострению хронического панкреатита.
Классификация хронического панкреатита (Марсельско–Римская):
–Хронический обструктивный панкреатит (развивается в результате обструкции главного протока поджелудочной железы).
–Хронический кальцифицирующий панкреатит (в протоках обнаруживают белковые преципитаты, кисты и псевдокисты, стеноз и атрезию протоков, атрезию ацинарной ткани).
–Хронический паренхиматозный панкреатит (характеризуется развитием фиброза, инфильтрацией мононуклеарными клетками, которые замещают паренхиму поджелудочной железы).
Диагностика панкреатита
у беременных
В клинике хронического панкреатита у беременных преобладает нерезко выраженный болевой синдром, синдром мальдигестии и мальабсорбции, инкреторная недостаточность. Относительная панкреатическая недостаточность обусловлена падением интрадуоденального уровня рН ниже 5,5 (за счет инактивации ферментов), моторными нарушениями 12–перстной кишки (нарушение процесса смешивания ферментов с пищевым химусом), избыточным бактериальным ростом в тонкой кишке (разрушение ферментов, снижение уровня внутрикишечного рН), дефицитом желчи и энтерокиназы (нарушение активации липазы и трипсиногена).
Клинические признаки панкреатита с внешнесекреторной недостаточностью: диарея с жирным зловонным калом, снижение массы тела при сохраненном или повышенном аппетите, тошнота, рвота.
Лабораторные тесты, рекомендуемые для диагностики экзокринной недостаточности поджелудочной железы, в настоящее время недоступны в большинстве российских родовспомогательных учреждениях. Так, проблематичным представляется количественное определение нейтрального жира в кале за 72 часа (более 6 г в день – патология), и определение эластазы в кале (уровень менее 200 мкг в 1 г кала свидетельствует о панкреатической недостаточности). Невысокая чувствительность амилазного теста (определение активности амилазы в крови и моче) связана с кратковременностью гиперамилаземии и гиперамилазурии при панкреатитах. При обострении панкреатита может выявляться повышение уровня АЛТ и АСТ до 2 норм. Повышение билирубина, преимущественно прямого, холестерина и щелочной фосфатазы характерно для развившегося синдрома холестаза, что может быть обусловлено блоком холедоха, развитием реактивного гепатита.
При беременности не применяются рентгенография брюшной полости, ретроградная холангиопанкреатография, КТ. До 32 недель возможно проведение ЭГДС.
При УЗИ внутренних органов определяются увеличение размеров и изменения структуры поджелудочной железы, неровные и нечеткие контуры, расширение протоков, кисты и псевдокисты, патология органов билиарного тракта, прежде всего – холестаз. Наиболее часто у беременных заболевания гепатобилиарной системы протекают с явлениями холестаза.
Основные причины холестаза у беременных:
•Рецидивирующий холестаз неясной этиологии
•Обострение или манифестация хронического заболевания гепатобилиарной системы
•Токсические поражения печени
•Вирусные инфекции (HBV, HCV, HAV, CMV, HSV, аденовирус, энтеровирусы, вирусы Коксаки, вирус Эпштейн–Барра)
•Паразитарная инвазия (описторхоз)
•Доброкачественные негемолитические гипербилирубинемии
•Онкологические заболевания
Как правило, все эти заболевания сопровождаются нарушениями функций поджелудочной железы различной степени тяжести.
Лечение хронического панкреатита
у беременных
Лечение беременных с панкреатитом представляет не менее сложную задачу, чем его диагностика.
В нашей клинике патологии беременных мы придерживаемся следующих принципов ведения беременных с хроническими панкреатитами.
1.Минимизация лекарственной терапии.
2.Диета с ограничением жиров, свежих овощей и фруктов.
3.Повышение количества белков до 150 г в сутки (в основном за счет животных белков). Прием пищи не менее 5 раз в день малыми порциями. Все блюда готовят в отварном или запеченном виде.
4.Беременность накладывает определенные ограничения на лекарственную терапию. Ингибиторы протонной помпы и блокаторы Н2–гистаминовых рецепторов противопоказаны при беременности. В исключительных случаях, когда речь идет о спасении жизни женщины, возможный вред от применения этих препаратов неизмеримо ниже, чем ожидаемый лечебный эффект. Так, при тяжелом течении панкреатита или при наличии язвенных поражений желудочно–кишечного тракта возможно парентеральное применение омепразола или фамотидина.
5.Показано назначение спазмолитиков. Предпочтение отдается селективному спазмолитику Дюспаталину – по 200 мг дважды в сутки за 20 минут до еды в течение 3–4 недель в комбинации с панкреатическими ферментами. Панкреатические ферменты, содержащие только панкреатин, например, Креон 25000 Ед, назначаются за 40 минут до еды с целью достижения обезболивающего эффекта с последующим переходом на Креон 10000 Ед в начале каждого приема пищи в течение не менее 3–4 недель.
6.Учитывая практически всегда присутствующую дисфункцию гепатобилиарной системы, показано назначение препаратов, способствующих разрешению холестаза. В зависимости от клинической ситуации назначаются адеметионин или препараты урсодезоксихолевой кислоты, или препараты экстракта артишоков.
7.Буферные антациды (алюминия фосфат) назначаются при изжоге перед едой и через 30–40 минут после приема пищи и перед сном.
8.При синдроме избыточного бактериального роста в кишечнике, воспалительном процессе в кишечнике, а также при наличии системных поражений, отсутствии эффекта от терапии без применения антибактериальных средств до 18 недель беременности назначается амоксициллин по 1000 мг 2 раза в сутки, после 18 недель беременности возможно назначение метронидазола по 250 мг 4 раза в сутки.
При отсутствии синдрома избыточного бактериального роста в кишечнике основными способами воздействия на микрофлору кишечника является применение пробиотиков и пребиотиков.
Пробиотики – это живые микроорганизмы – молочнокислые бактерии, чаще бифидо– и лактобактерии, иногда дрожжи, которые относятся к нормальным обитателям кишечника здорового человека и улучшают микробный баланс кишечника.
Пребиотики – неперевариваемые ингредиенты пищи, избирательно стимулирующие рост или метаболическую активность одной или нескольких групп бактерий, обитающих в толстой кишке.
Для лечения дисбактериоза у беременных идеально подходит комбинация одной из кишечнорастворимых форм пробиотика с пребиотиком. В ряде работ установлено пребиотическое действие препарата лактулозы Дюфалака, что явилось основанием для включения его в состав комплексной терапии дисбактериоза кишечника у беременных.
Таким образом, проблема диагностики и лечения хронического панкреатита у беременных является актуальной задачей и требует взаимодействия врачей различных специальностей – акушеров, терапевтов и гастроэнтерологов.
Медицинские интернет-конференции
Языки
Холецистопанкреатиты у беременных
Широкова И.А., асс.Козлов В.В., асс.Гнилосыр П.А., к.м.н., доцент Хмара М.Б., асс.Самарина Д.В.
Резюме
Авторы:Широкова И.А., асс.Козлов В.В., асс.Гнилосыр П.А., к.м.н., доцент Хмара М.Б., асс.Самарина Д.В.
Холецистопанкреатиты у беременных.
Цель исследования: показать результаты лечения беременных с холецистопанкреатитом.
Материал исследования: анализ 142 историй болезней пациентов, проходивших лечение в хирургическом отделении «ГУЗ Городской клинической больнице № 1 им. Ю. Я. Гордеева» г. Саратова с2015г.по2017г.
Результаты работы. В ходе исследования выяснилось, что в хирургическом стационаре находились с диагнозом «Острый панкреатит», а также «Обострение хронического панкреатита»-98 пациенток, «Острый калькулезный холецистит»-44 пациентки. Больным была проведена дифференциальная диагностика с заболеваниями, связанными с нарушение беременности. Помогали в диагностике тщательный сбор анамнеза, лабораторные и инструментальные исследования. Лечение было комплексным, последовательным и строго индивидуальным; оно включало в себя консервативное и хирургическое. Хирургическое лечение было строго по показаниям, при этом потенциальный риск для плода был сведен к минимуму. Проводился КТГ-мониторинг и допплерометрия до операции и в послеоперационном периоде.
В результате проведенного исследования было установлено, что для диагностики такой хирургической патологии должен соблюдаться алгоритм обследования беременных женщин. Решение о дальнейшей тактики необходимо принимать совместно с хирургом и акушером-гинекологом.
Ключевые слова
Введение
Несмотря на то, что беременность-это физиологическое состояние организма, она также является периодом повышенной нагрузки на все органы, особенно значительной для женщин, уже имеющих ту или иную патологию. Наиболее частые причины острой хирургической патологии у беременных- поражение аппендикса до 88%, также в большей степени- желчного пузыря, поджелудочной железы до 10%, и другие причины-2% [1].На сегодняшний день одной из актуальных акушерско-хирургических проблем являются холецистопанкреатиты у беременных.
Показать результаты лечения беременных с холецистопанкреатитом.
Материал и методы
Анализ 142 историй болезней пациентов, проходивших лечение в хирургическом отделении «ГУЗ Городской клинической больнице № 1 им. Ю. Я. Гордеева» г. Саратова с2015г.по2017г.
Результаты
В ходе исследования выяснилось, что в хирургическом стационаре находились с диагнозом «Острый панкреатит», а также «Обострение хронического панкреатита»-98 пациенток, «Острый калькулезный холецистит»-44 пациентки. Больным была проведена дифференциальная диагностика с заболеваниями, связанными с нарушением беременности. Помогали в диагностике тщательный сбор анамнеза, лабораторные и инструментальные исследования. Лечение было комплексным, последовательным и строго индивидуальным; оно включало в себя консервативное и хирургическое. Хирургическое лечение было строго по показаниям, при этом потенциальный риск для плода был сведен к минимуму. Проводился КТГ-мониторинг и допплерометрия до операции и в послеоперационном периоде.
Обсуждение
Во время беременности клиническая картина значительно меняется, что затрудняет их диагностику. Бере менность изменяет не только топографию органов брюшной полости, но и ответную реакцию организма на течение воспалительного процесса. Кроме повышенной опасности для матери, воспалительные заболевания поджелудочной железы и желчного пузыря неблагоприятно влияют на течение беременности, вызывая преждевременное ее прерывание, а нередко гибель плода или новорожденного.
Распространенность панкреатита увеличивается со сроком беременности 24% зарегистрированы в I триместре, 33%-во II триместре и 43%- в Ш триместре.[1]
По статистическим данным В.С. Савельев 1986года:
-болезни желчного пузыря являются 2 по частоте хирургическими заболеваниями при беременности.
-острый панкреатит занимает 4 место.
В ХО «ГУЗ Городской клинической больнице № 1 им. Ю. Я. Гордеева» г. Саратова с2015г.по 2017г находились с диагнозом «Острый панкреатит», а также «Обострение хронического панкреатита»-98 пациенток,, «Острый калькулезный холецистит»-44 пациентки.
Холецистит и панкреатит- очень часто эти заболевания взаимосвязаны. Изначально поражается какой-то один орган, а их сочетанное воспаление приводит к нарушению процесса пищеварения и выраженному болевому синдрому.
Среди установленных причин развития холецистита и панкреатита у беременных наиболее часто регистрируются такие как:[2]
Воздействие лекарственных препаратов ( прием оральных контрацептивов в анамнезе (в два раза увеличивает риск формирования болезней желчного пузыря), тетрациклины, тиазидовые диуретики,)
Во II и III триместрах- увеличение объема желчного пузыря почти в два раза, снижение его способности к опорожнению. (остальное будет на слайде ).
Повышение литогенных свойств желчи.
Изменение моторики желчевыводящих путей;
Структурные аномалии поджелудочной железы или двенадцатиперстной кишки;
Тяжелая травма живота;
Предрасполагающие моменты к возникновению данных заболеваний у беременных являются:
Повышение уровня ферментов (амилазы, липазы, кислых протаминаз) во второй половине беременности в результате активизации функций поджелудочной железы;
Повышение содержания липидов в крови
Повышение внутрибрюшного давления, что приводит к повышению интрадуоденального давления и интрадуктальному стазу в вирсунговом протоке и желчных путях;
Постоянно имеющийся метаболический фон за счет нарушений минерального обмена, особенно при гестозах
Стаз желчи и атония желчного пузыря вследствие действия прогестерона;
Клиническая картина такая же как у небеременных, но анатомические изменения, связанные с беременностью, затрудняют диагностику. Данные пациентки предъявляли такие жалобы:
1.Боль в правом подреберье и эпигастрии, часто опоясывающего характера.
2.Диспепсические расстройства:тошнота, рвота, плохой аппетит.
3.Синдром интоксикации организма: повышение температуры, ухудшение общего состояния.
4.При деструктивных формах панкреатита могут отмечаться неврологические симптомы: спутанность сознания, головная боль.
Больные госпитализировались в хирургическое отделение, где в ряде случаев проводилась дифференциальная диагностика с патологиями, связанными с нарушением беременности.
В I триместре развитие острого панкреатита совпадает с развитием раннего токсикоза или же протекает под маской раннего токсикоза, причем рвота у таких пациенток может продолжаться до 17-22 недель беременности и более. Те же симптомы диспепсии, длящиеся после 12 недель расценивают как симптомы обострения панкреатита.
ПОНРП- симптомы: боль, кровотечение, тахикардия.
УПБ- симптомы: тошнота, рвота, боль, кровотечение.
Помогали в диагностике лабораторные исследования:
1. Определение активности амилазы в крови и моче.
2. Определение активности липазы, липидный спектр крови.
3. В клиническом анализе крови у беременных выявляется лейкоцитоз со сдвигом формулы влево.
4.Для оценки эндокринной функции поджелудочной железы исследуется гликемия натощак и уровень гликозилированного гемоглобина.
5.Функциональные показатели печени (АЛТ,АСТ, щелочная фосфатаза, билирубин).
6.Электролиты крови (кальций, натрий, магний, калий).
Показания к хирургическому лечению [2]
· Отсутствие эффекта от консервативной терапии, проводимой в течение 2-3 дней, у больных с острым калькулезным обтурационным холециститом;
· Острый холецистит, осложненнный перитонитом;
· Острый холецистит, осложненный механической желтухой;
· Деструктивные формы панкреатита;
· Абсцесс сальниковой сумки и забрюшинной флегмоны.
Заключение
В заключении своего доклада, хочу подчеркнуть актуальность рассмотренных нами заболеваний во время беременности. Что для их диагностики должен соблюдаться алгоритм обследования беременных женщин, с целью проведения дифференциальной диагностики хирургических и акушерских заболеваний. И определение дальнейшей тактики лечения пациенток совместно с хирургами и акушерами-гинекологами.
Литература
1. Еремина Е.Ю.Панкреатит у беременных.-Практическая медицина,2012;
2. Айламазян Э.К.Акушерство-М.: ГЭОТАР-Медиа, 2015.
3. Под редакцией академика РАМН М.И. Кузина Хирургические болезни- М.: ГЭОТАР-Медиа, 2014.