бронходилататоры что это такое
Научная электронная библиотека
Лечение ХОБЛ в фазе ремиссии
У больных ХОБЛ БО является главным звеном патогенеза заболевания. В связи с этим использование бронходилататоров является основной симптоматической терапией, т.е. базисной.
В 0 стадии (группа риска) – медикаментозная терапия не показана.
В I стадии – предпочтительнее применение бронходилататоров короткого действия.
Во II стадии систематически используются один бронходилататор или комбинация препаратов, а также при необходимости ингаляционные короткостероиды.
В III и IV стадиях рекомендуется регулярное применение бронходилататоров (один и более) и ингаляционных кортикостероидов (если достоверно улучшение клинических и вентиляционных показателей и средств для лечения осложнений (В.Е. Новиков, 2006).
Бронходилататоры
Общепринятым при ХОБЛ считаются следующие положения:
— Ингаляционная терапия предпочтительнее других методов введения препарата.
— Наиболее удобны пролонгированные ингаляционные бронходилататоры.
— Комбинации бронходилататоров более эффективны, чем каждый в отдельности.
Основные ингаляционные бронходилататоры представлены в табл. 4.
Основные ингаляционные бронходилататоры
Начало действия, мин
Продолжи-тельность действия, часы
β2-агонист короткого действия
β2-агонист короткого действия
β2-агонист короткого действия
Фенотерол + Ипратропиум бромид-
Сальбутамол + Ипратропиум бромид-
Поскольку при ХОБЛ предполагается длительное (многолетнее) применение бронходилататоров, необходимо учитывать их побочные эффекты и возможность постепенного снижения эффективности.
В Российской федеральной программе по ХОБЛ (2004 г.) к препаратам первого ряда относятся М-холинолитики. Раздражение блуждающего нерва вызывает высвобождение холинергического медиатора ацетилхолина (АХ) из окончаний холинергических нервов, активацию мускариновых холинорецепторов (М-ХР), расположенных на плазматических мембранах гладкомышечных и железистых клеток бронхов. АХ вызывает бронхоконстрикцию и повышение секреции бронхиальной слизи.
Антихолинергическими, или холинолитическими препаратами называют вещества, ослабляющие, предотвращающие или прекращающие взаимодействие ацетилхолина с ХР. Современные антихолинергические препараты характеризуются способностью полно и продолжительно связываться с М-ХР. Холинолитики отличаются хорошей переносимостью, возможностью длительного использования без заметного снижения эффективности.
Ингаляционное назначение антихолинергических препаратов (АХП) целесообразно при всех степенях тяжести заболевания (при отсутствии индивидуальной непереносимости). Наиболее известным из них является ипратропиум бромид (атровент). Бронходилатирующий эффект после одной дозы атровента наступает обычно через 30-45 мин и не всегда субъективно ощущается больным. Обычно бронходилатирующий эффект ипратропиума бромида нарастает в течение 3 недель непрерывного употребления, а затем наступает стабилизация, позволяющая перейти на поддерживающую дозу, определяемую индивидуально. Чувствительность М-ХР бронхов не ослабевает с возрастом. Это особенно важно, так как позволяет применять холинолитики у пожилых больных ХОБЛ и у пациентов с сердечными и циркуляторными нарушениями.
В I стадии заболевания назначают ингаляционные бронходилятаторы короткого действия (чаще атровент) по необходимости.
Во II стадии больные должны постоянно пользоваться ингаляционными бронходилататорами. Ингаляции атровента по 40 мкг (2 раза) четыре раза в день.
Иногда наблюдается парадоксальная бронхоконстрикция при ингаляции неселективными антихолинэргическими препаратами, т.к. инратропиум бромид блокирует как пресинаптические (М2), так и постсинаптические (М3) рецепторы (Barnes, 1995).
Эффекты ТБ спиривы при ХОБЛ: уменьшение одышки, улучшение функции легких у больных со всеми степенями тяжести ХОБЛ, улучшение качества жизни, увеличение толерантности к физической нагрузке, уменьшение числа обострений и госпитализаций при длительном приеме отмечены и Белевским А.С., 2004.
В настоящее время получены данные о высокой эффективности ТБ при ХОБЛ в соответствии с высшим критерием доказательности (уровень А). Практические врачи получают в свои руки средство, способное сменить нигилистические настроения относительно ХОБЛ на оптимистические (Е.И. Шмелев, 2003).
Одним из недостатков сальметерола является медленное начало действия (через 30-45 мин) в отличие от формотерола (через 5-7 мин).
Расчетные эквивалентные дозы ингаляционных глюкокортикостероидов
Бронхолитические препараты в терапии болезней органов дыхания
В структуре болезней органов дыхания хроническая обструктивная болезнь легких (ХОБЛ) и бронхиальная астма (БА) являются ведущими причинами заболеваемости и смертности. Патофизиологическую основу обеих нозологических форм составляет бронхиальная обструк
В структуре болезней органов дыхания хроническая обструктивная болезнь легких (ХОБЛ) и бронхиальная астма (БА) являются ведущими причинами заболеваемости и смертности.
Патофизиологическую основу обеих нозологических форм составляет бронхиальная обструкция, для купирования или коррекции которой требуется назначение бронхолитической терапии. Это положение закреплено в международных и национальных руководствах по диагностике и лечению БА и ХОБЛ [1–6].
Необходимо отметить, что БА и ХОБЛ представляют собой два самостоятельных заболевания, которые имеют различные этиологию, патогенез, прогноз, а также требуют разных подходов к лечению. Так, в частности, вентиляционные нарушения при БА характеризуются обратимой бронхиальной обструкцией и бронхиальной гиперреактивностью, что обусловливает целесообразность применения бронхолитиков, использующихся при этом заболевании. Напротив, бронхиальная обструкция при ХОБЛ неуклонно прогрессирует и обратима лишь частично. Последнее обстоятельство аргументирует целесообразность клинического применения бронхолитиков и при этом заболевании.
Естественно, что указанные различия между БА и ХОБЛ требуют дифференцированного подхода как к выбору конкретных бронхолитиков, так и к тактике их назначения. Так, если больным ХОБЛ бронхолитики назначаются преимущественно на постоянной основе, то пациентам с БА — чаще «по требованию» и/или в сочетании с базисной противовоспалительной терапией (глюкокортикостероидами или кромонами).
Современные бронхолитические препараты можно разделить на три группы, перечисленные ниже в том порядке, в котором они внедрялись в клиническую практику.
Антихолинергические препараты. На протяжении многих тысячелетий при необходимости лечения болезней органов дыхания применялись средства народной медицины. Упоминания об использовании растений семейства пасленовых были найдены еще в древнеегипетских папирусах. Гиппократ рекомендовал людям с болезнями легких применение курений и дымов порошков, приготовленных из высушенных корней и листьев белладонны (Atropa belladonna), дурмана (Datura stramonium), белены (Hyoscyamus niger). Недавними исследованиями было установлено, что эффект от курения антиастматических сигарет, содержащих листья Datura stramonium, сопоставим с таковым при применении современных бронхолитических средств [7].
К началу XIX в. уже было известно антихолинергическое действие алкалоидов белладонны, несколько позже ученые установили роль парасимпатической нервной системы в развитии бронхоспазма, а с середины 19-го столетия холиноблокаторы — атропин и синтезированный вскоре платифиллин — становятся «золотым стандартом» в лечении БА. Широкое использование холинолитиков по этому показанию продолжалось до 70-х гг. XX в. Лишь с появлением мощных селективных β2-агонистов, а также метилксантинов атропин утратил свое значение в лечении больных БА. Этому в немалой степени способствовало и наличие большого количества нежелательных явлений, сопутствующих введению препарата: сухость во рту, нарушения мукоцилиарного клиренса, мидриаз и др. [8].
В 70-х гг. XX в. были выделены и классифицированы мускариновые рецепторы в дыхательных путях человека (М1-, М2-, М3-рецепторы). Установление важной роли парасимпатической нервной системы в контроле бронхиальной проходимости при БА дало толчок к дальнейшим разработкам антихолинергических лекарственных средств, что привело к созданию принципиально нового препарата — ипратропия бромида [8, 9]. Однако при проведении клинических исследований у больных БА его эффективность оказалась невелика. Напротив, препарат продемонстрировал отчетливый клинический и в ряде случаев бронхолитический эффект у больных ХОБЛ. Таким образом, удалось доказать частичную обратимость бронхиальной обструкции при ХОБЛ и впоследствии установить две ее патофизиологические составляющие — обратимую и необратимую.
Обратимый («бронхолитический») компонент бронхиальной обструкции представлен воспалительным отеком слизистой дыхательных путей, аккумуляцией клеток воспаления, слизи и плазмы в просвете бронхов, спазмом гладкой мускулатуры, которые в основном контролируются парасимпатическим отделом вегетативной нервной системы, тонус которой при ХОБЛ закономерно повышен [10].
Необратимый («эмфизематозный») компонент бронхиальной обструкции обусловлен развитием и прогрессированием эмфиземы легких и так называемой болезни мелких бронхов (снижение эластической тяги легочной ткани вследствие неравномерной преимущественно центриацинарной эмфиземы, ранний экспираторный коллапс, деформация и сужение мелких бронхов). Предполагалось, что данные структурные изменения не могут служить точкой приложения бронхолитических и/или противовоспалительных лекарственных средств. Однако в дальнейшем удалось установить, что именно эти изменения в паренхиме легких обусловливают формирование гиперинфляции легких с развитием «воздушной ловушки», приводящей к нарушению опорожнения альвеол во время выдоха (наиболее наглядно этот патофизиологический феномен можно продемонстрировать при выполнении физических нагрузок). Именно этот механизм и объясняет развитие таких кардиальных симптомов ХОБЛ, как выраженная одышка и снижение толерантности к физической нагрузке, заметно ухудшающих качество жизни данной категории пациентов [11].
Наиболее известным и широко распространенным лекарственным средством из числа ингаляционных антихолинергических препаратов в настоящее время является ипратропия бромид. Препарат хорошо переносится, эффективен и безопасен при длительном применении, не вызывает развития тахифилаксии, лишен кардиотоксического действия. При этом важно отметить, что чувствительность М-холинорецепторов с возрастом не уменьшается. Вот почему в рекомендациях по ведению больных ХОБЛ подходы к назначению этого препарата определяют следующим образом: лечить «так долго, как долго симптомы заболевания будут продолжать причинять неудобства пациенту» [2].
Продолжительность действия ипратропия бромида — 4–6 ч, в результате чего возникает необходимость повторных ингаляций (4 раза в сутки), поэтому иногда проблематично контролировать возможные ухудшения бронхиальной проходимости в ночные или предутренние часы. Подобно атропину, ипратропия бромид не является селективным холиноблокатором и одинаково быстро блокирует все три типа мускариновых рецепторов, поэтому следует бдительно наблюдать за пациентом, так как блокада М2-рецепторов иногда может приводить к парадоксальной бронхоконстрикции [9].
Представителем новой генерации антихолинергических препаратов является тиотропия бромид, зарегистрированный в России в 2003 г. Особенности химической структуры препарата объясняют своеобразие его взаимодействия с мускариновыми рецепторами, а именно уникальную кинетическую селективность, т. е. различия в скорости блокирования, соответствующих подтипов мускариновых рецепторов, а также увеличение продолжительности действия [12, 13].
В ходе проведенных исследований, в частности, было показано, что длительная бронходилатация (
24 ч), регистрируемая после однократной ингаляции тиотропия бромида, сохраняется и при длительном его приеме (на протяжении 12 мес) [14, 15]. Уже через 30 мин после первой ингаляции увеличивались показатели объема форсированного выдоха за первую секунду (ОФВ1) и форсированной жизненной емкости легких (ФЖЕЛ), в дальнейшем не снижавшиеся в течение последующих 24 ч. Наибольший бронхолитический эффект отмечался ко второй неделе лечения тиотропия бромидом.
Продолжительная терапия тиотропия бромидом (в течение 12 мес) сопровождается оптимизацией показателей бронхиальной проходимости, регрессом респираторной симптоматики, улучшением качества жизни пациентов [16]. При этом отчетливо уменьшалась выраженность одышки. Известный пульмонолог P. Jones высоко оценил возможности симптоматического контроля с помощью ингаляций тиотропия бромида, отметив его саногенетический эффект: больные, длительно принимавшие препарат, более не испытывали одышки при физической нагрузке и передвигались в темпе, характерном для их возраста [17]. Регресс одышки объясняется уменьшением гиперинфляции легких и размера «воздушной ловушки». При этом в рамках длительного лечения больных ХОБЛ удалось продемонстрировать терапевтическое превосходство тиотропия бромида над ипратропия бромидом [18].
Важное преимущество ингаляционных антихолинергических препаратов — минимальная частота и выраженность нежелательных явлений. Самое распространенное из них — сухость во рту, как правило, не приводит к прекращению приема лекарственных средств [16, 18].
Метилксантины. В течение многих десятилетий метилксантины (теофиллин и др.) применяются при лечении больных БА, хотя механизм их действия длительное время оставался неясным. В 1859 г. появилось сообщение доктора Hyde Salter о том, что чашка крепкого кофе способна купировать приступ БА. В 1888 г. был выделен теофиллин из листьев чая. Длительное время подход к использованию теофиллина был чисто эмпирическим и только после уточнения механизма его действия в конце 1930-х гг. препарат получил широкое распространение. Бронхолитический эффект теофиллина осуществляется посредством ингибирования изоформ фосфодиэстеразы с последующим увеличением внутриклеточного содержания цАМФ и релаксацией гладких мышц дыхательных путей. Кроме того, установлены иммуномодулирующий и противовоспалительный эффекты теофиллина, что позволяет назначать данное средство в рамках монотерапии при невозможности применения ингаляционных противовоспалительных и/или бронхолитических препаратов. Кратковременный прием пролонгированных теофиллинов в течение 6–12 нед сопровождается улучшением показателей симптоматического контроля над заболеванием, увеличением ОФВ1 [19, 20].
Обсуждая возможности применения теофиллина у пациентов с бронхообструктивными заболеваниями, важно учитывать и его внелегочные эффекты: улучшение периферической вентиляции, уменьшение развития «воздушных ловушек», улучшение функции диафрагмы, особенно при гиперинфляции легкого, улучшение (восстановление) мукоцилиарного клиренса, дилатацию артерий малого круга кровообращения, снижение давления в легочной артерии и гемодинамическую «разгрузку» правых отделов сердца, повышение физической работоспособности.
В то же время известно, что метаболизм теофиллина подвержен значительным изменениям. Так, у курильщиков, лиц, страдающих хроническим алкоголизмом, больных, принимающих рифампицин или противосудорожные препараты, клиренс теофиллина ускорен, а значит, при использовании стандартного режима дозирования плазменная концентрация препарата может не достигать терапевтических показателей. Напротив, с возрастом, при наличии артериальной гипоксемии (РаО2
И. Л. Клячкина, кандидат медицинских наук, доцент
ГИУВ МО РФ, Москва
Бронходилататоры что это такое
Российская медицинская академия непрерывного профессионального образования, Москва, Россия
Введение
В последние годы благодаря более глубокому пониманию патологических процессов, лежащих в основе хронической обструктивной болезни легких (ХОБЛ), и обогащению терапевтического потенциала современного врача существенно изменились и подходы к ведения этой категории пациентов. Стратегия, предлагаемая экспертами GOLD, основана на учете трех основных переменных характеристик ХОБЛ: степени тяжести бронхиальной обструкции, выраженности клинических симптомов и частоте повторных обострений болезни [1]. Напротив, испанские эксперты в основу разработанного ими терапевтического алгоритма положили принцип клинической фенотипизации больных ХОБЛ [2], нашедший поддержку и в ряде других стран. Впрочем, знакомство с обновленными версиями этих документов [3, 4] свидетельствует, что, несмотря на имеющиеся различия, оба они объединены глобальной целью повышения индивидуализации лечения.
Выбор бронходилататоров в качестве приоритетного направления лечения больных ХОБЛ аргументируется их многочисленными саногенетическими эффектами (табл. 1), достигаемыми главным образом прямым стимулирующим действием на β2-адренорецепторы (β2-агонисты) и непрямым – посредством блокады влияния ацетилхолина на мускариновые холинорецепторы (холиноблокаторы или антихолинергические препараты).
β2-агонисты
Краткая история создания и применения
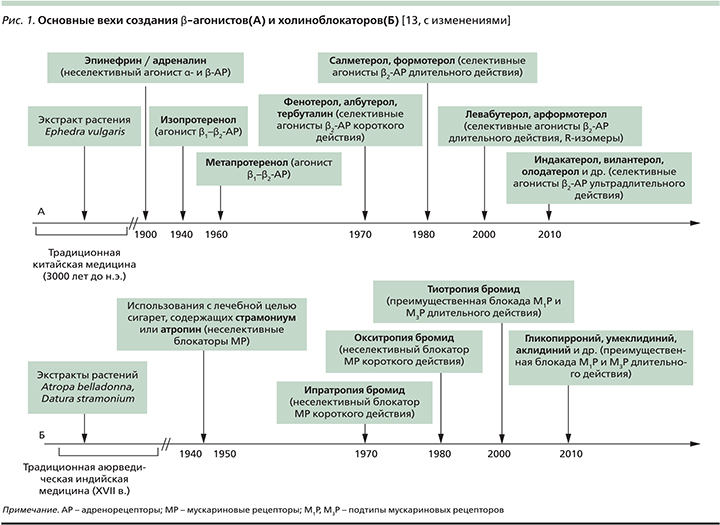
История применения симпатомиметиков с лечебной целью, продолжающаяся в наши дни созданием селективных β2-агонистов короткого, длительного и ультрадлительного действий, берет свое начала в недрах традиционной китайской медицины (3000 лет до н.э.). Уже в то время существовала практика использования экстракта растения Ephedra vulgaris (Ma Huang) в лечении больных одышкой [12] (рис. 1). Начало XIX в. ознаменовалось многочисленными усилиями по выделению экстракта надпочечников и использованию его в клинической практике. Первая успешная попытка подкожного введения эпинефрина (адреналина) с целью купирования астматического приступа датируется 1903 г., хотя бронходилатирующие свойства препарата будут установлены лишь через 4 года [14]. Инъекции водного раствора и суспензии эпинефрина в ургентной терапии острого бронхоспазма будут широко применяться вплоть до начала 1980-х гг. Менее популярным был опыт клинического использования препарата в форме аэрозоля [15].
В 1950-х гг. создаются первые неселективные β1/β2-агонисты в форме аэрозоля – изопротеренол и метапротеренол, которые на ближайшие несколько десятилетий станут «препаратами выбора» в лечении больных астмой [16]. Однако, несмотря на демонстративный бронходилатирующий эффект, эти препараты ввиду неселективности их β-агонистической активности, т.е. стимуляции β1-рецепторов сердечной мышцы, гладких мышц внутренних органов и др., характеризовались широким спектром серьезных нежелательных лекарственных реакций (табл. 2).
Начало 1980-х гг. было ознаменовано созданием прототипа селективных β2-агонистов – сальбутамола, характеризовавшегося быстрым началом и ограниченной продолжительностью (4–6 часов) бронходилатирующего эффекта. За этим последовала очередь β2-агонистов длительного действия (до 12 часов) – салметерола, формотерола, и наконец «венцом» эволюции этого класса лекарственных препаратов стали β2-агонисты ультрадлительного действия (до 24 часов) – индакатерол, олодатерол, вилантерол, кармотерол, абедитерол, PF-610355, AZD-3199 и др. [18].
Механизм действия
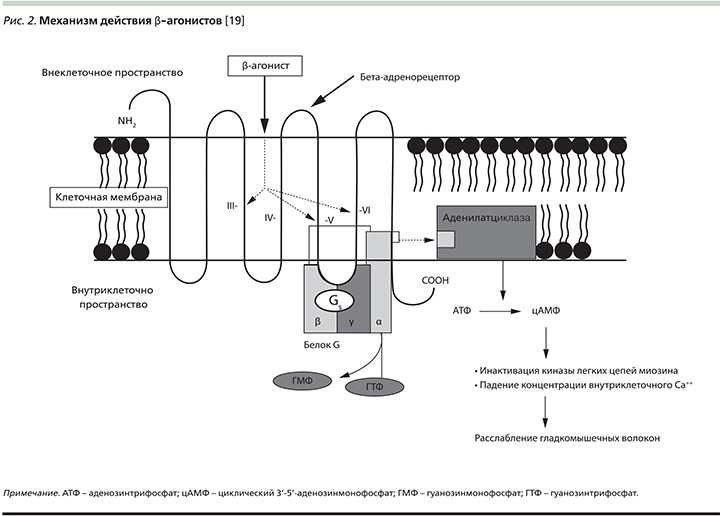
В основе механизма действия β-агонистов лежит их связывание с одной или несколькими цепочками ассоциированного с G-белком адренорецептора, следствием чего является стимуляция аденилатциклазы (рис. 2).
Аденилатциклаза, в свою очередь, стимулирует превращение аденозинтрифосфата в циклический 3’-5’-аденозинмонофосфат, активирующий протеинкиназу [20]. Далее, под влиянием протеинкиназы происходит фосфорилирование кальциевых каналов гладкомышечных клеток бронхов, что приводит к снижению захвата Ca2+ из внеклеточного пространства, усилению его депонирования в саркоплазматическом ретикулуме миоцита, и как итог, – к падению внутриклеточной концентрации и связанной с этим миорелакции. Напротив, фосфорилирование кальциевых каналов миокарда сопровождается усилением притока Ca2+ из внеклеточного пространства, что, обусловливая повышение активности контрактильных белков, характеризуется положительными инотропным и хронотропным эффектами.
Поскольку β2-адренорецепторы помимо миокарда и гладкомышечных клеток бронхов представлены еще и в подслизистых железах, эндотелии кровеносных сосудов, на поверхности тучных клеток, лейкоцитов, эозинофилов и лимфоцитов, то это объясняет многообразие «бронхолегочных» эффектов β2-агонистов:
Холиноблокаторы/антихолинергические препараты
Краткая история создания и применения
В течение нескольких столетий (с XVII в.) аюрведические хилеры в Индии использовали ингаляции паров Dature spp., содержащие алкалоиды белладонны (атропин, скополамин), для лечения больных астмой [13] (рис. 1). В последующем практика курения с лечебной целью сигарет, содержащих листья дурмана («divine stramonium» – «божественный, или волшебный, дурман»), была «импортирована» в Англию и просуществовала вплоть до конца 1970-х гг. [22]. Позднее удалось создать синтетические производные природных алкалоидов, относящиеся к четвертичным аммониевым соединениям, характеризующихся минимальной системной абсорбцией и ограниченной гематоэнцефалической проницаемостью. Минимальными оказались и другие потенциальные нежелательные лекарственные реакции синтетических холиноблокаторов, включая возможное влияние на объем экспекторируемого бронхиального секрета и его реологические свойства [18].
В 1987 г. первым коммерчески доступным ингаляционным холиноблокатором стал ипратропия бромид [23]. Он демонстрировал неселективную блокаду М1-, М2- и М3-холинорецепторов и относительно небольшую продолжительность бронхолитического действия. А на рубеже XX и XXI вв. появился тиотропия бромид, который в отличие от ипратропиума не только обеспечивал длительную бронходилатацию (≈24 часа), но и обладал т.н. кинетической селективностью, т.е. обеспечивал более продолжительную блокаду М1- и М3-рецепторов. Последнее представлялось очень важным с клинической точки зрения, поскольку антагонизм с эффекторными М3-рецепторами корреспондирует с выраженностью бронхолитического эффекта препарата [24] и сдерживает гиперсекрецию муцина, «запускаемую» нейтрофильной эластазой [25]. «Монополия» тиотропия как единственного холиноблокатора длительного действия закончилась через 10 лет, когда один за другим стали появляться и остальные представители этого подкласса антихолинергических препаратов – гликопиррония бромид, аклидиния бромид, умеклидиния бромид, CHF 5407, троспиум (ALKS27) и PF-4522971 [18].
Механизм действия
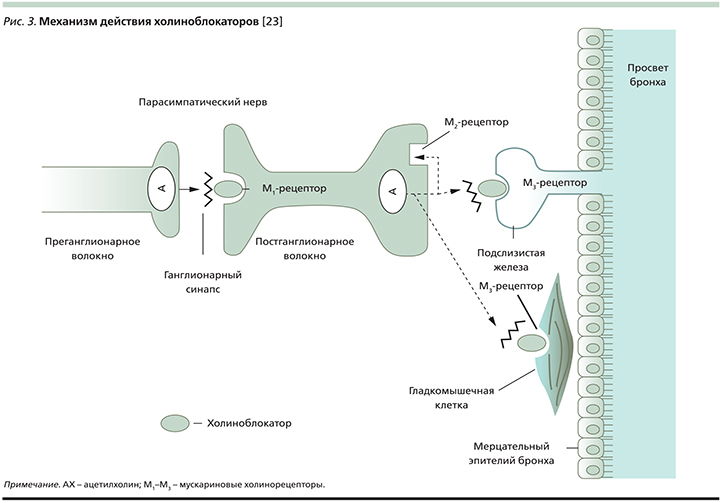
Три (М1–М3) из пяти выделенных подтипов мускариновых холинорецепторов локализуются на протяжении парасимпатических нервных волокон, ответственных за контроль тонуса воздухоносных путей, на поверхности гладкомышечных клеток бронхов и бронхиальных желез (рис. 3). Передача нервных импульсов через парасимпатический ганглий осуществляется при участии никотиновых и М1-холинорецепторов, возбуждение которых ускоряет процесс нейротрансмиссии. Возбуждение пресинаптических М2-холинорецепторов прерывает высвобождение ацетилхолина в синаптическую щель, а стимуляция постсинаптических М3-холинорецепторов вызывает сокращение гладкомышечных клеток бронхов. Суммарный эффект холиноблокаторов характеризуется падением тонуса воздухоносных путей и улучшением бронхиальной проходимости [26].
Наибольшее клиническое значение играет блокада постсинаптических М3-холинорецепторов. И здесь важно подчеркнуть, что современные холиноблокаторы (тиотропий и др.) обладают селективным антагонизмом в отношении соответствующих подтипов мускариновых рецепторов, а именно, характеризуясь сопоставимо высокой степенью сродства к М1–М3-холинорецепторам, они демонстрируют существенно более медленную диссоциацию с М3-рецепторами (в отличие от М2-рецепторов), что обеспечивает продолжительную бронходилатацию и исключает парадоксальный бронхоспазм [27].
Роль и место бронходилататоров в лечении ХОБЛ
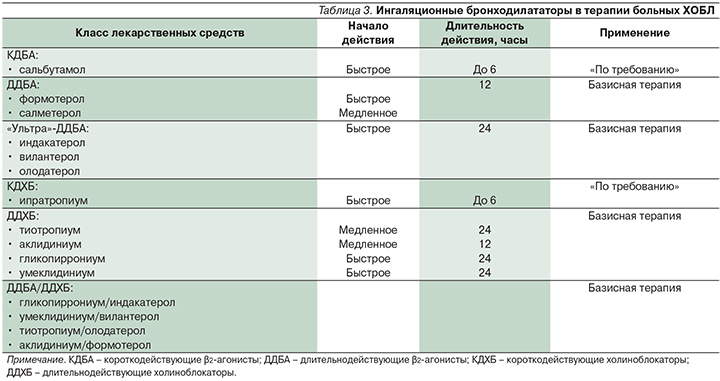
Как уже говорилось выше, декларируемым международными экспертами целям фармакотерапии ХОБЛ (контроль симптомов заболевания, повышение переносимости физических нагрузок, улучшение качества жизни, снижение частоты и тяжести обострений) [28] наилучшим образом соответствует терапия бронходилататорами длительного действия, возможности которой за последнее время существенно расширились (табл. 3).
С внедрением в клиническую практику во второй половине 1990-х гг. длительно действующих β2-агонистов (ДДБА) – формотерола и салметерола – было показано, что у больных с стабильным течением ХОБЛ эти препараты имеют очевидные клинические преимущества по сравнению с плацебо и бронходилататорами короткого действия. Причем это касалось не только более удобного режима дозирования соответствующих лекарственных средств и, как следствие, – лучшей приверженности пациентов врачебным рекомендациям [29], но и оптимизации таких спирометрических/клинических параметров, как объем форсированного выдоха за первую секунду (ОФВ1), качество жизни пациентов, частота обострений забо-левания [30–32].
Новые возможности терапии больных ХОБЛ появились с выходом на фармацевтический рынок бронходилататоров, эффект которых сохранялся ≥24 часов. И первым в этом ряду суждено было стать длительнодействующему холиноблокатору (ДДХБ) тиотропия бромиду. Препарат на долгие годы обрел устойчивые позиции «лидера» в ряду бронходилататоров, что аргументировалось многочисленными доказательствами его благотворного влияния на функциональные параметры, качество жизни пациентов, частоту повторных обострений заболевания, а у отдельных категорий больных – на скорость падения ОФВ1 и кумулятивную смертность [33–36].
2010-е гг. ознаменовались появлением ряда ДДБА и ДДХБ (табл. 3), а также их фиксированных комбинаций (табл. 4).
По мнению экспертов программы GOLD, фиксированные комбинации ДДБА/ДДХБ следует рассматривать как препараты «первой линии» для большинства больных с симптоматическим течением ХОБЛ и практически для каждого, кто нуждается в регулярной поддерживающей терапии [1]. Более точное определение места фиксированным комбинациям ДДБА/ДДХБ мы находим на страницах Испанских рекомендаций – их назначение приоритетно для всякого больного высокого риска независимо от клинического фенотипа, что определяется тяжелой/крайне тяжелой бронхиальной обструкцией или выраженной одышкой (mMRC1 ≥2), или, по крайней мере, двумя эпизодами нетяжелого обострения, или потребовавшим госпитализации одним эпизодом тяжелого обострения за истекший год, или комбинациями указанных факторов [4].
Фармакологическая основа кооперативного взаимодействия между β2-агонистами и холиноблокаторами очень сильна. Действительно, β2-агонисты вызывают бронходилатацию посредством релаксации гладкомышечных клеток бронхов независимо от характера констриктивных стимулов, т.е. выступают в качестве функциональных антагонистов бронхоконстрикции. В противоположность этому, холиноблокаторы ингибируют бронхоконстрикторные эффекты ацетилхолина, вступают с ним в конкурентный антагонизм за взаимодействие с эффекторными мускариновыми рецепторами, дополняя и потенцируя функциональный антагонизм β2-агонистов [37].
К настоящему времени накоплен огромный фактический материал по оценке эффективности и безопасности фиксированных комбинаций ДДБА/ДДХБ, полученный в рамках плацебо-контролируемых исследований и исследований с активным контролем (ДДБА, ДДХБ и ИГКС/ДДБА2) [38, 39]. Так, в частности, согласно выводам недавно опубликованного систематического обзора и метаанализа, включивших 23 исследования (20 185 больных), фиксированные комбинации ДДБА/ДДХБ в ходе рандомизированных контролируемых исследований продолжительностью ≥12 недель превосходят холиноблокаторы и ИГКС/ДДБА по величине прироста «наименьшего» (предбронхолитического) ОФВ1, причем в большинстве случаев прирост этого показатели превышал минимальные клинически значимые величины (>100 мл); достоверным было превосходство комбинированной терапии и во влиянии на выраженность одышки (транзиторный индекс одышки), формализованные критерии качества жизни (вопросник SGRQ3), на частоту ситуационного применения брнходилататоров короткого действия. Важнейшим с клинической точки зрения стало достоверное преимущество ДДБА/ДДХБ над ИГКС/ДДБА во влиянии на частоту среднетяжелых и тяжелых обострений ХОБЛ (отношение шансов [ОШ] – 0,82; 95% доверительный интервал [ДИ] – 0,75–0,91) [40]. Более привлекательным представлялся и профиль безопасности фиксированных комбинаций ДДБА/ДДХБ, характеризовавшийся по сравнению с ИГКС/ДДБА меньшим риском развития нежелательных лекарственных реакций (ОШ – 0,94; 95% ДИ – 0,89–0,99), в т.ч. и ятрогенной пневмонии (ОШ – 0,59; 95% ДИ – 0,43–0,81]), а также минимальной (по сравнению с ДДХБ) вероятностью прекращения терапии ввиду ее неэффективности (ОШ – 0,66; 95%ДИ – 0,51–0,87) или (по сравнению с ИГКС/ДДБА) вследствие развития нежелательных лекарственных реакций (ОШ – 0,83; 95% ДИ – 0,69–0,99) [40].
Таким образом, фиксированные комбинации ДДБА/ДДХБ по эффективности превосходят монокомпонентную терапию и комбинацию ИГКС/ДДБА, характеризуясь меньшим риском развитии ятрогенной пневмонии по сравнению с лечебной программой, включающей ИГКС. Назначение последних становится оправданным лишь в случаях повторных обострений ХОБЛ, несмотря на продолжающийся прием ДДБА/ДДХБ, а также для отдельных категорий больных, воспалительный профиль заболевания которых предполагает «ответ» на ИГКС [41, 42].
Как уже говорилось выше, в настоящее время доступны пять фиксированных комбинаций ДДБА/ДДХБ, четыре из которых зарегистрированы в нашей стране (табл. 4). И в связи с этим возникает закономерный вопрос: являются ли продемонстрированные в ходе контролируемых исследований, систематических обзоров и метаанализов эффекты различных фиксированных комбинаций ДДБА/ДДХБ в равной степени характерными для каждого из представителей этого класса лекарственных средств, а если нет, то какое клиническое значение могут иметь существующие между ними различия?
Однозначно ответить на этот вопрос сегодня не представляется возможным. Во-первых, большинство из проведенных ранее исследований, где оценивалась эффективность и безопасность фиксированных комбинаций ДДБА/ДДХБ, отличались между собой характеристиками пациентов, длительностью самих исследований, выбором препаратов активного контроля и «конечных точек» оценки эффективности. Во-вторых, до недавнего времени отсутствовали исследования прямого сравнения («head-to-head») отдельных представителей класса ДДБА/ДДХБ.
Очевидно, первым подобным опытом прямого сравнения стало рандомизированное перекрестное открытое исследование G.J. Feldman et al. [43], в ходе которого сравнивались вилантерол/умеклидиниум (25/62,5 мкг 1 раз в сутки) и олодатерол/тиотропиум (5/5 мкг 1 раз в сутки) в группе симптоматических больных ХОБЛ (mMRC ≥2) 40 лет и старше (n=236) со среднетяжелой бронхиальной обструкцией (70% ≥ОФВ1 ≥50%), не получавших ИГКС (рис. 4). Авторами было показано, что эффективность вилантерола/умеклидиниума при оценке степени повышения конечного («наименьшего» или предбронхолитического) ОФВ1 к исходу 8-недельного лечебного периода (первичная «конечная точка») превосходила таковую олодатерола/тиотропиума на 41%: 180 и 128 мл соответственно (р
1. Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global Strategy for the Diagnosis, Management and Prevention of COPD. 2011.
2. Miravitllesa M., Soler-Cataluna J.J., Calle M., et al. Spanish COPD Guidelines (GesEPOC): Pharmacological treatment of stable COPD. Aten Primaria. 2012;44:425–37. Doi: 10.1016/j.aprim.2012.04.005.
3. Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global Strategy for the Diagnosis, Management and Prevention of COPD. 2018.
4. Miravitlles M., Soler-Cataluna J.J., Calle M., et al. Spanish guidelines for management of chronic obstructive pulmonary disease (GesEPOC) 2017: pharmacological treatment of stable phase. Arch Bronconeumol. 2017;53:324–35. Doi: 10.1016/j.arbres.2017.03.018.
5. Qaseem A., Wilt T.J., Weinberger S.E., et al. Diagnosis and management of stable chronic obstructive pulmonary disease: a clinical practice guideline update from the American College of Physicians, American College of Chest Physicians, American Thoracic Society, and European Respiratory Society. Ann Intern Med. 2011;155:179–91. Doi: 10.7326/0003-4819-155-3-201108020-00008.
6. Broncopneumopatia cronica ostruttiva. Linee guida nazionali di riferimento er la prevenzione e la terapia.
7. Aisanov Z., Avdeev S., Arkhipov V., et al. Russian guidelines for the management of COPD: algorithm of pharmacologic treatment. Int J COPD. 2018;13:183–87. Doi: 10.2147/COPD.S153770.
8. Johnson M., Rennard S. Alternative mechanisms for long-acting beta (2)-adrenergic agonists in COPD. Chest. 2001;120:258–70.
9. Hanania N.A., Moore R.H. Anti-inflammatory activities of beta2-agonists. Curr Drug Targets Inflamm Allergy. 2004; 3:271–77.
10. Bennett W.D., Almond M.A., Zeman K.L., et al. Effect of salmeterol on mucociliary and cough clearance in chronic bronchitis. Pulm Pharmacol Ther 2006;19:96–100.
11. Profita M., Giorgi R.D., Sala A., et al. Muscarinic receptors, leukotriene B4 production and neutrophilic inflammation in COPD patients. Allergy 2005;60:1361–69.
12. Chen K.K., Schmodt C.F. The action and clinical use of ephedriean alkaloid isolated from the Chinese drug, ma huang. JAMA. 1926;87:836–42.
13. Cazzola M., Page C.P., Calzetta L., et al. Pharmacology and therapeutics of bronchodilators. Pharmacol Rev. 2012;64:450–504.
14. Bullowa J.G.M., Kaplan D.M. On the hyperdermatic use of adrenalin chloride in the treatment of asthmatic attacks. Med News 1903;83:787.
15. Barger G., Dale H.H. Chemical structure and sympathomimetic action of amines. J Physiol. 1910;4:19.
16. Leifer K.N., Wittig H.J. The beta-2 sympathomimetic aerosols in the treatment of asthma. Ann Allergy. 1975;35:69–80.
17. Williams D.M., Rubin B.K. Clinical pharmacology of bronchodilator medications. Respir Care. 2018;63:641–54. Doi: 10.4187/respcare.06051.
18. Chronic obstructive pulmonary disease. A systemic inflammatory disease. Eds. H. Nakamura, K. Aoshiba. Springer Nature: Singapore, 2017.
19. Rau J.L. Inhaled adrenergic bronchodilators: historical development and clinical application. Respir Care. 2000;45:854–63.
20. Billington C.K., Penn R.B., Hall I.P. β2-Agonists. Handb Exp Pharmacol. 2017;237:23–40. Doi: 10.1007/164_2016_64.
21. Bateman E.D., Rennard S., Barnes P.J., et al. Alternative mechanisms for tiotropium. Pulm Pharmacol Ther. 2009;22:533–42. Doi: 10.1016/j.pupt.2009.06.002.
22. Jackson M. «Divine stramonium»: the rise and fall of smoking for asthma. Med Hist. 2010;54:171–94.
23. Rau J.L. Design principles of liquid nebulization devices currently in use. Respir Care. 2002;47:1257–75.
24. Alagha K., Palot A., Safalvi T., et al. Long-acting muscarinic receptor antagonists for the treatment of chronic airway diseases. Ther Adv Chronic Dis. 2014;5:85–98. Doi: 10.1177/2040622313518227.
25. Komiya K., Kawano S., Suzaki I., et al. Tiotropium inhibits mucin production stimulated by neutrophil elastase but not by IL-13. Pulm Pharm Therap. 2018; 48:161–67. Doi: 10.1016/j.pupt.2017.11.008.
26. Fryer A.D., Jacoby D.B. Muscarinic receptors and control of airway smooth muscle. Am J Respir Crit Care Med. 1998;158(5 Pt 3):154–60.
27. Kruse A.C., Li J., Hu J., et al. Novel insights into M3 muscarinic acetylcholine receptor physiology and structure. J Mol Neurosci. 2014;53:316–23. Doi: 10.1007/s12031-013-0127-0.
28. Miravitlles M., Vogelmeier C., Roche N., et al. A review of national guidelines for management of COPD in Europe. Eur Respir J. 2016;47:625–37. Doi: 10.1183/13993003.01170-2015.
29. Cramer J.A., Bradley-Kennedy C., Scalera A. Treatment persistence and compliance with medications for chronic obstructive pulmonary disease. Can Respir. J 2007;14:25–29.
30. Boyd G., Morice A.H., Piunsford J.C., et al. An evaluation of salmeterol in the treatment of chronic obstructive pulmonary disease (COPD). Eur Respir J. 1997; 10:815–21.
31. Stockley R.A., Chorpa N., Rice L. Addition of salmeterol to existing treatment in patients with COPD: a 12-month study. Thorax. 2006;61:122–28.
32. Jones P.W., Bosh T.K. Quality of life changes in COPD patients treated with salmeterol. Amer J Respir Crit Care Med. 1997;155:1283–89.
33. Tashkin D.P., Celli B., Senn S., et al. A 4-yaer trial of tiotropium in chronic obstructive pulmonary disease. N Engl J Med. 2008;359:1543–54.
34. Celli B., Decramer M., Kesten S., et al. Mortality in the 4-year trial of tiotropium (UPLIFT) in patients with chronic obstructive pulmonary disease. Amer J Resir Crit Care Med. 2009; 180:948–55. Doi: 10.1164/rccm.200906-0876OC.
35. Karner C., Chong J., Poole P. Tiotropium versus placebo for chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2014;(7):CD009285. Doi: 10.1002/14651858.CD009285.pub3.
36. Cheyne L., Irvin-Sellers M.J., White J. Tiotropium versus ipratropium bromide for chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2013;(9):CD009552. Doi: 10.1002/14651858.CD009552.pub2.
37. Cazzola M., Molimard M. The scientific rationale for combining long-acting beta-2-agonists and muscarinic antagonists in COPD. Pulm Pharmacol Ther. 2010;23:257–67. Doi: 10.1016/j.pupt.2010.03.003.
38. Miravitlles M., Baek S., Vithlani V., Lad R. Optimal bronchodilation for COPD patients: are all long-acting β2-agonist/long-acting muscarinic antagonists the same? Tuberc Respir Dis. 2018; 81:198–215. Doi: 10.4046/trd.2018.0040.