форма шейки матки у нерожавших женщин тест
Симптомы доброкачественных и предраковых заболеваний шейки матки
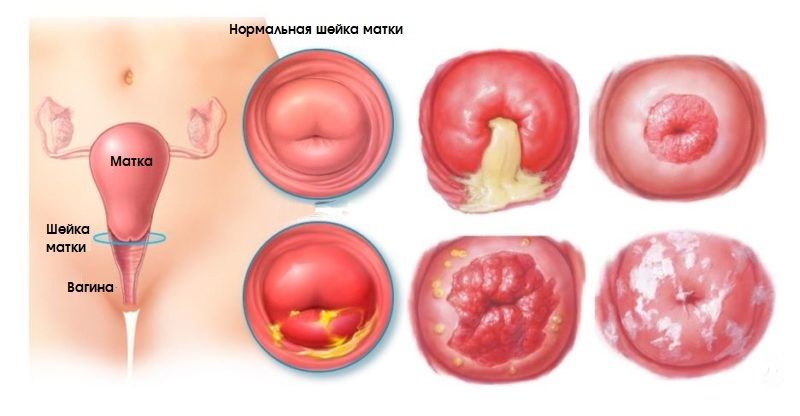
Существует множество заболеваний шейки матки, часть из которых представляют угрозу с точки зрения малигнизации. Другие же не вызывают никакой онкологической настороженности. Важно знать основные типы патологий шейки матки и их симптомы, чтобы вовремя принять меры.
К основным доброкачественным и предраковым заболеваниям шейки матки относят:
Симптомы доброкачественных болезней шейки матки
К доброкачественным состояниям, как мы писали выше, относят эктопию, эктропион, лейкоплакию, эрозию. Для них характерны следующие симптомы:
Доброкачественные заболевания шейки матки никогда не вызывают тяжелых симптомов. Женщина себя чувствует хорошо и не предъявляет никаких особенных жалоб. Как правило, ее могут беспокоить только обильные выделения и кровомазание после полового акта, но и это встречается не часто.
Признаки предраковых патологий шейки матки
Дисплазия шейки матки, аденоматоз, эритроплакия обычно проявляются стерто. Это еще одна причина, по которой необходимы регулярные посещения врача, ведь сама женщина не может увидеть, что у нее внутри и вовремя определить опасную болезнь. Распространенные симптомы предраковых заболеваний шейки матки такие:
Лечение доброкачественных и предраковых заболеваний шейки матки не представляет никакого труда, но их важно вовремя выявить, чтобы нивелировать угрозу. Если у вас появились непривычные симптомы, связанные с гинекологией, обратитесь в клинику Dr.AkNer, здесь вам обязательно окажут нужную помощь.
Задать вопрос или записаться на прием
Лицензии
Существует множество заболеваний шейки матки, часть из которых представляют угрозу с точки зрения малигнизации. Другие же не вызывают никакой онкологической настороженности. Важно знать основные типы патологий шейки матки и их симптомы, чтобы вовремя принять меры.
К основным доброкачественным и предраковым заболеваниям шейки матки относят:
Симптомы доброкачественных болезней шейки матки
К доброкачественным состояниям, как мы писали выше, относят эктопию, эктропион, лейкоплакию, эрозию. Для них характерны следующие симптомы:
Доброкачественные заболевания шейки матки никогда не вызывают тяжелых симптомов. Женщина себя чувствует хорошо и не предъявляет никаких особенных жалоб. Как правило, ее могут беспокоить только обильные выделения и кровомазание после полового акта, но и это встречается не часто.
Признаки предраковых патологий шейки матки
Дисплазия шейки матки, аденоматоз, эритроплакия обычно проявляются стерто. Это еще одна причина, по которой необходимы регулярные посещения врача, ведь сама женщина не может увидеть, что у нее внутри и вовремя определить опасную болезнь. Распространенные симптомы предраковых заболеваний шейки матки такие:
Влагалищное исследование
Ирина Курило
Врач акушер-гинеколог
Журнал «9 месяцев»
№01 2005
Все знают, что к гинекологу нужно ходить 1 —2 раза в год, даже в том случае, если женщину ничего не беспокоит. Однако далеко не все придерживаются этого правила. Причиной тому нехватка времени и многое другое, но нельзя отрицать и страх перед гинекологическим осмотром. Даже во время беременности многие женщины боятся идти к доктору именно из-за предстоящего вагинального исследования, а уж о влагалищном исследовании во время родов ходят разные слухи и небылицы. Попробуем избавить будущих мам от страхов, объяснив, когда, как и зачем проводят влагалищное исследование.
Как готовиться к осмотру?
Чтобы во время осмотра не испытывать дискомфорта, подготовиться к визиту лучше заранее. Опорожните мочевой пузырь. Кишечник, по возможности, тоже должен быть пустым. В противном случае проведение гинекологического осмотра, особенно пальпации
(исследования состояния внутренних органов через кожу руками) для врача будет затруднено, а для вас болезненно. Если вы долго сидите в очереди к гинекологу — не поленитесь сходить в дамскую комнату, когда будет подходить ваша очередь, чтобы опорожнить мочевой пузырь.
Женщине, идущей на прием к врачу-гинекологу, необходимо помнить следующее:
Сейчас во многих современных клиниках вам предложат одноразовую пеленку, однако на всякий случай можно взять с собой по крайней мере одноразовые носовые платочки, которые в любом случае пригодятся, да и много места в сумочке они не занимают. Из дома вы можете захватить и носочки, чтобы, подготовившись к осмотру, не идти до гинекологического кресла босиком по полу.
Кроме того, немаловажно психологически подготовить себя для визита к гинекологу, что особенно касается молодых девушек. Нужно понимать, что вопросы врача об интимных особенностях и специфике половой жизни обусловлены медицинской необходимостью. При этом в целях успешной диагностики или лечения ответы должны быть максимально честными и развернутыми. Помните, что специалист никогда не будет осуждать вас за что-либо, а напротив, постарается помочь и объяснить любые трудные моменты.
Ход обследования
Гинекологические осмотры проводятся преимущественно в горизонтальном положении на специальном гинекологическом кресле, которое отвечает всем современным требованиям. Гинекологическое кресло состоит из собственно кресла и подставок для ног (рогаток). Расположиться на гинекологическом кресле не сложно. Вы стелите на поверхность, на которой будете сидеть, салфетку, по ступенечкам забираетесь на само кресло и ложитесь на него так, чтобы ягодицы находились на самом краю гинекологического кресла (такая позиция позволяет провести осмотр безболезненно и почерпнуть максимум информации). Затем поднимаете одну за другой ноги и помещаете их на подставки так, чтобы рогатки оказались в подколенной ямке. Не стесняйтесь и не смущайтесь спросить у гинеколога, как правильно устроиться в гинекологическом кресле, если эта конструкция вам незнакома.
Врач перед осмотром надевает одноразовые стерильные резиновые перчатки, которые уничтожаются после предварительной обработки в специальном дезинфицирующем растворе.
Обследование на гинекологическом кресле начинается с осмотра наружных половых органов. При этом также осматриваются внутренние поверхности бедер, что позволяет выявить варикозное расширение вен, ненормальную пигментацию, характер оволосения и т.п. Затем — большие и малые половые губы, промежность. Для специалиста важно также определить состояние стенок влагалища — не опущены ли они, не возникает ли болезненных ощущений при нажатии. Обязательно осматривается область заднего прохода, что позволяет сразу же выявить наличие геморроидальных узлов, трещин и некоторых других нарушений.
После того как предварительный осмотр наружных половых органов завершен, гинеколог приступает к внутреннему осмотру, одним из основных методов которого является исследование при помощи зеркал.
Данный вид осмотра направлен прежде всего на выявление каких-либо заболеваний влагалища или шейки матки. При всей своей простоте метод очень эффективен в плане диагностики. В зависимости от ситуации, при этом виде исследования используются разные виды зеркал: цилиндрические, створчатые, ложкообразные и некоторые другие. Зеркала — это медицинские инструменты, которые делают из металла (их стерилизуют после осмотра каждой пациентки) или из пластмассы (они одноразовые, их выбрасывают после однократного применения). Другие используемые медицинские инструменты также предназначены для однократного применения (одноразовые) или стерилизуются после каждого пациента. Зеркала бывают разных размеров, доктор подбирает инструмент в зависимости от размера влагалища. Без зеркал полноценно осмотреть влагалище и влагалищную часть шейки матки невозможно. Зеркала позволяют с одной стороны — развести стенки влагалища и увидеть их, а с другой — «развязывают» доктору руки. То есть во время осмотра врач может производить различные манипуляции. Чаще используют створчатые зеркала (рис.1) — доктор может без чьей-либо помощи пользоваться этими инструментами, так как на створчатых зеркалах имеется специальный фиксатор для удержания зеркал в раскрытом состоянии.
Во время проведения осмотра врач обращает внимание на следующие показатели: состояние стенок влагалища, состояние и физиологический характер шейки матки, наличие таких отклонений, как разрывы, эрозия (нарушение целостности или изменение структуры слизистой оболочки, покрывающей шейку матки), эндометриоз (появление очагов внутренней оболочки матки — эндометрия на поверхности шейки матки) и, наконец, особенности влагалищных выделений (цвет, запах, объем и т.п.). В шейке матки есть железы, которые в норме вырабатывают секрет. Этот секрет прозрачный, он выделяется с разной интенсивностью в разные периоды менструального цикла. Так, в середине менструального цикла выделения более интенсивны. Во время осмотра можно оценить количество, цвет и характер отделяемого. Можно оценить так называемый «симптом натяжения слизи». Так, в середине менструального цикла слизь хорошо растягивается, ее можно
вытянуть в «ниточку» до 10 см. Таким образом, при осмотре можно определить даже фазу менструального цикла. При наличии воспаления, вызванного разными возбудителями, могут наблюдаться разные выделения. Так, например, при кандидоз-ном поражении слизистой (молочнице) наблюдаются белые выделения, похожие на творог, при трихомониазе выделения пенятся, при гонорее — имеют гнойный характер. Вся эта информация необходима для точной постановки диагноза.
Во время осмотра в зеркалах производят забор материала для исследования мазка для определения микрофлоры влагалища, а также мазок с шейки матки на цитологическое исследование — исследование клеток шейки матки для выявления онкологических заболеваний.
Следующим по очередности после досмотра в зеркалах является одноручное или двуручное влагалищное исследование. При этом исследовании врач определяет положение, размер, состояние самой матки, маточных труб и яичников. При помощи влагалищного исследования возможно заподозрить эндометриоз. Диагностируются такие заболевания, как миома матки, воспаление придатков, кисты яичников, внематочная беременность, маточная беременность и пр.
Одноручное влагалищное исследование врач проводит одной (правой) рукой. Сначала разводят большие половые губы, а затем осторожно вводят во влагалище указательный и средний пальцы. Все манипуляции проводятся с максимальной осторожностью, женщина не испытывает каких-либо неприятных ощущений. Продолжительность влагалищного исследования зависит от ситуации, в среднем она составляет несколько минут. С помощью этого метода можно определить такие важные для здоровья параметры, как:
В свою очередь, двуручное влагалищное исследование является продолжением одноручного и направлено главным образом на распознавание заболеваний матки, придатков матки и тазовой брюшины. При двуручном исследовании одна рука доктора расположена во влагалище, другая — на передней брюшной стенке.
Одним из самых главных моментов в исследовании матки является определение ее положения. При нормальном состоянии она находится в малом тазу. Тело матки немного отклонено вперед и вверх, а нижняя, влагалищная, часть обращена назад и вниз. В том случае, если положение матки значительно отличается от нормы, можно сделать вывод о наличии некоего заболевания или нарушения. Не менее важным для врача являются величина матки, ее форма, консистенция (например, во время беременности матка мягковатая) и подвижность. Приведем средние показатели по данным параметрам, которые лежат в пределах нормы. Во время влагалищного исследования эти параметры определяются приблизительно. Так, длина матки у нерожавших женщин составляет 7—8 см, у рожавших — 8—9,5 см, ширина в среднем составляет 4—5,5 см. При этом 2/3 длины матки должно приходиться на ее тело и 1/3 — на шейку.
Форма матки взрослой женщины обычно грушевидная, с гладкой поверхностью. Например, шаровидная форма матки, как правило, наблюдается при беременности и эндометриозе матки. А при наличии такого заболевания, как миома (доброкачественная опухоль матки) и ряда анатомических пороков развития форма матки неправильная.
Консистенция матки может дать специалисту информацию о беременности, при которой матка размягчается. В обычном состоянии наблюдается мышечная плотность.
Относительно подвижности матки: в норме — небольшое смещение при движении вверх, влево, вправо. В том случае, если присутствуют какие-то спаечные образования (спайки — это образования из соединительной ткани, которые обычно остаются после тех или иных воспалительных процессов или оперативных вмешательств), подвижность матки ограничена или вообще отсутствует. Если же матка чрезмерно подвижна, есть основания подозревать отклонения в связочном аппарате.
Помимо вышеназванных параметров, гинеколог обращает большое внимание наболезненность матки. В нормальном состоянии матка безболезненна, т.е. при осмотре женщина не испытывает каких-либо неприятных ощущений. Болезненность же характерна для таких нарушений, как воспалительные процессы, миоматозные узлы и некоторые другие состояния и заболевания.
После того как специалист закончит осмотр матки, он приступает к обследованию ее придатков (доктор исследует области, расположенные сбоку от матки с обеих сторон), при котором можно выявить наличие новообразований (например, опухолей яичника) и спаечных процессов. При этом здоровые яичники должны находиться сбоку от матки, ближе к стенке малого таза, и в норме иметь продолговатую форму. В целом, про осмотр матки и придатков можно сказать, что это необходимая и вполне безболезненная процедура.
Направление
Гинекология
Власов Роман Сергеевич
Гладкова Ольга Викторовна
Новоселова Анна Александровна
Цервикальный скрининг
В этом посте доктор Новосёлова #докторНовосёлова подробно расскажет о значимости цервикального скрининга (ЦС) в профилактике рака шейки матки (РШМ).
Предотвратим ли РШМ? Да. На сегодняшний день доказана связь в возникновении РШМ и вируса папилломы человека. От момента инфицирования вирусом до развития клинических проявлений может пройти до 15 лет. Вирус передается половым путем.
Остановимся кратко на анатомии и топографии шейки матки.
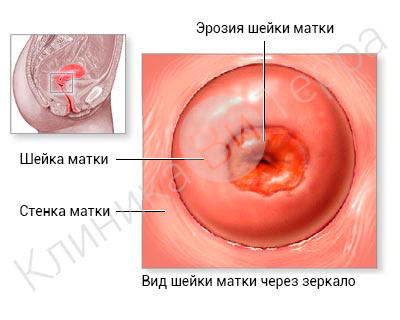
Шейка матки( ШМ) (лат. cervix) относится к нижнему сегменту матки и представлена полым цилиндром длиной 3-4 см. Является своеобразным мостом, соединяющим полость матки и влагалище.
Топографически шейку матки можно разделить на надвлагалищную (2/3) и влагалищную части (1/3). Последняя как бы вдавлена во влагалище, ее можно прощупать и осмотреть в зеркалах на гинекологическом приеме. Именно на этой части ШМ развиваются все патологические процессы.
В шейке матки со стороны влагалища имеется углубление, так называемый наружный зев — вход в цервикальный канал. Наружный зев имеет округлую форму у нерожавших женщин и щелевидную у рожавших. Снаружи шейка матки покрыта плоским эпителием, изнутри цилиндрическим. Линия стыка двух различных эпителиев находиться на влагалищной порции ШМ вокруг наружного зева и называется зоной трансформации (ЗТ) и доступна визуальному осмотру. Именно в зоне трансформации развиваются все патологические процессы. У женщин старшей возрастной группы ЗТ смещается в глубь цервикального канала и не доступна осмотру.
Кратко о понятии скрининг- это метод активного выявления лиц с какой-либо патологией или факторами риска ее развития и без симптомов данного заболевания. Основан на применении специальных диагностических исследований.
Основная цель цервикального скрининга- выявление предраковых процессов или же злокачественных заболеваний ШМ на ранней стадии. Выявленное заболевание на ранней стадии позволяет провести малую операцию, органосохраняющую. Главное условие регулярное! прохождение скрининга. При отрицательных результатах по всем методам обследования проводиться 1 раз в 3 года. В остальных случаях вопрос о тактике ведения решается индивидуально.
Какие методы исследования включает цервикальный скрининг-визуальный осмотр ШМ в зеркалах, ее пальпация, проведение РКС, цитологического исследования, обследование на вирус папилломы человека. Все методы не инвазивные, проводяться в амбулаторных условиях
РКС-расширенная кольпоскопия-осмотр шейки матки под увеличением после обработки специальными растворами. Позволяет выявить мельчайшие изменения на ШМ, не доступные при визуальном осмотре.
Цитологичекое исследование- взятие материала с поверхности шейки матки и из цервикального канала специальной цитощеткой для оценки клеток эпителия. Метод позволяет выявить атипические клетки и степень атипии (легкая, тяжелая) Выше указанные исследования абсолютно безболезненны и высоко информативны.
В нашей клинике разработана программа цервикального скрининга, включающая самые современные и высокоинформативные методы исследования: жидкостная цитология с типирование вируса папилломы человека, видео-РКС.
Программа включает только необходимые методы исследования для выявления патологии шейки матки. Заболевания шейки матки, как правило протекают, без симптомно до определенной стадии злокачественного процесса
Программа «цервикльный скрининг» включает 2 приема врача акушера гинеколога первичный прием и повторный по результатам обследования), РКС-видео, жидкостная цитология с ВПЧ типированием, мазок на степень чистоты.
Лечение и диагностика заболеваний шейки матки
Шейка матки относительно мала. Но, не смотря на это, она сложно организована. Заболевания шейки матки достаточно разнообразны, и причины их возникновения тоже. В последнее время все больше женщин страдают от заболеваний шейки матки, тем не менее, снижения количества заболеваний не происходит. Чаще всего в зону риска попадают молодые женщины, которые находятся в репродуктивном возрасте.
| Цитологическое исследование соскоба с шейки матки | 1 253 руб. |
| Цитологическое исследование смешанного соскоба c шейки матки и из цервикального канала | 2 074 руб. |
| Расширенная кольпоскопия | 1 540 руб. |
| Лазеротерапия вагинальным датчиком (1 процедура) | 1 100 руб. |
| Лазерная коагуляция эрозированной поверхности и другой патологии шейки матки за 1 см.кв диаметра | 4 277 руб. |
Шейка матки относительно мала. Но, не смотря на это, она сложно организована. Заболевания шейки матки достаточно разнообразны, и причины их возникновения тоже. В последнее время все больше женщин страдают от заболеваний шейки матки, тем не менее, снижение количества заболеваний не происходит. Чаще всего в зону риска попадают молодые женщины, которые находятся в репродуктивном возрасте.
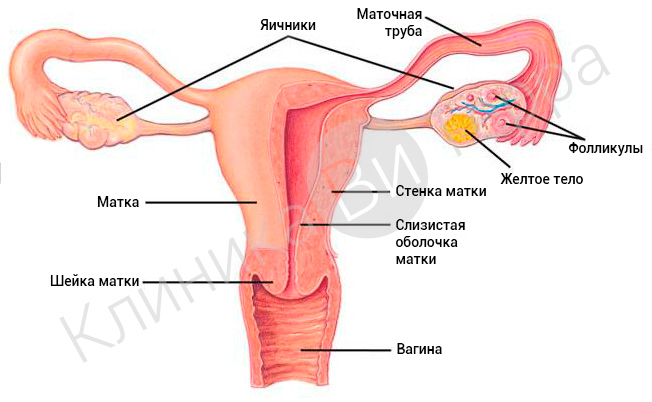
Строение матки
Матка – это гладкомышечный орган, который находится в области малого таза между прямой кишкой и мочевым пузырем и имеет грушевидную форму. Основной ее функцией является вынашивание и последующее изгнание плода. В строение матки входят:
Шейка матки представляет собой мышечное кольцо, которым матка заканчивается и соединяется с влагалищем. Она имеет небольшое отверстие, через которое проходит во влагалище, из него же, в свою очередь, наружу выходит менструальная кровь. И через него же сперматозоиды проникают в фаллопиевые трубы с целью последующего оплодотворения яйцеклетки. Форма шейки матки у рожавших женщин круглая, а у нерожавших – более широкая и плоская. Форма также меняется и после перенесенного аборта.
Перешеек матки – это область перехода между шейкой и телом матки. Это самая тонкая часть матки, поэтому именно она может порваться во время родов. Перешеек матки выполняет функцию расширения отверстия во время родов, что помогает ребенку появиться на свет.
Тело матки – это основа самой матки, которое состоит из трех оболочек: эндометрий – слизистая оболочка, миометрий – мышечный слой, и периметрий – серозный слой.
Патологии шейки матки
Шейка матки может иметь ряд патологий, или заболеваний. Но не все патологии необходимо лечить, некоторые из них вполне «безобидны» и никак не влияют на полноценную жизнь женщины. Многие из заболеваний не дают о себе знать симптомами. Поэтому женщинам необходимо хотя бы раз в год посещать своего врача – гинеколога для полного осмотра.
Эрозия шейки матки
Гипертрофия шейки матки
Это ее увеличение в размерах. Причиной являются гормональные изменения, воспаления или повреждение шейки при родах или абортах. Гипертрофия не выражается симптомами, однако, возможно снижение вероятности оплодотворения.
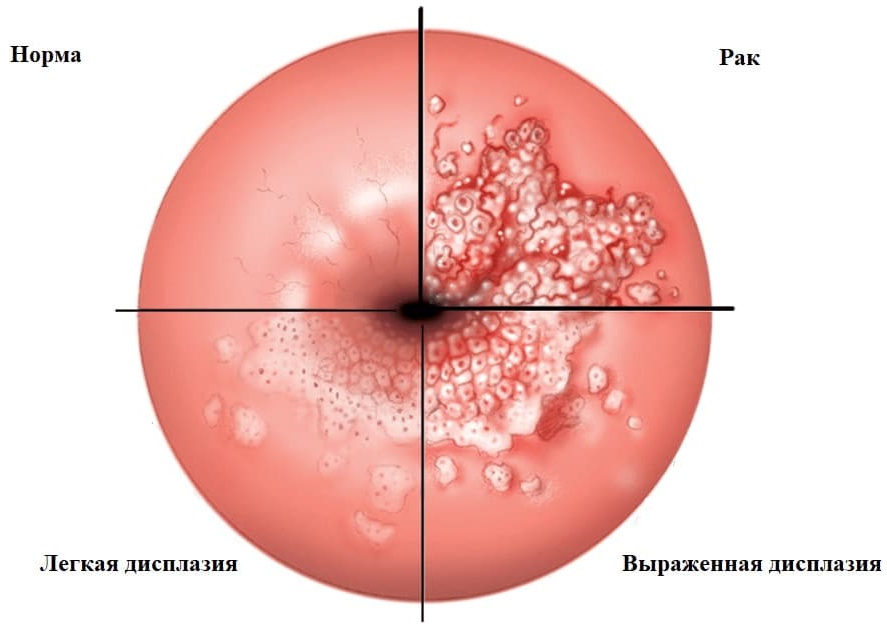
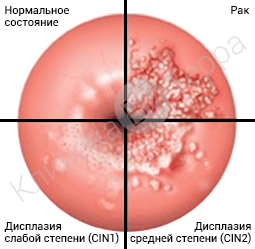
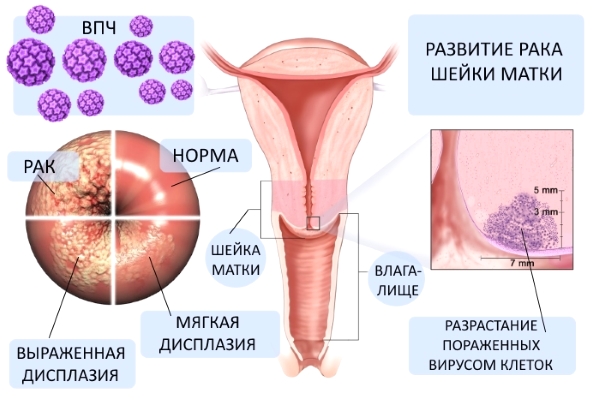
Дисплазия шейки матки
Заключается в серьезном изменении структуры эпителия слизистой. Относится к предраковым заболеваниям. При данном заболевании происходит серьезное изменение в клеточной структуре слизистой оболочки.
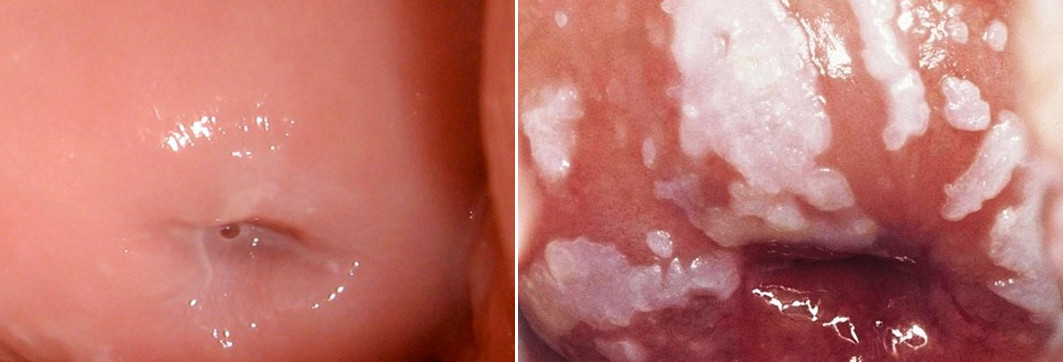
Папилломатоз и кондиломатоз шейки матки
Это сочетание папиллом и кондилом, причем не только на шейке матки, но и во влагалище. Основная причина – инфицирование вирусом папилломы. Возможно удаление папиллом и кондилом радиоволновым аппаратом, с последующей терапией.
Дискератоз шейки матки
Наслоение клеток и ороговение слизистой оболочки. Считается свидетельством того, что шейка матки имеет патологию. По классификации относится к предраковому состоянию и требует хирургического вмешательства.
Полипы шейки матки
Патологическое разрастание полипов в канале шейки матки. Основной причиной данного заболевания является дисбаланс женских половых гормонов. Считается предраковым заболеванием.
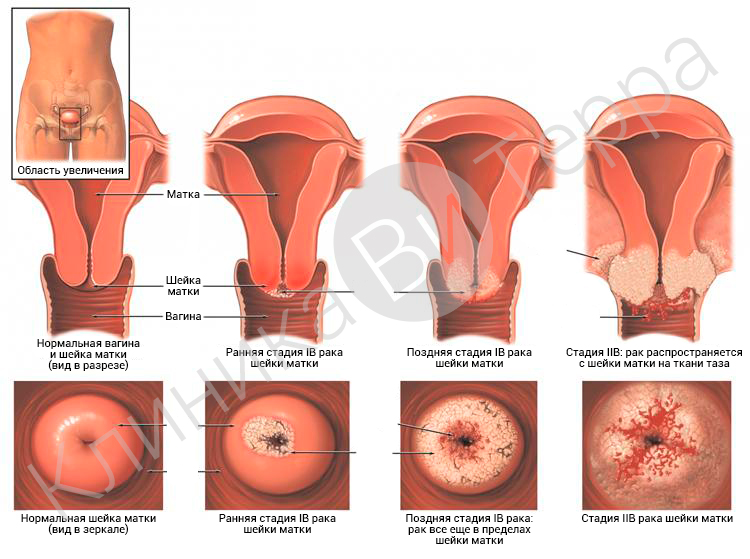
Рак шейки матки
Злокачественная опухоль. Причинами могут быть: наследственный фактор, механические травмы шейки матки, нарушения гормонального фона, инфекции.
Методы диагностики
Цитологическое исследование
Еще его называют PAP – тест. Самый простой метод диагностики заболеваний. Осуществляется при обычном осмотре гинеколога. Забор происходит с помощью зеркал. Шпателем Эйра берется соскоб с поверхности шейки матки, затем специальной цитощеткой берется соскоб из цервикального канала и содержимое помещается на предметное стекло.
Кольпоскопия
Проводится с помощью прибора кольпоскопа. С его помощью видно то, что не видно невооруженным глазом. Позволяет отличить доброкачественные патологии от злокачественных.
Цервикоскопия
С помощью оптической системы гистероцервископа можно осмотреть слизистую цервикального канала и провести прицельную биопсию или диагностическое выскабливание.
Методы лечения
Диатермоэлектрокоагуляция
Воздействие электрическим током. Подразумевает под собой выпаривание жидкости и прижигание ткани, вследствие чего образуется некротическая ткань.
Диатермоконизация
Электрохирургическое иссечение тканей, которые были изменены вследствие патологии.
Криохирургия
Лечение жидким азотом, воздействие низкой температурой. Патологически измененный участок замораживается, формируется зона некроза.
Лазерное воздействие
Является наиболее распространенным методом лечения. При воздействии лазера на участок ткани, она мгновенно испаряется.
Если не лечить
Если не лечить заболевания шейки матки, некоторые из них могут привести к раку. Так же может быть нарушение менструальной функции, бесплодие, деформация шейки и еще много различных осложнений. Любой женщине всегда стоит помнить о том, что за своим здоровьем нужно следить.
КОЛЬПОСКОПИЯ И РАННЯЯ ДИАГНОСТИКА ПАТОЛОГИИ ШЕЙКИ МАТКИ
21.03.2018 В 2017 году ГБУ РО « Онкодиспансер» г. Таганрога приобрел цифровой кольпоскоп. Наша задача улучшить качество оказываемой медицинской помощи женщинам, которые обращаются со своими проблемами в наше учреждение. Статья посвящена ранней диагностике патологии шейки матки.
В настоящее время ключевой концепцией этиопатогенеза предраковых заболеваний шейки матки признана вирусная теория. Эпидемиологические исследования убедительно доказывают, что в развитии дисплазии ведущую роль играет папилломавирусная инфекция. В популяции женщин с тяжелой формой дисплазии шейки матки 85–95% являются ВПЧ-позитивными; у них, главным образом, обнаруживаются высокоонкогенные типы вируса — 16, 18 и 31. Возникновению предрака шейки матки способствует «содружество» ВПЧ и вируса простого герпеса II типа, хламидийной и цитомегаловирусной инфекций. Сочетание ВИЧ-инфекции и ВПЧ в разы повышает риск малигнизации.
В меньшей степени, чем вирусные агенты, на риск развития фоновой и предраковой патологии шейки матки могут влиять и другие факторы риска: курение( доказано, что женщины, выкуривающие более 20 сигарет в день в течение 20 лет, имеют пятикратное повышение риска плоскоклеточной дисплазии), длительный прием эстроген-гестагенных оральных контрацептивов, особенно с повышенным гестагенным компонентом, ранние роды, цервициты, травмы шейки матки при абортах и родах, нарушения гормональныго и иммунного гомеостаза, раннее (ранее 16 лет) начало половой жизни, частая смена половых партнеров, профессиональные вредности, отягощенный семейный анамнез.
Различают легкую (CIN-I), умеренную (CIN-II) и тяжелую (CIN-III) дисплазию.
Особенностью протекания предраковых заболеваний шейки матки является их бессимптомность или неспецифичность клинических проявлений.
Дисплазия шейки матки не имеет самостоятельных симптомов. Лишь при присоединении вторичной инфекции может развиваться клиника вагинита или цервицита (бели, жжение, контактные кровянистые выделения). При изменениях, обусловленных гормональным дисбалансом, возможны нарушения менструльного цикла по типу мено- и метроррагий. Болевые ощущения отсутствуют.
Большинство женщин с лейкоплакией шейки матки считают себя практически здоровыми, лишь незначительная часть отмечает наличие обильных белей и контактных кровянистых выделений.
Кондиломы шейки матки и аденоматозные полипы обнаруживаются, главным образом, при кольпоскопическом исследовании. При наличии в них вторичных изменений, вызванных изъязвлением, травматизацией и пр., возможно появление сукровичных выделений.
Алгоритм диагностики предраковых заболеваний шейки матки разработан детально и включает в себя серию инструментальных и лабораторных исследований, позволяющих не только установить вид предрака, но и степень дисплазии.
При визуальном осмотре влагалищной порции шейки матки с помощью зеркал гинеколог оценивает форму наружного зева, окраску слизистой, характер секрета, видимые патологические процессы. В рамках гинекологического осмотра производится забор мазков с поверхности шейки матки для онкоцитологического исследования (ПАП-тест). При выявлении подозрительных участков шейки матки следующим этапом выполняется Кольпоскопия – метод гинекологического исследования шейки матки с помощью оптического прибора – кольпоскопа. Это устройство напоминает бинокулярный микроскоп, оснащенный источником света. По необходимости врач может выбрать необходимое увеличение, как правило, от 2-х до 40-ка раз. Использование цветных фильтров при кольпоскопии позволяет оценить состояние поверхностных капилляров и сосудов.
• выявление участков патологического эпителия, которые могут указывать на дисплазию или рак шейки матки;
• определение размера и локализации пораженных участков слизистой шейки матки и влагалища;
• определение целесообразности биопсии;
• выбор метода лечения выявленных заболеваний – прижигание лекарственными препаратами, электрическим током, лазером, хирургическим инструментом;
• контроль за обнаруженными очагами каждые 3-6 месяцев;
• оценка результативности лечения.
Кольпоскоп позволяет детально рассмотреть малейшие изменения слизистой оболочки влагалищной части шейки матки. В ходе процедуры гинеколог оценивает:
• цвет слизистой оболочки без окрашивания и после обработки растворами уксусной кислоты и йода;
• поверхность и рельеф слизистой оболочки (бляшки, возвышения, углубления, эрозии);
• сосудистый рисунок (наличие измененных сосудов, сосудистых петель);
• наличие и размер участков измененного эпителия;
• границы выявленных очагов (могут быть размытые или четкие);
• наличие и состояние желез (открытые, закрытые).
Процедуру можно проводить в любой день цикла, но не в период менструального кровотечения. Оптимальными считаются первые 5 дней после прекращения менструации. Далее шейка матки продуцирует большое количество слизи, которая затрудняет диагностику.
• простая или обзорная – осмотр шейки матки с помощью кольпоскопа без применения химических реактивов;
• расширенная – во время осмотра используются различные тесты с химическими веществами (уксусной кислотой и раствором йода). Позволяет обнаружить мелкие очаги атипичного эпителия невидимые при простой кольпоскопии;
• кольпомикроскопия – исследование слизистой оболочки при большом увеличении. Позволяет оценить соотношение ядра к цитоплазме и другие особенности строения клеток.
Результаты кольпоскопии выдаются сразу по окончании осмотра. Они могут быть в виде:
• схематического рисунка по типу циферблата часов – врач схематически указывает расположение и размер выявленных патологических участков;
• словесного описания выявленных изменений;
Основанием для назначения кольпоскопии могут быть:
• Результаты цитологического анализа, указывающие на дисплазию шейки матки.
• Подозрительные участки измененного эпителия на шейке матки, обнаруженные при обычном гинекологическом исследовании. В этом случае цель кольпоскопии – выявить мелкие очаги изменений, недоступные невооруженному глазу.
• Для уточнения диагноза при подозрении на некоторые заболевания шейки матки:
o цервицит; o эндометриоз; o полипы шейки матки; o кондиломы шейки матки; o подозрение на рак шейки матки.
• Диспансерное наблюдение женщин с патологиями шейки матки.
• Контроль после лечения заболеваний шейки матки.
Противопоказаниями к проведению кольпоскопии являются:
• Первые 4 недели после родов и операций на шейке матки;
• Непереносимость препаратов йода и уксусной кислоты при проведении
Кольпоскопию проводят в гинекологическом кабинете. Женщина размещается на гинекологическом кресле. Врач расширяет влагалище зеркалом, чтобы получить доступ к шейке матки. Стенки влагалища и шейку матки очищают от выделений тампоном, смоченным в физиологическом растворе.
Кольпоскоп устанавливают на расстоянии нескольких сантиметров от входа во влагалище.
Первый этап. Гинеколог осматривает шейку матки при разном увеличении для обнаружения патологических участков эпителия. На этом этапе обычная кольпоскопия заканчивается. Если есть необходимость в более тщательном исследовании слизистой, то проводят расширенную кольпоскопию, этапы которой описаны ниже.
Второй этап. Обработка 3% раствором уксусной кислоты. Тампон, смоченный раствором кислоты, оставляют во влагалище на 30-40 секунд. Затем его извлекают и продолжают исследовать слизистую под разным увеличением. Под действием уксусной кислоты измененные участки эпителия окрашиваются в белый цвет – ацетобелый эпителий. Его наличие может указывать на заражение вирусом папилломы человека либо на дисплазию. Для уточнения диагноза, возможно, потребуется провести биопсию. Образец ткани врач может взять тут же.
Третий этап. Проба Шиллера или обработка водным раствором йода. Тампоном, смоченным в растворе йода, смазывают поверхность шейки матки. Здоровая слизистая равномерно окрашивается в темно-коричневый цвет. Измененный эпителий выглядит более светлым. Не окрашиваются участки с эктопией – очагами цилиндрического эпителия. Это так называемые йод-негативные зоны. Если в ходе кольпоскопии обнаруживаются участки подозрительного эпителия, с каждого из них берется образец ткани для биопсии.расширенной кольпоскопии.
Процедура кольпоскопии не требует особой подготовки. Однако желательно избегать воздействий, которые могут привести к травмированию слизистой шейки матки.
За два дня до намеченной процедуры необходимо воздержаться:
• от половых контактов;
• использования тампонов;
• спринцеваний;
• введения вагинальных кремов или сечей без назначения врача.
Перед посещением гинеколога необходимо принять душ и провести обычный туалет наружных половых органов.
Кольпоскопия бесконтактная процедура, во время которой слизистая оболочка половых органов не травмируется. Поэтому после кольпоскопии никаких ограничений нет. В тот же день можно вернуться к обычной жизни. Разрешены физические нагрузки и половые контакты. Нет необходимости применять какие-либо медикаменты.
После расширенной кольпоскопии возможны коричневые выделения из влагалища на протяжении 1-3 дней. Это не кровь, а остатки йода. Чтобы защитить белье от загрязнения можно воспользоваться прокладкой. Если во время кольпоскопии проводили биопсию, удаляли полипы и кондиломы, то будут кровянистые выделения и небольшая боль в области влагалища и нижней части живота. В том случае на протяжении 1-3 недель придется ограничить физическую и сексуальную активность и выполнять другие предписания гинеколога.
Подход к лечению предраковых заболеваний шейки матки – дифференцированный и поэтапный. Целью терапии служит радикальное удаление патологически измененных тканей, устранение провоцирующих и сопутствующих факторов (лечение ВПЧ, иммунного и гормонального дисбаланса, воспалительных процессов). В соответствии с выявленными нарушениями назначается этиотропная противовоспалительная терапия (противовирусные, антибактериальные, иммуномодулирующие, интерферонстимулирующие, ферментные препараты). Проводится коррекция биоценоза влагалища, витаминотерапия, при необходимости – гормонотерапия.
Выбор способа хирургического лечения предраковых заболеваний шейки матки зависит от степени клеточной дисплазии. При CIN I-II, особенно у нерожавших пациенток, возможно щадящее физическое воздействие на патологические очаги: диатермокоагуляция, радиохирургическое лечение, лазерная вапоризация, криодеструкция. При CIN II-III показано радикальное хирургическое вмешательство в объеме эксцизии или конизации шейки матки, конусовидной ампутации или гистерэктомии. При полипах цервикального канала производится их удаление с раздельным выскабливанием полости матки.
После излечения предраковых заболеваний шейки матки контрольную кольпоскопию и онкоцитологию повторяют каждые 3 месяца на протяжении первого года и дважды в год в течение второго. Рецидивы редки, однако известно, что их процент выше у ВПЧ-инфицированных женщин. Профилактика предраковых заболеваний шейки матки предполагает широкий охват женского населения скрининговыми программами, вакцинацией против РШМ. Важную роль играет поведение самой женщины: использовании барьерной контрацепции при случайных контактах, отказ от курения, своевременное лечение фоновых заболеваний.
Итак, Вы прочитали нашу статью и приняли правильное решение. Мы всегда будем рады помочь Вам и Вашим близким. Запись на кольпоскопию по телефону регистратуры : 38-26-06 ; 38-25-88 ( код города 8634)