формы грудных клеток у детей
Формы грудных клеток у детей
Оценка тяжести заболевания
Ребёнок болен или здоров? Если болен, то как? Для младенцев или детей с острым заболеванием проведите «60-секундную быструю оценку».
• Дыхательные пути и дыхание — частота дыхания и сила, наличие стридора или одышки, цианоз.
• Кровообращение — частота сердечных сокращений, наполнение пульса, температура кожных покровов, время заполнения капилляров.
• Тяжёлое состояние — уровень сознания.
Измерения при первичном осмотре ребенка
Патологический рост может быть первым проявлением заболевания у детей, всегда измеряйте и сравнивайте рост со значениями в таблицах центилей для оценки:
• массы тела — сопоставьте предыдущие результаты измерений по данным индивидуальной карты здоровья ребёнка; длины тела (у младенцев — по показаниям) или роста у старших детей;
• окружности головы у младенцев. При необходимости измерьте:
• температуру;
• артериальное давление (АД);
• пиковую скорость выдоха (ПСВ).
Оценка внешнего вида ребенка. Обследуют лицо, голову, шею и руки. Внешние морфологические признаки могут указать на хромосомный или дизморфический синдром. У младенцев пропальпируйте роднички и швы.
Оценка функции дыхательной системы ребенка
Центральный цианоз лучше всего виден на языке.
Утолщение концевых фаланг — «барабанные палочки» на руках и ногах. «Барабанные палочки» обычно формируются при хронических гнойных заболеваниях лёгких, например при муковисцидозе (MB), или при цианотических врождённых пороках сердца, иногда — при воспалительных заболеваниях кишечника или циррозе печени.
Тахипноэ. Частота дыхания зависит от возраста.
Диспноэ у ребенка
Затруднённое дыхание. Усиление дыхания оценивается по следующим признакам.
• Гиперемия носа.
• Экспираторная одышка — для увеличения положительного давления после выдоха.
• Вовлечение вспомогательной дыхательной мускулатуры, особенно грудинно-ключично-сосцевидных мышц.
• Расширение грудной стенки в результате сокращения супрастернальных, межрёберных, подрёберных мышц.
• Затруднение разговора (или кормления).
Форма грудной клетки ребенка
• Гиперэкспансия или бочкообразная форма, например при бронхиальной астме.
• Воронкообразная (впалая грудная клетка) или килевидная деформации грудной клетки (голубиная грудная клетка).
• Борозда Гаррисона (втяжение межрёберных промежутков из-за напряжения диафрагмы), например при неадекватном лечении бронхиальной астмы.
• Асимметрия движений грудной клетки.
Пальпация грудной клетки ребенка
• Расширение грудной клетки — у детей школьного возраста в норме на 3-5 см. Измерьте максимальную экспансию грудной клетки рулеткой. Оцените симметрию.
• Трахея — проверка её центрального расположения редко бывает информативной и не нравится детям. Выполняйте по показаниям.
• Определение верхушечного толчка для выявления смещения средостения.
Перкуссия грудной клетки ребенка
• Требует осторожного проведения, сравнительного анализа, производится средними пальцами.
• Редко бывает информативной у младенцев.
• Локальное притупление — спадение лёгкого, уплотнение, жидкость.
Аускультация легких у ребенка
• Отметьте качество и симметричность дыхательных и любых дополнительных звуков.
• Жёсткое дыхание в верхних дыхательных путях легко проводится в верхние отделы грудной клетки у младенцев.
• Хриплый голос — патология голосовых складок.
• Стридор — жёсткий, низкотоновый, возникающий преимущественно на выдохе звук при обструкции верхних дыхательных путей.
• Дыхательные звуки — в норме везикулярное, бронхиальное дыхание более высокотоновое и длительность вдоха и выдоха равна.
• Одышка — высокотоновые звуки, возникающие во время выдоха, при обструкции дистальных отделов дыхательных путей.
• Влажные хрипы — прерывистые «влажные» хрипы при открытии бронхиол.
Видео методики сравнительной перкуссии легких
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Деформация грудной клетки у детей и подростков — комплексный подход к лечению врожденных и приобретенных деформаций
В НМИЦ детской травматологии и ортопедии им. Г. И. Турнера проводятся серьезные научные исследования по вопросам диагностики и лечения врожденных и приобретенных патологий опорно-двигательного аппарата у детей. В частности, на базе первого отделения НМИЦ успешно внедрены передовые методы лечения врожденных и приобретенных деформаций грудной клетки. Данное направление активно развивается, благодаря научной и клинической деятельности наших специалистов.
Для каждого случая разрабатывается индивидуальный подход к лечению. Осуществляется консервативное или хирургическое вмешательство, в зависимости от особенностей состояния каждого конкретного пациента. Хирургические методы лечения деформаций грудной клетки применяются в рамках специализированной и высокотехнологичной медицинской помощи (ВМП в системе ОМС для всех граждан РФ, на платной основе – для иностранных граждан). Предоперационное обследование и лечение проводятся за счет государственного финансирования для пациента из любого региона России.
Деформация грудной клетки – это врожденное или приобретенное изменение костно-мышечного каркаса и формы грудной клетки.
В чём причина деформации грудной клетки у ребенка- вопрос, который волнует каждого родителя. По своей природе все деформации бывают или врождённые, или приобретённые.
Врождённые деформации грудной клетки у детей
Врождённая деформация грудной клетки у детей может быть связана с генетическими особенностями, и изменением формирования грудинно-реберного комплекса, что может формировать постепенное усиление деформации до завершения роста скелета ребёнка, подростка.
Врождённая патология бывает связана с неправильным развитием скелета (позвоночного столба, рёбер) из-за дисбаланса минерального и эндокринного обмена. Следствием может быть специфическое развитие тела:
Наследственная деформация определяется в 20-65% случаях деформаций грудной клетки. Есть заболевания и специфические синдромы, где данный вид деформации является одним из симптомов. Например, нередко патология развивается на фоне синдрома Марфана.
Синдром Марфана
Для этого заболевания характерна воронкообразная и килевидная деформация грудной клетки.
Синдром Марфана имеет следующие симптомы:
Развитию деформации грудной клетки может способствовать дисплазия соединительной и хрящевой тканей, причиной которой стали ферментативные нарушения.
Спорадические (ненаследственные) формы деформации
Ненаследственная деформация грудной клетки развивается вследствие тератогенных факторов, которые воздействуют на плод во время его развития. Чаще всего неправильное развитие обусловлено несинхронным, негармоничным ростом грудины, реберных хрящей.
Приобретенные деформации грудной клетки
Приобретённая деформация грудной клетки у ребенка развивается на фоне заболеваний легких и рёбер (включая опухолеподобные образования). Такая патология может привести к другим нарушениям организма, например, неправильной работе дыхательной системы или психологическим проблемам.
Для приобретённой деформации характерен ослабленный иммунитет, ребёнок часто болеет острыми респираторными вирусными инфекциями.
Затормаживается физиологическое развитие, появляется переутомляемость после слабых физических нагрузок. Наблюдаются резкие перепады в артериальном давлении.
Приобретённое искривление грудной клетки у ребёнка может развиться после перенесенных костно-мышечных заболеваний:
Патологию могут спровоцировать гнойно-воспалительные процессы в мягких тканях грудных стенок и плевры, травмы и ожоги грудной клетки. В ряде случаев деформация является следствием кардиохирургических операций после срединной стернотомии, которая может изменять рост грудины у ребёнка.
Виды деформации грудной клетки
Рыжиков Дмитрий Владимирович (руководитель отделения общей костной патологии ФГБУ «НМИЦ детской травматологии и ортопедии им. Г.И. Турнера, кандидат медицинских наук, врач высшей квалификационной категории, врач-травматолог-ортопед)
По типам чаще всего мы видим корпо-костальный тип, это деформация грудины в нижней части с вовлечением рёбер.
Манубриальный тип (манубрио-костальный) встречается гораздо реже, этот тип включает в себя деформацию Рукоятки грудины (это верхняя часть данной кости).
Также ортопеды дифференцируют ассиметричные формы деформации и её эластичность.
В каком возрасте и по каким симптомам можно обнаружить деформацию грудной клетки у ребенка?
Среди пациентов нашего Центра встречаются дети любого возраста. Большинство пациентов поступают именно с врождённой формой патологии. Иногда ребёнок рождается с уже заметной деформацией грудной клетки, но чаще всего мы видим ситуации, когда деформация становится заметной впервые в возрасте 6-8 лет и выраженно прогрессирует в 10-13 лет. Деформации грудной клетки могут увеличиваться, пока есть потенциал роста скелета, то есть в среднем до 15-17 летнего возраста. И чем выше рост родителей и активнее рост детей, тем выше риск формирования очень выраженной деформации. В отличие от деформации конечностей деформации грудной клетки нередко включают в свой перечень симптомов и нарушения работы органов грудной клетки.
Уникальные методы лечения в НМИЦ имени Г. И. Турнера
Виссарионов Сергей Валентинович (Директор НМИЦ детской травматологии и ортопедии им. Г.И. Турнера Минздрава России, доктор медицинских наук, профессор, член-корреспондент РАН, лауреат премии Правительства РФ)
Сегодня наш Центр один из немногих, кто проводит уникальные операции по устранению воронкообразной деформации грудной клетки у детей (ВДГК) путём применения малотравматичных методов хирургической коррекции. А килевидные деформации грудной клетки у детей мы можем в некоторых ситуациях лечить консервативно путём использования специальных, разработанных в нашем Центре, брейсов для коррекции этого патологического состояния.
Лечением деформаций грудной клетки у детей и подростков занимается Клиника общей костной патологии нашего центра.
Как попасть на лечение в Центр детской травматологии и ортопедии имени Турнера (ранее Научно-исследовательский детский ортопедический институт им. Г.И. Турнера)
Решение о возможности и необходимости госпитализации в клинику НМИЦ принимается после консультации специалиста профильного отделения и рассмотрения Подкомиссией Врачебной Комиссии Центра по отбору пациентов.
Для тех пациентов, кто не может приехать на очную консультацию, есть 2 варианта:
Формы грудных клеток у детей
Наиболее часто встречаются первые две в соотношении 10:1.
В литературе описано около 30-и теорий возникновения данных деформаций.
Основные теории возникновения данных деформаций.
Воронкообразная деформация ГК.
ВГК – это деформация ГК, характеризующаяся вдавлением её срединной части и эпигастральной области. Участок наибольшего западения приходится на тело грудины и мечевидный отросток. Деформация распространяется на всю хрящевую часть рёбер, а у детей старше 10 лет затрагивает и костную часть.
Классификация по В.Н. Кондрашину.
По форме: Обычная и плосковоронкообразная.
По виду деформации: симметрична и ассиметричная (лево- и правосторонняя).
По степени (глубине) деформации:
I степень 0.7-1.
II степень 0.7-0.5.
III степень менее 0.5.
Степень деформации устанавливается по рентгенографии, выполненной в боковой проекции. По рентгенограмме замеряется наименьшее и наибольшее расстояние от задней поверхности грудины до передней поверхности тел грудных позвонков.
Степень деформации = наименьшее расстояние/наибольшее расстояние.
По стадии заболевания: компенсированная, субкомпенсированная, декомпенсированная.
Клиника.
В стадии компенсации ВГК проявляется только, как косметический дефект. Функциональные нарушения со стороны дыхательной и сердечно-сосудистой систем отсутствуют. Физическая нагрузка переносится хорошо.
В стадии субкомпенсации присоединяются умеренно выраженные функциональные нарушения со стороны дыхательной и сердечно-сосудистой систем. Плохо переносится физическая нагрузка, отмечается дискомфорт в проекции сердца и пародоксальное дыхание, связанное с аномалиями диафрагмы. Пародоксальное дыхание нарушает экскурсию ГК и уменьшает лёгочную вентиляцию, что ведёт к функциональным нарушениям в малом кругу кровообращения за счёт хронической гипоксемии и возникновению частых бронхо-лёгочных заболеваний.
В стадии декомпенсации деформация ГК выражена, отмечаются значительные функциональные нарушения со стороны сердечно-сосудистой и дыхательной систем.
Лечение.
Оперативное лечение при 2 и 3 степенях деформации. Оптимальный возраст 5-7 лет т.к.
Применяют различные варианты торакопластики. На сегодня известно более 30-и методов и их модификаций.
Килевидная деформация грудной клетки.
КГК – деформация ГК, характеризующаяся заметным выступлением грудины, горизонтальным расположением рёбер, увеличением передне-заднего размера ГК, образованием грудинно-рёберного горба.
В первые три года жизни деформация малозаметна и редко выявляема. В периоды роста происходит нарушение правильного развития структур ГК и деформация становится хорошо заметной.
Классификация по Г.А. Баирову и А.А. Фокину.
Значительно чаще встречается второй тип.
Клиника.
Манубриокостальный тип характеризуется выступлением вперёд рукоятки и верхней части тела грудины, 2-3 рёберных хрящей.
Корпорокостальный тип. В зависимости от формы грудины (прямая, выпуклая, жеклобоватая), размеров угла в местах соединения рёбер с грудиной, степени прогиба 5-10 рёбер различают 4 формы КГК: линейную, круглую, пирамидальную и трапециевидную. Рёбра в краниальной части проходят более горизонтально. На уровне грудины рёберные хрящи приподнимаются вертикально, опускаются желобообразно или гребневидно выступают вперёд. Для круглой формы характерен больший изгиб её средней части или средней и нижней. При пирамидальной форме грудина с деформированными рёбрами направлена косо вниз и кпереди по прямой линии от рукоятки к мечевидному отростку. В динамике возможен переход круглой формы в пирамидальную.
Описанные типы ГК бывают симметричными и асимметричными.
Костальный тип характеризуется боковым выпячиванием ГК за счёт чрезмерного роста рёбер с одной стороны. Грудина может ротироваться в противоположную деформации сторону. Рёбра со здоровой стороны либо не деформированы, либо западают.
У детей до 10 лет функциональные нарушения выражены слабо. После 10 лет отмечается уменьшение ЖЁЛ, увеличен минутный объём дыхания (объём воздуха, вдыхаемого за 1 мин.). Отмечаются функциональные нарушения со стороны сердца.
Лечение.
Оперативное при всех типах. Оптимальный возраст 10-13 лет. Применяют различные виды торакопластики.
Плоская грудная клетка.
ПГК – это отклонение от нормы формы грудинно-рёберного комплекса, сплющенного в передне-заднем направлении.
Классификация по Волански.
Три степени уплощения: несколько уплощённая ГК, плоская ГК и чрезмерно плоская ГК.
Лечение.
Статью подготовил врач-ортопед детской клиники Тигренок Кравченков Павел Вячеславович
Лечение деформации грудной клетки — хирургические и консервативные методы
Сегодня Национальный медицинский исследовательский центр детской травматологии и ортопедии им. Г.И. Турнера активно ведёт свою научную и клиническую деятельность не только в сторону развития хирургических методов лечения, но и уделяет большое внимание консервативным технологиям.
Виссарионов Сергей Валентинович (Директор НМИЦ детской травматологии и ортопедии им. Г.И. Турнера Минздрава России, доктор медицинских наук, профессор, член-корреспондент РАН, лауреат премии Правительства РФ)
Благодаря внедрению новых технологий, методов и тактик лечения современное оперативное вмешательство стало более щадящим. Многие операции являются малоинвазивными, а восстановительный период проходит для пациентов в разы легче и быстрее.
Наш Центр один из немногих, кто проводит уникальные операции по устранению воронкообразной деформации грудной клетки у детей (ВДГК) путём применения малотравматичных методов хирургической коррекции. А килевидные деформации грудной клетки у детей мы можем в некоторых ситуациях лечить консервативно путём использования специальных, разработанных в нашем Центре, брейсов для коррекции этого патологического состояния.
Лечением деформаций грудной клетки у детей и подростков занимается Клиника общей костной патологии нашего центра.
Консервативные методы лечения деформации грудной клетки у детей и подростков
Консервативное лечение при деформациях грудной клетки может включать в себя функциональную терапию или ортезирование. Тактику лечения врач определяет на основании ряда факторов, в числе которых: и степень деформации, и тип, и форма, и возраст пациента, и эластичность грудной клетки, и фактор формирования деформации, и наличие-отсутствие кардиореспираторного синдрома, и т. д.
При назначении функциональной терапии или ортезирования, стационарный режим не нужен. Пациент проходит лечение амбулаторно, ведя обычный образ жизни, с этапными консультациями в очном или дистанционном варианте (это также решает врач).
Укрепление тонуса мышц грудной клетки затормаживает развитие деформации. Такой эффект даёт, например, плавание. Данный вид спорта развивает и укрепляет опорно-двигательный аппарат и мышечную массу. После длительной терапии могут наблюдаться заметные улучшения: выпрямление спины, укрепление иммунитета, психологическая стабильность.
В некоторых случаях врач понимает, что оптимальный вариант лечения данного ребёнка – хирургический, но возраст и состояние работы внутренних органов позволяют выждать время, прооперировать позже, снизить риск рецидива или изменения деформации. В таких случаях даются иные рекомендации консервативного ведения.
Консервативные методы лечения и их длительность определяет врач. Самостоятельное назначение лечения запрещено.
Хирургическое лечение деформации грудной клетки
На данный момент в медицине существует более 100 хирургических методов лечения врождённых деформаций грудной клетки. Традиционно практически все формы деформации грудной клетки оперировали, используя радикальные (с широким операционным доступом) методики хирургического вмешательства. Они имели большое количество как ранних, среднесрочных осложнений и поздних осложнений и последствий.
Рыжиков Дмитрий Владимирович (руководитель отделения общей костной патологии ФГБУ «НМИЦ детской травматологии и ортопедии им. Г.И. Турнера, кандидат медицинских наук, врач высшей квалификационной категории, врач-травматолог-ортопед)
Уникальные методы хирургического лечения в НМИЦ им. Г. И. Турнера
Благодаря новым технологиям и собственным разработкам, мы в НМИЦ детской травматологии и ортопедии им. Г. И. Турнера стали применять малоинвазивные процедуры, которые подразумевают меньшую травматичность мягких тканей и неизмеримо лучший косметический эффект, чем применяемые для той же цели открытые операции. Благодаря такому методу удаётся сократить время лечения и пребывания в стационаре для пациентов. Лечение занимает в среднем неделю. Бытовые ограничения действуют не более двух месяцев, профессиональный спорт с экстремальными нагрузками требует большего срока реабилитации.
Ещё два не до конца решённых направления в торакопластиках – вопрос адаптации лёгких в изменённых по размеру плевральных полостях и обезболивание в раннем послеоперационном периоде. В НМИЦ идёт работа по совершенствованию в том числе и этих двух задач.
Особое значение имеет внедрение в нашем центре новых трансплевральных торакопластик, которые позволяют снизить количество осложнений в сравнении с традиционными операциями (Например, в сравнении с операцией Г. Абрамсон при килевидной деформации, которая имеет широкое распространение).
Абсолютное большинство наших операций при тяжёлых степенях воронкообразной, килевидной, комбинированной деформации делаются из операционных доступов до 35-40 мм длиной, имеют высокую степень стабильности установленных конструкций, высокий корригирующий момент при исправлении тяжёлых степеней деформаций.
Как проходит операция?
С применением техники минимального разреза мы имплантируем пациентам титановую пластину, которая держит форму грудной клетки.
Малоинвазивные технологии имеют высокий корригирующий (исправляющий) момент, оставляют минимальные послеоперационные рубцы, надежно фиксируют грудинно реберный комплекс в правильном положении, снимают психологический дискомфорт и функциональные трудности таких деформаций. Этот метод оценило уже большое количество мам и детей, и десятки пациентов ждут своей очереди.
Мы будем рады помочь Вам и готовы работать с детьми из любых уголков России.
Восстановление после операции, послеоперационный период
Малоинвазивные операции, применяемые в нашем национальном медицинском исследовательском центре им. Г. И. Турнера, позволяют сократить постельный режим – пациент сидит уже в первые сутки, а поднимается на ноги на вторые сутки. Максимально быстрое восстановление физиологических оправлений, сна, аппетита и бытовых нагрузок. Именно эти факторы выводят наши технологии на лидирующие позиции в России и в мировой практике.
Есть ли противопоказания к таким операциям?
В некоторых случаях операция откладывается при выявлении острых заболеваний или обострении хронических сопутствующих заболеваний. В этом случае сначала пациент восстанавливает здоровье, а потом проводится ортопедическое лечение. Речь идет о плановой хирургии, то есть мы располагаем временем для операции в условиях полного здоровья.
Цены – сколько стоит операция? Где сделать бесплатно операцию по устранению деформации грудной клетки у ребенка?
Выполнение данных операций для граждан РФ любых регионов возможно за счёт средств государственного финансирования в рамках общей очереди, либо в рамках платных услуг.
Цены на подобные операции для иностранных граждан можно найти в Официальном Прейскуранте НМИЦ.
Публикации в СМИ
Деформации грудной клетки врождённые
Врождённые деформации грудной клетки — пороки развития, связанные с изменением формы стенки грудной клетки.
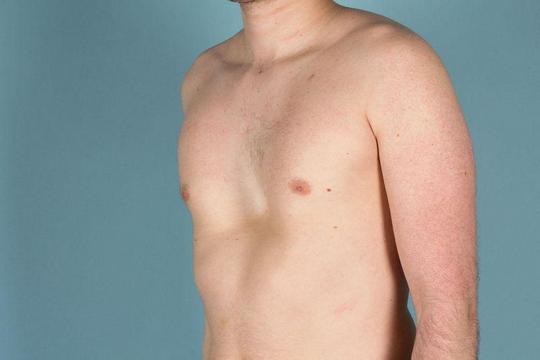
Воронкообразная грудная клетка (pectus excavatus) — порок развития, который, кроме косметического дефекта в виде западения грудины и рёбер, сопровождается различными функциональными нарушениями в дыхательной системе и ССС. У мальчиков наблюдают в 3 раза чаще. Различают три стадии заболевания (компенсированную, субкомпенсированную и декомпенсированную), три формы деформаций (симметричную, асимметричную и плосковоронкообразную), три степени деформации (I степень — глубина деформации менее 2 см, смещения сердца нет; II степень — глубина деформации менее 4 см, смещение сердца на 2–3 см; III степень — глубина деформации более 4 см, смещение сердца более чем на 3 см). Лечение: общие и специальные гимнастические упражнения, массаж. Оперативное лечение показано при прогрессирующих деформациях с функциональными нарушениями в возрасте 4–5 лет. В арсенале хирургического лечения много методов, однако ни один из них не принят как оптимальный. При каждом отмечают риск поздних рецидивов • Удаление деформированных рёберных хрящей • Остеотомия грудины • Коррекция дефекта грудины введением костного клина • Фиксация поддерживающим бруском, расположенным позади грудины • Другие варианты: дозированное вытяжение, использование магнитов и т.д.
Килевидная деформация грудной клетки («куриная» грудь, pectus carinatum) — выступание грудины и прикрепляющихся к ней рёберных хрящей. Поражение рёберных хрящей может быть одно- или двусторонним, а грудина выступать кпереди в верхнем или нижнем отделах. При консервативном лечении назначают общие и специальные гимнастические упражнения, массаж. Из предложенных оперативных методов лечения наиболее приемлема субперихондральная резекция хрящей. Корригируют путём поперечной остеотомии с перемещением грудины кзади.
Синдром Полэнда — сочетание аномалий, включающих отсутствие большой и малой грудной мышц, синдактилию, брахидактилию, ателию и/или амастию, деформации или отсутствие рёбер, отсутствие волос в подмышечной впадине и уменьшение толщины подкожной клетчатки. У каждого пациента отмечают различные компоненты синдрома. Деформация грудной клетки варьирует от лёгкой гипоплазии рёбер и рёберных хрящей на стороне поражения до аплазии передней части рёбер и всех рёберных хрящей. Хирургическое лечение необходимо лишь небольшой части пациентов.
Дефекты грудины — широкий спектр редких аномалий грудины, сердца и верхних отделов брюшной стенки • Торакальная эктопия сердца — классическое «обнажённое сердце», не прикрытое спереди никакими тканями, часто отмечают тетраду Фалло, стеноз лёгочной артерии, транспозицию магистральных сосудов и ДМЖП. Лечение торакальной эктопии сердца почти всегда безуспешно • Шейная эктопия сердца. Пациенты отличаются от больных с торакальной эктопией расстоянием, на которое перемещено сердце • Торако-абдоминальная эктопия сердца. Расщепление нижней части грудины, сердце покрыто мембраной. Хирургическое вмешательство направлено на закрытие дефекта кожи над сердцем и брюшной полостью • Расщепление или раздвоение грудины • Дистальный дефект грудины встречают как составную часть пентады Кэнтрелла.
Синдром передней лестничной мышцы • Причины: добавочное шейное ребро, спазм и вторичное укорочение лестничной мышцы или травматическая деформация костей грудной клетки и плечевого пояса • Клиническая картина. Боли в области шеи, надплечья и руки (по ходу локтевого нерва) и периферический парез руки, вызванные сдавлением сосудисто-нервного пучка в переднем межлестничном пространстве (между передней и средней лестничными мышцами). Клиническая картина напоминает болезнь Рейно • Диагноз подтверждают исследованием функций локтевого нерва • Лечение. Декомпрессия сосудисто-нервного пучка, чаще всего путём резекции I или добавочного шейного ребра (при его наличии), рассечения передней лестничной мышцы. Освобождение нервов из окружающих рубцовых тканей, обычно выполняемое через надключичный доступ.
МКБ-10 • M95.4 Приобретённая деформация грудной клетки и рёбер • Q67 Врождённые костно-мышечные деформации головы, лица, позвоночника и грудной клетки • Q67.6 Впалая грудь • Q67.7 Килевидная грудь • Q67.8 Другие врождённые деформации грудной клетки
Код вставки на сайт
Деформации грудной клетки врождённые
Врождённые деформации грудной клетки — пороки развития, связанные с изменением формы стенки грудной клетки.
Воронкообразная грудная клетка (pectus excavatus) — порок развития, который, кроме косметического дефекта в виде западения грудины и рёбер, сопровождается различными функциональными нарушениями в дыхательной системе и ССС. У мальчиков наблюдают в 3 раза чаще. Различают три стадии заболевания (компенсированную, субкомпенсированную и декомпенсированную), три формы деформаций (симметричную, асимметричную и плосковоронкообразную), три степени деформации (I степень — глубина деформации менее 2 см, смещения сердца нет; II степень — глубина деформации менее 4 см, смещение сердца на 2–3 см; III степень — глубина деформации более 4 см, смещение сердца более чем на 3 см). Лечение: общие и специальные гимнастические упражнения, массаж. Оперативное лечение показано при прогрессирующих деформациях с функциональными нарушениями в возрасте 4–5 лет. В арсенале хирургического лечения много методов, однако ни один из них не принят как оптимальный. При каждом отмечают риск поздних рецидивов • Удаление деформированных рёберных хрящей • Остеотомия грудины • Коррекция дефекта грудины введением костного клина • Фиксация поддерживающим бруском, расположенным позади грудины • Другие варианты: дозированное вытяжение, использование магнитов и т.д.
Килевидная деформация грудной клетки («куриная» грудь, pectus carinatum) — выступание грудины и прикрепляющихся к ней рёберных хрящей. Поражение рёберных хрящей может быть одно- или двусторонним, а грудина выступать кпереди в верхнем или нижнем отделах. При консервативном лечении назначают общие и специальные гимнастические упражнения, массаж. Из предложенных оперативных методов лечения наиболее приемлема субперихондральная резекция хрящей. Корригируют путём поперечной остеотомии с перемещением грудины кзади.
Синдром Полэнда — сочетание аномалий, включающих отсутствие большой и малой грудной мышц, синдактилию, брахидактилию, ателию и/или амастию, деформации или отсутствие рёбер, отсутствие волос в подмышечной впадине и уменьшение толщины подкожной клетчатки. У каждого пациента отмечают различные компоненты синдрома. Деформация грудной клетки варьирует от лёгкой гипоплазии рёбер и рёберных хрящей на стороне поражения до аплазии передней части рёбер и всех рёберных хрящей. Хирургическое лечение необходимо лишь небольшой части пациентов.
Дефекты грудины — широкий спектр редких аномалий грудины, сердца и верхних отделов брюшной стенки • Торакальная эктопия сердца — классическое «обнажённое сердце», не прикрытое спереди никакими тканями, часто отмечают тетраду Фалло, стеноз лёгочной артерии, транспозицию магистральных сосудов и ДМЖП. Лечение торакальной эктопии сердца почти всегда безуспешно • Шейная эктопия сердца. Пациенты отличаются от больных с торакальной эктопией расстоянием, на которое перемещено сердце • Торако-абдоминальная эктопия сердца. Расщепление нижней части грудины, сердце покрыто мембраной. Хирургическое вмешательство направлено на закрытие дефекта кожи над сердцем и брюшной полостью • Расщепление или раздвоение грудины • Дистальный дефект грудины встречают как составную часть пентады Кэнтрелла.
Синдром передней лестничной мышцы • Причины: добавочное шейное ребро, спазм и вторичное укорочение лестничной мышцы или травматическая деформация костей грудной клетки и плечевого пояса • Клиническая картина. Боли в области шеи, надплечья и руки (по ходу локтевого нерва) и периферический парез руки, вызванные сдавлением сосудисто-нервного пучка в переднем межлестничном пространстве (между передней и средней лестничными мышцами). Клиническая картина напоминает болезнь Рейно • Диагноз подтверждают исследованием функций локтевого нерва • Лечение. Декомпрессия сосудисто-нервного пучка, чаще всего путём резекции I или добавочного шейного ребра (при его наличии), рассечения передней лестничной мышцы. Освобождение нервов из окружающих рубцовых тканей, обычно выполняемое через надключичный доступ.
МКБ-10 • M95.4 Приобретённая деформация грудной клетки и рёбер • Q67 Врождённые костно-мышечные деформации головы, лица, позвоночника и грудной клетки • Q67.6 Впалая грудь • Q67.7 Килевидная грудь • Q67.8 Другие врождённые деформации грудной клетки