гиперэхогенные включения в яичке что это такое на узи
Эхогенность – что это такое и при каких болезнях изменяются эхографические признаки
Для выявления заболеваний внутренних органов в медицине используется ультразвуковая диагностика. Для понимания этого метода нужно знать, что такое показатели эхогенности и другие ультразвуковые признаки нормального или измененного органа.
Понятие об эхогенности
УЗ-диагностика строится на способности ультразвука отражаться от внутренних органов. Датчик улавливает отраженные волны и передает их на компьютер. Врач на экране видит изображение внутренних органов в виде черных, темно-серых и белых пятен.
Процедура абсолютно безопасна для организма человека. Диагностику проводят новорожденным детям и беременным женщинам без ограничений.
Чтобы получить достоверные результаты, обследование нужно проводить правильно. Перед УЗИ брюшной полости рекомендуется придерживаться специальной диеты на протяжении трех дней. При выраженном запоре или метеоризме назначают слабительные и ветрогонные препараты.
Для обследования других органов специальной подготовки не требуется. Для проведения УЗИ на кожу наносят звукопроводящий гель. Это снижает вероятность ошибок.
Для расшифровки результатов обследования существуют эхографические признаки:
Различия между нормальной и измененной структурой органов определяются с помощью эхогенности. Это понятие обозначает степень отражения ультразвука от органов разной плотности.
Основные критерии
Выделяют три основных типа эхоструктуры органов.
Эхогенность
Также существуют анэхогенные структуры. Они поглощают ультразвук полностью. На снимке видно только черное пятно. Иногда встречается смешанная эхогенность — она представлена гипоэхогенными и гиперэхогенными структурами.
Каждое эхогенное образование имеет параметры для определения его характера:
Образования могут быть плотными или иметь полость. В последнем случае их называют кистами. В полости содержится воздух или жидкость. Кисты бывают однокамерными, когда содержат одну полость. Если их несколько, образование называют многокамерным.
Причины патологических образований
Нормой считается эхогенность средняя, или изоэхогенность. Повышенной эхогенностью обладают кости и хрящи. Пониженная эхогенность характерна для фолликулов в яичнике. Остальные случаи являются патологией.
Гиперэхогенные
Эхопозитивное образование, то есть с повышенной эхогенностью, имеет плотность, близкую к костям. Таким критериям отвечают опухоли и разрастания рубцовой ткани.
Повышенная эхогенность возникает в печени при циррозе. В норме она обладает изоэхогенной структурой, но цирроз — это замещение здоровой ткани рубцовой, которая отражает ультразвук сильнее.
Высокая эхогенность характерна для некоторых злокачественных опухолей. Они поражают печень и почки, реже поджелудочную железу.
Гиперэхогенные образования округлой формы в желчном пузыре или почках — камни. Они образуются из-за скопления желчи или солей.
Если эхогенность повышена умеренно в стенке матки, это признак миомы. Доброкачественная опухоль, образованная мышцами, растет медленно.
Гиперэхогенные новообразования отличаются четкими контурами, форма их обычно овальная. Цвет на снимке зависит от плотности. Чем плотнее новообразование, тем светлее оно выглядит.
Гипоэхогенные
Эхонегативное образование имеет плотность ниже, чем здоровый орган. Такой признак наблюдается при воспалениях, появлениях полостей.
Эхогенность снижена при воспалении любого органа. При этом он увеличивается в размере. Такой признак наблюдается при гепатите, панкреатите, простатите.
Низкой эхогенностью обладают полости, содержащие воздух или жидкость. Они называются кистами, у них есть стенка, которая на снимке выглядит светлой. Внутри же обнаруживается темное пятно, потому что воздух или жидкость плохо отражают ультразвук.
Сниженная эхогенность типична для большинства злокачественных и доброкачественных опухолей. На снимке они имеют цвет более темный, чем окружающие ткани.
Низкой эхогенностью характеризуются фиброзные мастопатии. Доброкачественные опухоли молочной железы развиваются на фоне гормональных нарушений.
Равномерно низкая эхогенность внутри полости матки — признак эндометрита. Так называют воспаление слизистой матки.
Новообразования с низкой эхогенностью имеют различные формы, их контуры чаще расплывчатые. Гипоэхогенная эхоструктура бывает диффузной, когда поражается весь орган. При опухолях и кистах гипоэхогенность имеет локальный характер.
Смешанные
Некоторые патологические образования имеют смешанную эхогенность. Так выглядит начальная стадия цирроза печени, когда еще не вся здоровая ткань превратилась в рубцовую.
Гиперэхогенные включения в гипоэхогенной опухоли — это кальцинаты. Признак характерен для рака щитовидной железы или туберкулеза. Подобные изменения наблюдаются в поджелудочной железе при сахарном диабете.
Смешанная эхогенность наблюдается при гломерулонефрите — заболевании почек. Воспалительный процесс развивается только в части органа, а часть его остается здоровой.
Анэхогенные
Новообразования, которые поглощают ультразвук, называются анэхогенными. Такими свойствами обладают кисты, содержащие много жидкости. Чаще всего это паразитарные поражения печени. Они аваскулярные, то есть к ним не подходят кровеносные сосуды.
Тонкостенные анэхогенные образования, до половины заполненные жидкостью — абсцессы. Они появляются в результате гнойного воспаления органа. Абсцессы образуются в любом органе, чаще страдает печень или почка. На снимке абсцесс выглядит как темное пятно со светлой каемкой.
Анэхогенное содержимое появляется в щитовидной железе при диффузном зобе. Заболевание характеризуется разрастанием железистой ткани.
Зная о существующих типах эхогенных образований, что это такое и какими признаками они обладают, можно диагностировать заболевание у человека. Ультразвуковая диагностика обнаруживает даже малейшие изменения, что позволяет своевременно поставить диагноз. Благодаря этому, возможно провести лечение как можно раньше.
Ультразвуковая диагностика заболеваний органов мошонки
Появление в клинике ультразвуковых приборов нового поколения, оснащенных высокочастотными датчиками, разработка новых методологических приемов сделали возможной визуализацию анатомических структур мошонки, что еще 15-20 лет назад считалось мало реальным. Однако на сегодня практические врачи отделений (кабинетов) ультразвуковой диагностики недостаточно осведомлены в вопросах ультразвуковой диагностики и дифференциальной диагностики заболеваний органов мошонки, о чем свидетельствует, в том числе, и почта нашего журнала. В настоящей статье мы попытались восполнить этот пробел.
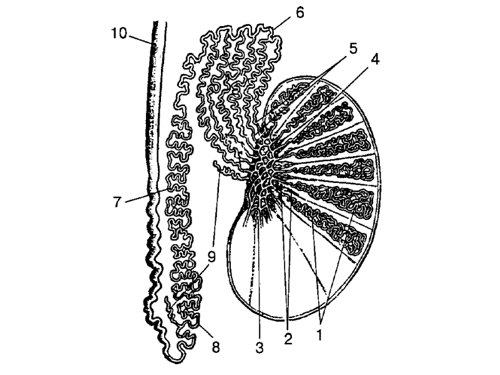
Мошонка представляет собой кожномышечное образование (рис. 1)*, разделенное на две половины, в каждой из которых находится яичко, придаток яичка, мошоночный отдел семенного канатика. Стенка мошонки состоит из 7 слоев, которые называют также оболочками яичка. Это: кожа; мясистая оболочка, образующая срединную перегородку; наружная семенная фасция; фасция мышцы, поднимающей яичко; мышца, поднимающая яичко; внутренняя семенная фасция и влагалищная оболочка яичка, состоящая из париетального и висцерального листков.
При ультразвуковом исследовании применяются высокочастотные (7,5 Мгц и более) конвексные и линейные датчики. Во время эхографии пациент лежит на спине и рукой фиксирует половой член к передней стенке живота. Трансдюсер устанавливается перпендикулярно по отношению к исследуемой области, и последовательно получают томограммы в поперечной, продольной и косых плоскостях правой и левой половины мошонки.
Размеры обоих яичек (они могут незначительно различаться), а также выявляемых патологических образований измеряются в трех взаимно перпендикулярных плоскостях. Неизмененное яичко (рис. 2) имеет овальную форму, четкий, ровный контур, паренхима однородная, средней эхогенности. Белочная оболочка и висцеральный ли сток влагалищной оболочки визуализируются как тонкая непрерывная полоска высокой эхогенности, расположенная по краю яичка. Средостение (рис. 3) имеет вид гиперэхогенной тонкой полосы или клина в верхних отделах органа. Привесок яичка может визуализироваться в виде выступа или бугорка диаметром 2-3 мм у верхнего полюса яичка. Яичко окружает небольшое количество серозной жидкости, определяемое в виде тонкой гипоэхогенной зоны шириной 1-3 мм. Придаток яичка (рис. 4) располагается у верхнего полюса по задней поверхности яичка. Структура его однородна и по эхогенности аналогична паренхиме яичка. При отсутствии патологических изменений в придатке определяется лишь его головка, размер которой составляет 10-15 мм.
Гиперэхогенные включения в яичке что это такое на узи
а) Дифференциальная диагностика очагового образования яичка:
1. Распространенные заболевания:
• Карцинома яичка
• Орхит (орхоэпидидимит)
• Перекрут/инфаркт яичка
• Гематома яичка
2. Менее распространенные заболевания:
• Абсцесс яичка
• Лимфома яичка, лейкоз или метастазы
• Стромальная опухоль яичка
• Эпидермоидная киста яичка
• Эктопическая ткань надпочечника в яичке
• Саркоидоз яичка
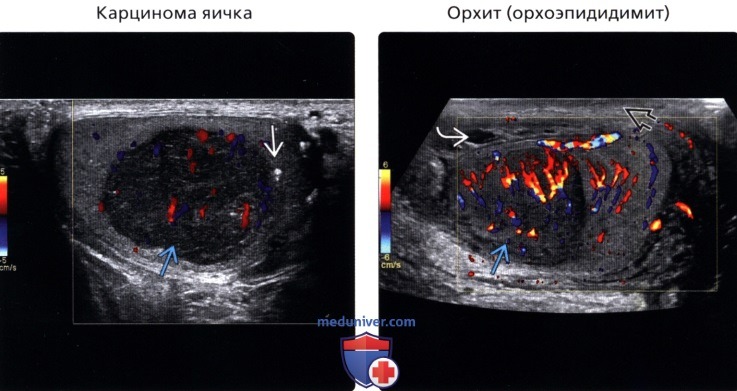
(Правый) У пациента 22 лет с острыми болями в правой половине мошонки при цветовой допплерографии правого яичка определяется очаговое богато васкуляризованное гипоэхогенное объемное образование. Также наблюдаются сопутствующие утолщение вышележащей кожи и сложной формы гидроцеле. Диагностирован очаговый орхит. 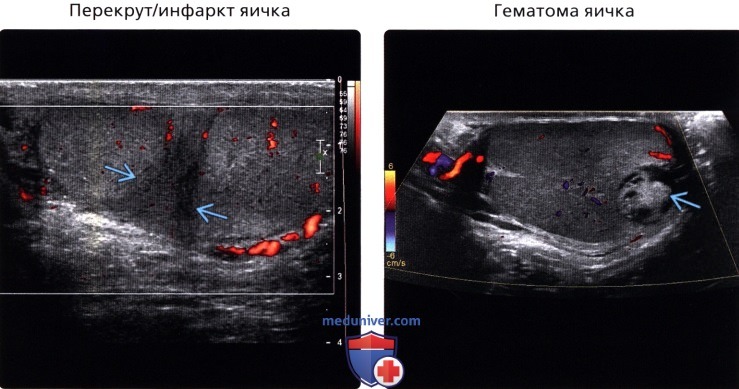
(Правый) У молодого человека, перенесшего травму, при цветовой допплерографии на сагиттальном УЗ срезе правого яичка определяется очаговое бессосудистое гетерогенное образование. При контрольных исследованиях отмечалась постепенная резорбция образования, что соответствует картине гематомы. 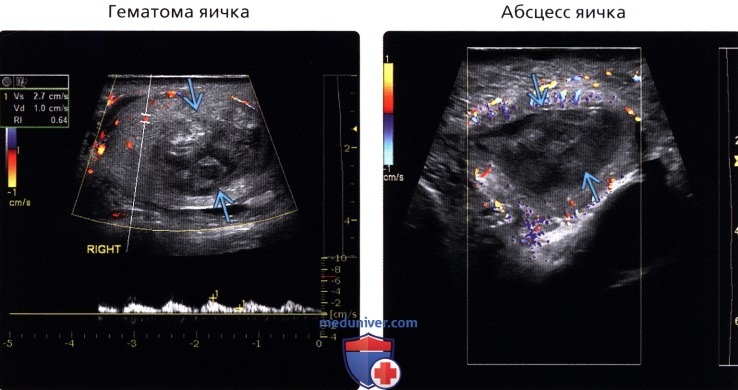
(Правый) У пациента 23 лет с лихорадкой и болями в мошонке при цветовой допплерографии на поперечном УЗ срезе определяется гипоэхогенная бессосудистая зона яичка, оказавшаяся абсцессом.
б) Важная информация:
1. Дифференциальный диагноз:
• Соотнесите УЗ-картину с возрастом больного и клиническими изменениями
• Наблюдаемые при УЗИ изменения имеют ключевое значение, но при различных опухолях они могут совпадать
• Необходимо учитывать результаты гистологического исследования
2. Распространенные заболевания:
• Карцинома яичка:
о Основные диагностические признаки: отдельное гипоэхогенное или смешанной эхогенности объемное образование яичка, ± васкуляризация:
— Опухоль 1,5 см чаще гиперваскулярна
— Выявленное при УЗИ отдельное объемное образование с патологической внутренней сосудистой сетью (по результатам цветовой допплерографии) должно вызывать подозрение о наличии карциномы яичка
о Семинома:
— Наиболее часто встречающееся новообразование у мужчин в возрасте от 15 до 39 лет
— Четко отграниченное дольчатое гипоэхогенное солидное новообразование при отсутствии кальциноза
— Может некротизироваться и выглядеть частично кистозной (редко)
о Тератома/тератокарцинома:
— Гетерогенное сложной формы солидно-кистозное объемное образование
— Тератому/тератокарциному характеризуют кальциноз (хрящ, незрелая кость) ± фиброз
о Эмбриональноклеточная карцинома:
— Гетерогенное преимущественно солидное объемное образование смешанной эхогенности
— Плохо отграничено; в 1/3 случаев наблюдается кистозный некроз
— Может прорастать белочную оболочку и деформировать контур яичка
о Хориокарцинома:
— Гетерогенное объемное образование смешанной эхогенности
— Часто наблюдаются кистозные зоны и кальциноз
— Типичным признаком хориокарциномы является кровоизлияние и очаговый некроз
— Может прорастать белочную оболочку
— Раннее гематогенное распространение, особенно в головной мозг
• Орхит (орхоэпидидимит):
о Первично поражается придаток яичка:
— Орхит обычно развивается вторично в 20-40% случаев эпидидимита вследствие непосредственного распространения инфекции
— Первичный орхит, как правило, двусторонний и вызывается вирусами (эпидемический паротит)
о Орхит характеризуется воспалением, отеком и гиперемией яичка:
— Диффузный орхит: яичко диффузно увеличено, отмечается гетерогенная эхо-структура
— Очаговый орхит: гипоэхогенный локальный участок, обычно прилегающий к воспаленному придатку яичка:
От новообразования очаговый орхит дифференцируется во время периодических контрольных обследований: наблюдается разрешение процесса
— Сопровождается другими проявлениями орхоэпидидимита, в том числе утолщением кожи, гидроцеле или пиоцеле
о При цветовой допплерографии отмечается усиление васкуляризации без изменения хода сосудов
• Перекрут/инфаркт яичка:
о Изменения, вызванные перекрутом, варьируют в зависимости от длительности и степени перекрута семенного канатика:
— На ранних стадиях перекрута УЗ-картина может оставаться нормальной
— При цветовой допплерографии отмечается ослабленный патологический кровоток (изменения всегда необходимо сравнивать с картиной на противоположной стороне)
— Диффузно гипоэхогенное небольших размеров яичко/чаговое объемное образование яичка при инфаркте
— Гиперэхогенные зоны (кровоизлияние, фиброз)
о Сегментарный инфаркт может быть последствием воспалительного процесса (орхит) или осложнением хирургического вмешательства (герниопластика):
— Очаговые инфаркты могут иметь округлую или клиновидную форму или определяться как зоны линейной исчерченности
о Инфаркт развивается у пациентов с гиперкоагуляционными состояниями или далекозашедшим атеросклерозом, например, у больных диабетом, или как последствие орхоэпидидимита или фуникулита
• Гематома яичка:
о В большинстве случая в анамнезе имеются данные о травме мошонки
о Изменения эхогенности паренхимы яичка:
— Эхогенность зависит от сроков существования гематомы
о Отдельные линейные или неправильной формы разрывы яичка
о Может сопровождаться разрывом белочной оболочки
о Цветовая допплерография:
— Гематома отображается как бессосудистое образование в ткани яичка
— В области гематомы или повреждения наблюдается прерывание хода сосудов и деформация сосудистой сети
о Спонтанные кровоизлияния в яичко-редкая патология; при этом не удается выявить какие-либо факторы риска кровоизлияния:
— Солидное или кистозное объемное образование; при цветовой допплерографии сколько-нибудь значимые признаки внутреннего кровотока отсутствуют
— Со временем, по мере резорбции свертка, картина меняется
3. Менее распространенные заболевания:
• Абсцесс яичка:
о Абсцесс придатка яичка (6%)
о Абсцесс яичка (6%)
о Формирование микроабсцессов обычно наблюдается на фоне вялотекущих инфекций (например, туберкулеза):
— Также встречается у иммунокомпрометированных пациентов
о Четко отграниченное обособленное округлое гипоэхогенное образование (образования) паренхимы яичка
о При допплерографии васкуляризация некротизированного центра отсутствует
• Лимфома яичка, лейкоз и метастазы:
о Лимфома:
— Наиболее часто встречающаяся опухоль яичка у мужчин старше 60 лет; многочисленные новообразования; в 50% случаев-двустороннее поражение
— Зачастую имеют крупные размеры уже на момент постановки диагноза
— Часто развиваются при диссеминации процесса
— Нечетко отграниченные преимущественно гипоэхогенные новообразования
— При цветовой допплерографии отмечается усиленная васкуляризация
— Часто наблюдается поражение придатка яичка и семенного канатика
— Кровоизлияния или некроз развиваются редко
о Лейкоз:
— Чаще всего наблюдается у детей
— Яичко зачастую является первым органом экстрамедуллярного рецидива
— При диффузной инфильтрации яичко выглядит диффузно гипоэхогенным, отмечается усиленная васкуляризация; при УЗИ изменения могут быть неотличимы от картины орхита:
Диагностике орхита способствуют клинические проявления воспаления
о Метастазы встречаются редко:
— Чаще всего первичной опухолью является новообразование простаты, легкого или желудочно-кишечного тракта
о Яичко часто является местом рецидива у пациентов мужского пола с лимфомой и острым лейкозом
• Стромальная опухоль яичка:
о Двусторонняя в 3% случаев:
— Опухоли размерами 5 см обычно злокачественные
о Опухоль клеток Лейдига:
— Мелкие солидные гипоэхогенные объемные образования яичка
— При более крупных опухолях кровоизлияние или некроз приводят к формированию неоднородного эхо-паттерна
о Опухоль клеток Сертоли:
— Мелкое гипоэхогенное объемное образование
— Солидный и кистозный компоненты
— Может наблюдаться точечный кальциноз; при кальцинозе опухоли клеток Сертоли определяется крупное обызвествленное образование
— Кровоизлияния могут вызывать гетерогенность
о По результатам УЗИ неотличимы от других опухолей яичка
• Эпидермоидная киста яичка:
о Кистозная полость выстлана многослойным плоским эпителием
о При УЗИ из-за чередующихся слоев кератина и десквамированных клеток плоского эпителия наблюдается картина в виде «луковицы»
о Может наблюдаться периферический ободок кальциноза
• Эктопическая ткань надпочечника в яичке:
о Описана у пациентов с врожденной гиперплазией надпочечников
о Может сопровождаться нарушениями сперматогенеза
о Обычно представляет собой двустороннее гипоэхогенное образование; как правило, локализуется в средостении яичка
о При отсутствии лечения приводит к фиброзу и дисфункции яичек
• Саркоидоз яичка:
о Обычно двустороннее поражение придатков яичка и яичек
о Гипоэхогенный узелок (узелки)
о Диагностике способствуют сопутствующие изменения органов грудной клетки, выявляемые при рентгенографии или КТ
Редактор: Искандер Милевски. Дата публикации: 13.12.2019
Комплексное УЗИ органов малого таза у мужчин в подробностях
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/uzi-malogo-taza-u-muzhchin.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/uzi-malogo-taza-u-muzhchin.jpg?fit=826%2C550&ssl=1″ />
Урологи предупреждают, что мужчины, не следящие за здоровьем, уже в 50 лет рискуют получить множество неприятных заболеваний и навсегда забыть о половой жизни. Это связано с огромным количеством негативных факторов, влияющих на органы мужской мочеполовой системы. Выявить все проблемы своевременно можно на УЗИ малого таза.
узи малого таза у мужчин
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/uzi-malogo-taza-u-muzhchin.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/uzi-malogo-taza-u-muzhchin.jpg?fit=826%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/uzi-malogo-taza-u-muzhchin-826×550.jpg?resize=790%2C526″ alt=»узи малого таза у мужчин» width=»790″ height=»526″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/uzi-malogo-taza-u-muzhchin.jpg?resize=826%2C550&ssl=1 826w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/uzi-malogo-taza-u-muzhchin.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/uzi-malogo-taza-u-muzhchin.jpg?resize=768%2C511&ssl=1 768w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/uzi-malogo-taza-u-muzhchin.jpg?w=894&ssl=1 894w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ />
Какие органы у мужчин относятся к малому тазу
У мужчин в области малого таза находятся предстательная железа (простата), семенные пузырьки, мочевой пузырь и расположенные рядом лимфатические узлы. Если уролог подозревает какую-то патологию, он может назначить детальное обследование одного органа, но чаще выполняется УЗИ всех органов малого таза, так как они находятся рядом и тесно связаны.
С помощью ультразвуковой диагностики выясняются размеры и структура органов, состояние тканей, положение относительно соседних органов. На УЗИ-аппарате визуализируются различные патологии: кисты, опухоли, абсцессы, а также выявляются скрытые инфекции ППП. Ультразвуковая диагностика делает возможным выявлять заболевания на самых ранних стадиях, значительно снижая смертность мужчин от онкологических заболеваний репродуктивной системы.
Какие заболевания выявляют на УЗИ органов малого таза у мужчин
Ультразвуковая диагностика органов малого таза у мужчин основывается на способности высокочастотных волн проникать сквозь ткани и отражаться обратно. Разные по плотности участки по-разному отражают ультразвуковые волны. Различные уплотнения имеют повышенную эхогенность, полые новообразования и кисты — пониженную. Возможности УЗИ-аппарата позволяют интерпретировать полученную информацию и получить изображение органа на экране.
УЗИ рекомендовано проводить как в качестве профилактической меры, так и при беспокоящих пациента симптомах:
Ультразвуковая диагностика помогает диагностировать следующие заболевания:
Болезни предстательной железы:
Болезни семенных пузырьков:
УЗИ — очень информативный метод при установлении точной причины мужского бесплодия, но требует сопутствующих исследований. В большинстве случаев основная причина бесплодия — патологии предстательной железы или семенных пузырьков. УЗИ показывает нарушения в строении органа, но без спермограммы говорить о точном диагнозе нельзя.
Как проводят УЗИ органов малого таза у мужчин
Ультразвуковая диагностика — один из самых надёжных методов обнаружения опухолей на ранних стадиях и других патологий мужской репродуктивной системы.
При этом, в зависимости от предполагаемого диагноза, урологи применяют разные методы исследования:
Трансабдоминальное обследование проводится при заполненном мочевом пузыре. Пациента просят отказаться от пищи, вызывающей газообразование. При трансректальном исследовании мужчина придерживается определённой диеты, а накануне вечером принимает препараты, способствующие очищению кишечника. От соблюдения правил проведения диагностики зависит точность результатов.
Как выглядит здоровая и больная предстательная железа на УЗИ малого таза
Предстательная железа, несмотря на небольшие размеры, имеет как железистую, так и фиброзно-мышечную ткань. Ультразвуковой метод даёт полную картину состояния тканей, а также протоков железы. И трансабдоминальный, и трансректальный методы определяют одинаковые изменения, но второй вариант отличается точностью результатов.
По данным статистики более 20% мужчин старше 40 лет страдают аденомой простаты (доброкачественным разрастанием тканей органа), ближе к 50 годам у половины представителей сильного пола, а после 70 лет заболевание встречается у каждого 8 мужчины из 10. Поэтому исследование проводится по медицинским показаниям и в профилактических целях.
Аденома простаты причиняет много неприятностей: приносит боль, снижает качество сексуальной жизни и вызывает другие заболевания. Так, разрастающаяся ткань предстательной железы деформирует мочеиспускательный канал. Это вызывает задержку мочи и нарушает отток урины, что приводит к воспалениям, создаёт благоприятную среду для развития инфекций и способствует нарушению работы почек и мочевого пузыря. Поэтому при проблемах с мочевым пузырем у мужчин обязательно обследуют предстательную железу.
К основным характеристикам и параметрам, определяемых на УЗИ, относится следующее:
Проблемы с предстательной железой отображены на УЗИ следующими показателями:
Дополнительная диагностика для выявления камней и рака в предстательной железе
Основная причина образования камней в предстательной железе — невозможность секрета железы полностью выйти из протоков по причине разрастания тканей или воспалительного процесса. В результате секрет застаивается и минерализируется на фоне нарушения кровоснабжения предстательной железы. В некоторых случаях камни образуются в результате жизнедеятельности бактерий, попавших в протоки железы вместе с мочой.
В некоторых случаях камни в предстательной железе симптом более серьёзной болезни — мочеполового туберкулёза (воспаление вызывается теми же бактериями, что и туберкулёз лёгких). По этой причине пациента, имеющего признаки камней в простате, отправляют к фтизиурологу (специалисту, занимающемуся лечением органов детородной системы, поражённых туберкулёзной палочкой).
Сложно на УЗИ выявить и онкологическое новообразование. Несмотря на то, что эхогенность при раке несколько меняется, нет специфической картины, указывающей на онкологию. Насторожить должны увеличенные лимфоузлы вблизи предстательной железы. В этом случае пациента отправляют на тонкоигольную биопсию для изъятия тканей на более детальное исследование.
Семенные пузырьки на УЗИ: нормы и отклонения
Большое значение при установлении причины мужского бесплодия имеет ультразвуковая диагностика семенных пузырьков. Они наряду с семявыводящими протоками играют определяющую роль в процессе оплодотворения и зачатия.
Норма диаметра органа составляет 15-16 мм, но при прекращении половой жизни он немного увеличивается, и это не является патологией. После эякуляции размеры пузырьков немного уменьшаются. Если этого не происходит, возникает подозрение на обструкцию семявыводящих протоков, по которым продукт семенных пузырьков попадает в мочеиспускательный канал.
Одной из причин невозможности зачатия является обструкция семявыводящих протоков — закупорка путей, по которым сперматозоиды выходят наружу. Обструкция бывает полной, и в этом случае наблюдается азооспермия — полное отсутствие сперматозоидов в эякуляте. При односторонней обструкции патология проходит бессимптомно, в сперме содержаться сперматозоиды, но их концентрации недостаточно (олигозооспермия), их подвижности и активности не хватит для прохождения цервикального канала (астенозооспермия) либо слишком мало здоровых, пригодных к оплодотворению сперматозоидов (тератозооспермия).
При диагностике мужского бесплодия используется трансректальный УЗИ аппарат с высокочувствительным датчиком. Длина протоков составляет 45-50 см, диаметр 3-4 мм, но стенки протоков толще ширины просвета, который составляет не более 0,5 мм, поэтому любая незначительная патология полностью его перекрывает. С помощью датчика врач оценивает состояние протоков по всей длине, визуализирует просвет и диаметр протока, делая снимки участков с аномально утолщёнными стенками или участков, где не виден просвет протока.
Ультразвуковые характеристики здоровых семенных пузырьков следующие:
Мужчины, молодые и сексуально активные, сталкиваются с такой проблемой, как везикулит — воспаление семенных пузырьков. На УЗИ заболевание визуализируется как участки со сниженной эхогенностью, плохо заметными переходами между зонами. Сами пузырьки увеличены до 2,5 см, заметны единичные кальцинаты. При воспалении они васкуляризируются — обогащаются сеткой капилляров, что становится заметно при допплер-режиме. Везикулит обычно — вторичное заболевание, причина которого — ИППП. Хроническая болезнь приводит к бесплодию, т.к. погибают здоровые сперматозоиды.
Дополнительное обследование семенных пузырьков на УЗИ
Ультразвуковая диагностика семенных протоков при установлении причин бесплодия у мужчин требует обязательного подтверждения результатами других анализов.
Помимо УЗИ диагностики весьма информативная спермограмма — анализ качественных характеристик спермы. Она применяется не только в отношении пар, в которых имеется подозрение на бесплодие у мужчины. Спермограмма способна показать наличие в организме ИППП, опухоли и воспаления предстательной железы и семенных пузырьков. Если УЗИ видит изменения в структуре тканей, то спермограмма показывает состояние гормонального фона, качество вырабатываемых сперматозоидов и в целом их способность к оплодотворению.
Спермограмма бывает базовой (исследуется объём эякулята, его цвет, вязкость консистенция, кислотность, количество подвижных сперматозоидов, биохимический состав), MAR-тест (mixed antiglobulin reaction или смешанный антиглобулиновый тест), выявляющий антитела, подавляющие жизнеспособность сперматозоидов, а также спермограмма по Крюгеру (выявляет под микроскопом процент годных к оплодотворению сперматозоидов).
При аденоме простаты бактериологический посев мочи выявит патогенные микроорганизмы, вызывающие воспаление или абсцесс. Если у пациента подозревают раковую опухоль, точный ответ даст анализ на простатоспецифический антиген (ПСА). При разрастании тканей простаты уровень ПСА в сыворотке значительно повышается. При показателе выше 10 нг/мл мужчине назначают тонкоигольную биопсию, которая также проводится под контролем УЗИ.
Если на УЗИ визуализируется отсутствие или патологическое сужение семявыводящих протоков, мужчине назначают генетическое обследование. У мужчин, имеющих двустороннее отсутствие семявыводящих протоков, выявляется мутация гена CFTR. Единственным способом стать отцом для таких пациентов является ИКСИ — забор сперматозоида непосредственно из яичка с последующим оплодотворением яйцеклетки в пробирке. Если признаков мутации нет, но у мужчины патологически низкая концентрация здоровых сперматозоидов, ему назначают кариотипирование — изучение хромосомного набора (кариотипа).
УЗИ органов малого таза у мужчин помогает выявить наиболее распространённые заболевания половой сферы, а также помогает увидеть патологии, мешающие зачатию.