гиперемирована барабанная перепонка что это значит
Гиперемирована барабанная перепонка что это значит
Понижение слуха выражено обычно настолько, что фиксирует на этом внимание больного, Это проявление отита связано главным образом с вышеуказанными гистоморфологическими изменениями, резко ограничивающими функцию звукопроведения (ограничение подвижности барабанной перепонки и цепи слуховых косточек). К этому присоединяются очень часто и симптомы поражения звуковоспринимающего аппарата (Я. С. Темкин и др.).
Нужно учесть также то, что острые отиты часто возникают при инфекционных заболеваниях, которые вызывают кохлеарные невриты. Не остается, видимо, без изменений и функция центрального отдела звукового анализатора. Все эти обстоятельства ведут к тому, что тип понижения слуха при остром среднем отите бывает несколько различным, но в основном превалируют симптомы страдания звукопроводящего аппарата.
Шум в ухе, ощущение заложенности и полноты не так тяжело воспринимаются в первые дни болезни, но становятся очень тягостными, если процесс затягивается. Возможно, что субъективные шумы являются следствием нарушения функции корковых отделов звукового анализатора. Нельзя исключить и возможность возникновения шума на почве самовыслушивания тока крови в воспаленных тканях среднего уха.
Наиболее важное значение имеют объективные симптомы, выявляемые при отоскопии.
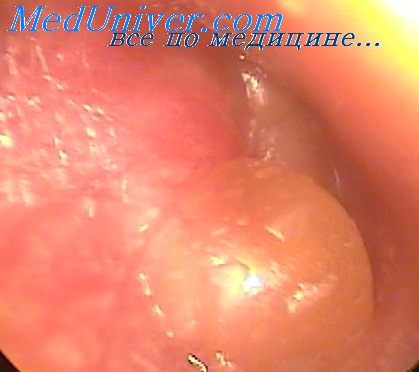
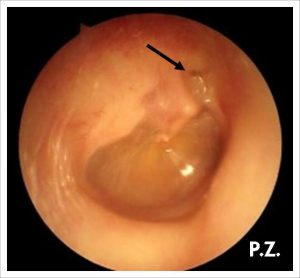
Гиперемия барабанной перепонки в начальном периоде, когда воспаление носит обычно характер катарального или серозного процесса, ограничивается на фоне серо-перламутровой барабанной перепонки инъекцией сосудов по ходу рукоятки молоточка, барабанного кольца (annulus tympanicus) и в шрапнеллевой части. В дальнейшем появляется инъекция радиарно идущих сосудов, что ведет затем к появлению разлитой гиперемии барабанной перепонки; она становится ярко-розовой или красной; исчезает световой рефлекс.
В связи с гиперемией и серозным пропитыванием барабанной перепонки становятся неразличимыми короткий отросток, рукоятка молоточка, складки. В зону гиперемии вовлекается также кожа верхнезадней стенки внутреннего отдела костной части наружного слухового прохода. Однако на любом из этих этапов развития изменений на барабанной перепонке процесс может остановиться и подвергнуться обратному развитию.
Нужно только правильно оценивать видимые изменения барабанной перепонки в их динамике, учитывая всю остальную симптоматику. Часто наружный эпидермальный покров барабанной перепонки отторгается и, накапливаясь в наружном слуховом проходе, закрывает барабанную перепонку и придает ей серовато-белый оттенок. При недостаточно критическом отношении или неправильной оценке указанного факта можно впасть в ошибку в отношении распознавания или правильной оценки состояния уха. Тщательное осторожное промывание уха теплой стерильной водой или каким-либо дезинфицирующим раствором (риванол, фурацилин) дает возможность выявить истинный вид барабанной перепонки и оценить состояние среднего уха.
Побледнение барабанной перепонки может быть вызвано иногда сдавлением сосудов эксудатом или просвечиванием гноя через истонченную ткань ee.
Мирингит
Что провоцирует / Причины Мирингита:
Патогенез (что происходит?) во время Мирингита:
Симптомы Мирингита:
Острое воспаление барабанной перепонки может развиться в результате действия на нее механических, термических или химических раздражителей. Известно также, что при целом ряде инфекционных заболеваний, как грипп, корь и различные септические процессы, может наблюдаться изолированное воспаление барабанной перепонки, без поражения наружного или среднего уха.
В начальной стадии острого мирингита на поверхности барабанной перепонки, главным образом, вокруг короткого отростка, появляются расширенные сосуды. В дальнейшем вся барабанная перепонка представляется гиперемированной, детали ее сглажены. Нередко поражение распространяется и на наружный слуховой проход. Иногда на поверхности барабанной перепонки появляются пузырьки с серозным, кровянистым и даже гнойным содержимым. Если образуется большой одиночный пузырь, то при отоскопическом исследовании он может напоминать выпяченную экссудатом среднего уха барабанную перепонку, что может послужить причиной диагностической ошибки.
Обычно указанные пузырьки вскрываются самостоятельно, и из уха появляются небольшие выделения, вследствие чего получается большое сходство с воспалением среднего уха. В случае инфицирования обнаженной от эпидермиса барабанной перепонки, экссудат приобретает гнойный характер.
Особого внимания заслуживает геморрагический мирингит, развивающийся при заболевании гриппом. Изменение барабанной перепонки обычно наступает через несколько дней от начала общего заболевания и выражается образованием одного или нескольких фликтен, выполненных геморрагическим экссудатом. Нередко наряду с этим имеется образование подобных фликтен и на стенках наружного слухового прохода.
Симптомы острого мирингита большею частью мало характерны. Субъективные жалобы больного сводятся к ощущению тяжести или небольшой боли в ухе. В некоторых случаях, однако, бывает очень острая, сверлящая боль. Лихорадочное состояние, как правило, отсутствует, но при гриппозном мирингите может иметь место значительное повышение температуры. Наряду с этим почти всегда ощущается шум в больном ухе. В некоторых случаях наблюдается выделение экссудата из слухового прохода.
Хронический мирингит встречается значительно чаще острого и вызывается обычно хронической экземой или диффузным воспалением слухового прохода. Не исключается также возможность пере хода острого мирингита в хроническое состояние. Процесс поражает всю барабанную перепонку, но может ограничиться и отдельными участками ее. Перепонка представляется утолщенной, эпидермис ее подвергается мацерации. Отмечается образование гнойного отделяемого с неприятным запахом.
Если освободить барабанную перепонку от покрывающего ее гноя и чешуек слущивающегося эпидермиса, то поверхность ее представляется шероховатой, грязновато-серой и влажной. Нередко на обнаженных от эпидермиса участках барабанной перепонки появляются грануляции. Если грануляционная ткань покрывает всю барабанную перепонку, то при отоскопическом исследовании получается картина хронического гнойного воспаления среднего уха с полным разрушением барабанной перепонки. Одновременно с хроническим воспалением барабанной перепонки нередко имеет место и поражение наружного слухового прохода. По своему течению хронический мирингит представляется продолжительным и упорным заболеванием, которое очень медленно поддается лечению. Симптомы хронического мирингита могут ограничиться сильным, иногда нестерпимым зудом в ухе, ощущением тяжести и не резко выраженным притуплением слуха. Нередко больной обращается к врачу лишь тогда, когда обнаружит выделение из уха зловонного гноя. При одновременном поражении наружного уха симптоматология представляется более сложной.
Диагностика Мирингита:
Диагноз устанавливается на основании анамнеза и физикального обследования. Лабораторные исследования и тесты на чувствительность позволяют выявить возбудителя заболевания.
Диагноз острого мирингита, как уже указывалось выше, иногда представляет значительные трудности. На основании одной отоскопической картины не всегда легко исключить наличие среднего отита. В пользу изолированного поражения барабанной перепонки говорит нормальная проходимость Евстахиевой трубы, что определяется продуванием ее, сохранение или очень незначительное понижение слуха и, наконец, все течение воспалительного процесса.
Диагноз хронического мирингита иногда очень труден, ибо необходимо исключить наличие хронического отита. В пользу мирингита говорит отсутствие перфорационного шума при продувании, сохранение подвижности барабанной перепонки и незначительное понижение слуха.
Лечение Мирингита:
Лечение острого мирингита, прежде всего, сводится к устранению причины заболевания. Местно применяется вливание теплого раствора карболового глицерина (2-3%). В случае образования пузырьков на поверхности перепонки (Myringitis bullosa) рекомендуется вскрытие их парацентезной иглой. При этом необходимо действовать очень осторожно, дабы не поранить барабанную перепонку или не разрезать всю ее толщу. При наличии отделяемого вкладывают в слуховой проход полоску стерильной марли. Выздоровление обычно наступает через несколько дней. При гриппозном мирингите, кроме указанных мероприятий, назначается лечение основного заболевания.
Лечение хронического мирингита заключается в удалении масс мацерированного эпидермиса и вливании в слуховой проход 2-3% раствора резорцина, 1-2% ляписа или борного спирта. Покрывающие барабанную перепонку грануляции прижигаются 5-10% раствором ляписа. Чрезвычайно благоприятный эффект дает вдувание порошка борной кислоты. При обильном выделении целесообразно вводить в слуховой проход полоску стерильной марли. При настойчивом и систематическом лечении во всех случаях хронического мирингита можно добиться полного излечения.
Профилактика Мирингита:
К каким докторам следует обращаться если у Вас Мирингит:
Средний отит
Средний отит – это заболевание, при котором происходит воспаление слизистой оболочки в полости среднего уха. Причиной такого состояния является нарушение проходимости так называемой евстахиевой трубы – тонкого канала, соединяющего полость среднего уха с полостью носа.
Евстахиева труба в норме выполняет дренажную функцию – через неё из среднего уха в полость носа отводится слизь и происходит выравнивание атмосферного давления. Проходимость евстахиевой трубы может быть нарушена при наличии в полости носа любых объемных образований – аденоида, полипов, новообразований, а также при любых воспалительных заболеваниях слизистой носа (острых и хронических).
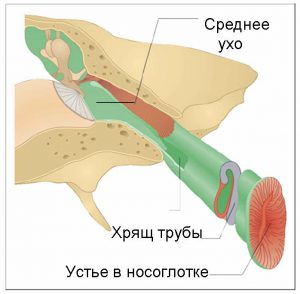
Евстахиева труба — канал, соединяющий барабанную полость с носоглоткой.
Труба, если посмотреть на поперечном разрезе, состоит из двух половин — плотного хрящевого полуканала и мягкого мембранозного. Эти половины находятся большую часть времени в «слипшемся» состоянии, и «разлипаются» только во время глотательного движения.
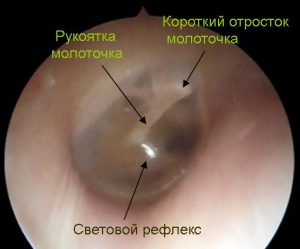
Барабанная перепонка в норме.
Это тонкая полупрозрачная мембрана, которая улавливает звуковые колебания и передает через цепь слуховых косточек к воспринимающим нервным клеткам (рецепторам) во внутреннем ухе. Мембрана прочно соединена со слуховой косточкой молоточком, а точнее с ее отростком, называемой рукоятка молоточка. Цепь слуховых косточек «молоточек-наковальня-стремечко» создает систему рычгов и усиливает звуковые колебания в 2,5 раза.
А вот как выглядят сразу оба устья в носоглотке при сопоставлении эндоскопических изображений.
Зачем все это надо?
Действительно зачем такие сложности? Зачем природе создавать такой сложный механизм, если она не создавала человека изначально ни для полетов в воздухе, ни для погружений под воду. Дело в том, что слизистая оболочка полости уха, как и любая другая, содержит огромное количество кровеносных сосудов. Эти сосуды подходят очень близко к поверхности. По сосудам течет кровь. В крови содержаться красные кровяные тельца эритроциты. В эритроцитах находится специальный белок гемоглобин, который связывает кислород и переносит его по тканям и органам.
Вот в этом и заключается проблема! Получается, что кровеносные сосуды «всасывают» кислород из воздуха, находящегося в барабанной полости. И давление воздуха внутри барабанной полости понижается. Если слуховая труба закрыта и давление не выравнивается, разрежение внутри барабанной полости приводит к тому, что податливая барабанная перепонка втягивается внутрь. Это затрудняет передачу звуков и человек ощущает заложенность уха.
Что может закрыть евстахиеву трубу?
Если блокада слуховой трубы продолжается, отрицательное давление внутри барабанной полости вызывает пропотевание плазмы крови через стенку кровеносных сосудов. Это невоспалительная жидкость или так называемый транссудат. Транссудат в барабанной полости еще больше нарушает движения барабанной перепонки и слуховых косточек, что приводит к еще большему нарушению слуха (до 30% от нормы).
Фрагменты увеличенного аденоида (2 степень) закрывают устье евстахиевой трубы (стрелка).
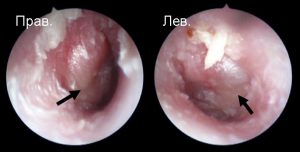
Втянутая барабанная перепонка.
Особенно это видно в верхем отделе (стрелка), где перепонка анатомически более тонкая.
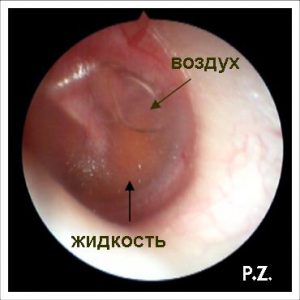
Транссудат за барабанной перепонкой.
Барабанная полость заполнена на 3/4. Отчетливо виден уровень жидкости.
При наличии жидкости в барабанной полости обязательно необходимо проведение эндоскопии носа для установления причины блокады евстахевой трубы. При наличии воспалительного процесса в носоглотки — проводится его лечение и, как правило, это приводит к выздоровлению уха. При наличии увеличенного аденоида, закрывающего усть трубы — рекомендовано его хирургическое удаление. При отсутствии явных воспалительных явлений в носу и объемных процессов в области устья евстахиевой трубы и при сохранении жидкости в барабанной полости — прибегают к шунтированию барабанной перепонки.
Шунтирование — это установка в небольшой разрез барабанной перепонки специальной пластиковой трубочки. По форме она напоминает катушку для ниток. Эта трубочка позволяет жидкости выходить наружу в слуховой проход и пациент не страдает нарушением слуха.
Эндоскопическая картина при остром среднем отите.
Если cкопление слизи за барабанной перепонкой спровоцировано острой респираторной инфекцией, то транссудат может стать питательной средой для развития патогенных микробов и вызвать острое воспаление слизистой оболочки среднего уха — острый средний отит.
Это связано с тем, что вирусные респираторный инфекции подавляют активность местного иммунитета и на любое ОРВИ всегда «накладывается» бактериальное воспаление.
Вспомните как протекает насморк при простуде : сначала стадия прозрачных серозных выделений (вызванных реакцией на вирус), затем, через 5-7 дней — стадия густых слизисто-гнойный выделений (вызванных реакцией на бактериальную инфекцию).
Скопившееся густое отделяемое не может выйти через закрытую евстахиеву трубу. Оно распирает барабанную полость изнутри, отчего появляются мучительные боли в ухе, часто пульсирующие, поднимается температура тела. Барабанная перепонка гиперемированная (покрасневшая), нередко выбухает наружу.
Если скопление транссудата в барабанной полости вызвано хронической блокадой евстахиевой трубы (аденоид, новообразования), оно может продолжаться без изменений достаточно долго и называется секреторный отит (он же тубоотит, он же евстахеит).
ПРИМЕЧАНИЕ: Ни одно из трех названий по сути неправильное, так как здесь нет никакого воспаления, на которое указывает суффикс «-ит». Но раз уж так сложилось исторически, будем называть «секреторный отит».
Но раз уж так сложилось исторически, будем называть «секреторный отит». Единственным симптомом секреторного отита будет снижение слуха. И никаких болевых ощущений. Иногда больной ощущает звук «переливающейся жидкости» в голове. Родители больных детей обращают внимание на то, что ребенок часто переспрашивает, просит сделать громче звук телевизора или радио. Однако если такой ребенок заболеет ОРВИ, очень велика вероятность развития острого среднего отита по первому сценарию.
ДИАГНОСТИКА:
При консультировании пациентов с нарушениями слуха обязательно проводится эндоскопическое исследование уха и носа. Кроме того, они направляются на аппаратное исследования органа слуха – аудиометрию и импедансометрию.
Аудиометрия — это исследование, которое показывает насколько снижен слух на определенных частотах. Метод мало применим для детей младше 8-10 лет. Пациент здесь должен сам подавать сигнал исследователю, когда начинает слышать звук в наушниках. А маленький ребенок может отвлекаться или просто не понять, чего от него хотят.
Импедансометрия — измерение податливости барабанной перепонки. Метод абсолютно объективный и не зависит от реакции ребенка. Он позволяет узнать определенно точно — есть жидкость за барабанной перепонкой или нет.
ЛЕЧЕНИЕ:
В лечении всех заболеваний среднего уха врач должен решить 3 задачи:
*** Использование материалов сайта только с разрешения автора и ссылкой на первоисточник.
Как нас найти
Консультативный прием и операции врача-отоларинголога Запорожченко Павла Александровича проводятся в медицинском центре «Grand Marine».
Медицинский центр «Grand Marine» находится по адресу Одесса, ж/м «Совиньон», пер. Южносанаторный, 5 (конечная остановка 220 маршрутки).
Запись на консультацию с понедельника по субботу,
с 8.00 до 19.00, по телефонам:
+38 (096) 757-90-99.
ОСТРЫЙ СРЕДНИЙ ОТИТ
Какой патогенетический фактор является ведущим в развитии среднего отита? Какие стадии острого отита выделяют? Существует ли препарат выбора в лечении острого отита? Что можно считать критерием выздоровления при остром отите? Воспалительные заб
Какой патогенетический фактор является ведущим в развитии среднего отита?
Какие стадии острого отита выделяют?
Существует ли препарат выбора в лечении острого отита?
Что можно считать критерием выздоровления при остром отите?
Воспалительные заболевания среднего уха встречаются во всех возрастных группах. Среди общего числа больных с различными заболеваниями ЛОР-органов острый средний отит диагностируется в 20—30% случаев. Особенно часто это заболевание развивается у детей, причем пик заболеваемости приходится на 6—18 месяцев; до трехлетнего возраста 90% детей хотя бы однажды переносят острое воспаление среднего уха [1]. Своевременная диагностика и адекватное лечение отита нередко осуществляются при участии врача общего профиля, поэтому знание особенностей диагностики и лечения этих заболеваний чрезвычайно важны для предупреждения возможных неблагоприятных последствий отита.
По характеру воспаления различают катаральный, серозный и гнойный средний отиты. Возможно также фибринозное, геморрагическое воспаление и смешанные его формы [4].
Чаще других видов воспаления среднего уха наблюдается катаральный средний отит, называемый также евстахиитом, тубоотитом, сальпингоотитом и т. д. и развивающийся вследствие дисфункции слуховой трубы. Причиной катарального среднего отита является выраженное в той или иной степени расстройство функций слуховой трубы, приводящее к нарушению вентиляции барабанной полости. Это возможно при острых респираторных, острых инфекционных заболеваниях, а также при гриппе. Распространение инфекции из верхних дыхательных путей на слизистую оболочку слуховой трубы может привести к нарушению ее проходимости, прежде всего в области глоточного устья. Причиной тубоотита могут быть также резкие перепады атмосферного давления при подъеме и спуске самолета (аэроотит), при погружении и всплытии водолазов и подводников (мареотит).
Нарушение вентиляции барабанной полости приводит к тому, что содержащийся в ней воздух всасывается слизистой оболочкой, а пополнение его затруднено в связи с нарушением проходимости слуховой трубы. В результате давление в барабанной полости снижается.
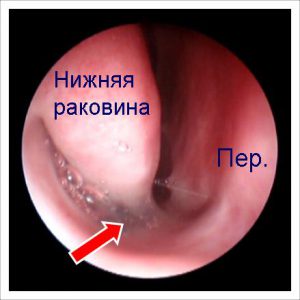
Основные жалобы при тубоотите — на заложенность уха, понижение слуха, иногда шум в ухе, аутофонию (резонирование собственного голоса в больном ухе). Боль в ухе обычно отсутствует или выражена незначительно, общее состояние остается удовлетворительным. Для постановки диагноза очень важны данные отоскопии. При этом отмечается втянутость барабанной перепонки, сопровождающаяся следующими характерными признаками: кажущееся укорочение рукоятки молоточка, резкое выступание в сторону слухового прохода короткого отростка; исчезновение или деформация светового конуса. Иногда определяется радиальная инъекция сосудов барабанной перепонки вдоль рукоятки молоточка или циркулярная — в области annulus tympanicus.
Слух при остром тубоотите снижен незначительно, по типу нарушения звукопроведения преимущественно на низких частотах. Иногда больные отмечают улучшение слуха после зевания или проглатывания слюны, сопровождающихся открыванием просвета слуховой трубы.
Острые воспалительные процессы верхних дыхательных путей являются причинами развития временных нарушений функций слуховой трубы. Более стойкими эти нарушения бывают при аденоидных вегетациях, различных хронических заболеваниях полости носа и околоносовых пазух (хронический гнойный или полипозный риносинусит, особенно при хоанальных полипах, искривление перегородки носа, гипертрофия задних концов нижних носовых раковин и др.), при опухоли носоглотки.
На фоне дисфункции слуховой трубы может развиться экссудативный средний отит, характеризующийся наличием в барабанной полости серозно-слизистого выпота. Сегодня приняты различные обозначения заболевания: «секреторный отит», «серозный средний отит», «мукозный» и т. д. Ведущим патогенетическим фактором экссудативного среднего отита также является стойкое нарушение вентиляционной и дренажной функций слуховой трубы. Само название этой формы отита указывает на усиленную секрецию слизи и затяжное течение заболевания. Характерные его признаки — это появление в барабанной полости густого вязкого секрета, медленно нарастающая тугоухость и отсутствие перфорации барабанной перепонки. В развитии заболевания, наряду со стойкой тубарной дисфункцией, важную роль играет также изменение иммунобиологических свойств организма, снижение общей и местной резистентности.
На фоне разрежения в невентилируемой барабанной полости происходит транссудация, миграция небольшого количества нейтрофильных лейкоцитов и лимфоцитов; в барабанную полость пропотевает транссудат.
В этот период больной отмечает заложенность уха, иногда наблюдаются легкая аутофония, снижение слуха. При отоскопии барабанная перепонка втянута, серого цвета, с инъецированными сосудами по ходу рукоятки молоточка, иногда просматриваются пузырьки воздуха в барабанной полости.
Появление жидкости в барабанной полости субъективно проявляется ощущением полноты и давления в ухе, иногда шумом в ухе и более выраженной кондуктивной тугоухостью. Нередко бывает ощущение переливания жидкости (плеск) при изменении положения головы, сопровождающееся улучшением слуха. Объяснить это можно тем, что при наклонах головы жидкость в барабанной полости перемещается, при этом освобождаются ниши окон лабиринта, что ведет к улучшению слуха. При отоскопии в этот период через барабанную перепонку нередко просматривается жидкость, уровень которой определен в виде дугообразной линии, которая перемещается при перемене положения головы.
Восстановление вентиляции барабанной полости может привести к выздоровлению. Однако при продолжающемся нарушении тубарной функции секреторный отит принимает хроническое течение, переходя в фиброзирующий средний отит, характеризующийся возникновением рубцового процесса в барабанной полости, — развивается так называемый адгезивный средний отит, приводящий к выраженной стойкой тугоухости.
Диагностика экссудативного среднего отита сложна и не всегда бывает своевременной. Это связано с малосимптомным течением заболевания, не вызывающего сколько-нибудь выраженных болевых ощущений и не приводящего к нарушению общего состояния больного. К умеренному снижению слуха на одно ухо, постепенно нарастающему, больной привыкает и перестает обращать на него внимание, особенно в том случае, если второе ухо слышит нормально. Врач должен учитывать, что малосимптомное течение экссудативного среднего отита в настоящее время встречается все чаще. Большое значение в диагностике имеет отоскопия, лучше с увеличением. Для уточнения диагноза выполняется исследование функции слуховой трубы с помощью общедоступных проб; проводится также импедансометрия, при этом выявляется уплощенная кривая. Слух исследуется с помощью камертонов и аудиометрии.
Острый гнойный средний отит представляет собой острое воспаление слизистой оболочки барабанной полости, при этом в той или иной мере в процесс вовлекаются все отделы среднего уха.
Это широко распространенное заболевание среднего уха, которое может протекать либо легко, либо, бурно развиваясь, вызывать тяжелую общую воспалительную реакцию организма. Однако и в том, и в другом случае оно нередко оставляет после себя спаечный процесс, сопровождающийся трудно излечимой тугоухостью, или переходит в хроническую, часто прогрессирующую форму, что также ведет к тугоухости и нередко к тяжелым осложнениям. Отличительной особенностью этого заболевания в настоящее время является менее острое начало и вялое течение, а в детском возрасте — склонность к рецидивированию.
Причиной заболевания является попадание инфекции в барабанную полость при пониженной местной и общей резистентности. Чаще всего (до 80%) возбудителями острого гнойного среднего отита у взрослых и детей становятся S. pneumoniae и H. influenzae, несколько реже — M. catarrhalis, S. pyogenes, S. aureus или ассоциации микроорганизмов. Вирусные отиты наблюдаются преимущественно при эпидемиях вирусных заболеваний.
Наиболее распространенный путь проникновения инфекции — тубогенный — через слуховую трубу. При различных общих инфекционных заболеваниях, местных воспалительных процессах в области верхних дыхательных путей защитная функция эпителия слуховой трубы нарушается, и микрофлора проникает в барабанную полость. Реже инфекция попадает в среднее ухо через поврежденную барабанную перепонку при ее травме или через рану сосцевидного отростка. В этом случае говорят о травматическом среднем отите. Сравнительно редко диагностируется третий путь проникновения инфекции в среднее ухо — гематогенный; он возможен при таких инфекционных заболеваниях, как грипп, скарлатина, корь, тиф, туберкулез.
Воспалительная реакция при остром гнойном среднем отите с самого начала затрагивает не только слизистую оболочку среднего уха, но и тесно прилежащую к ней надкостницу. Среднее ухо заполняется воспалительным экссудатом, который вначале может быть серозным, а затем приобретает гнойный характер. Слизистая оболочка становится резко утолщенной, на поверхности ее возникают эрозии, изъязвления. В разгар воспаления барабанная полость оказывается заполненной экссудатом, грануляциями и утолщенной слизистой оболочкой. При нарушенной дренажной функции слуховой трубы это приводит к выбуханию наружу барабанной перепонки; в результате сильного давления гнойного экссудата и расстройства кровообращения часто наступает расплавление какого-то участка и прободение барабанной перепонки с последующей отореей.
По мере стихания воспалительных изменений, количество отделяемого уменьшается, и гноетечение полностью прекращается. После прекращения выделений из уха перфорация барабанной перепонки может зарубцеваться, но заложенность уха еще некоторое время сохраняется. Критерием выздоровления являются нормализация отоскопической картины и полное восстановление слуха.
По течению острый гнойный средний отит может быть легким и быстро разрешающимся, вялым и затяжным, острым и бурным; как правило, он заканчивается полным выздоровлением, если этого не происходит, он может стать причиной хронического среднего отита. В ряде случаев острый гнойный средний отит осложняется мастоидитом или даже развитием внутричерепных осложнений либо сепсиса, хотя последние состояния чаще возникают уже при хроническом гнойном воспалении среднего уха.
Клиническая картина типичного острого гнойного среднего отита характеризуется стадийностью течения. Местные и общие симптомы заболевания выражены по-разному, в зависимости от стадии и тяжести процесса. Принято выделять доперфоративную, перфоративную и репаративную стадии острого гнойного среднего отита. Процесс не всегда проходит все три стадии. Благодаря мобилизации естественных защитных сил организма, а также при проведении интенсивной терапии заболевание может уже на первой стадии приобрести абортивное течение.
Начальная, доперфоративная, стадия заболевания характеризуется выраженными местными и общими симптомами. Ведущая жалоба — боль в ухе, нередко очень резкая, отдающая в висок, темя. Неуклонно нарастая, она иногда становится мучительной, нестерпимой. Боль возникает в результате воспалительной инфильтрации слизистой оболочки барабанной полости и скопления в ней экссудата; при этом происходит раздражение рецепторных окончаний ветвей тройничного и языкоглоточного нервов. Иногда наблюдается болезненность при пальпации и перкуссии сосцевидного отростка, что обусловлено воспалением его слизистой оболочки. Одновременно возникают заложенность, шум в ухе, выявляется снижение слуха по кондуктивному типу с небольшим ухудшением костного проведения звука. При гриппозном, а также коревом и скарлатинозном отите в процесс иногда вовлекается внутреннее ухо, что проявляется более значительным нарушением звуковосприятия. В этот период нередко нарушается общее состояние больного — появляются признаки интоксикации, температура тела повышается до 38-39°С, в периферической крови выявляются характерные для воспалительного процесса изменения.
При отоскопии сначала видна инъекция сосудов по ходу рукоятки молоточка и радиальных сосудов перепонки, сопровождающаяся укорочением светового конуса. Затем гиперемия барабанной перепонки нарастает, становится разлитой, исчезают ее опознавательные пункты, перепонка выпячивается, становится инфильтрированной, иногда покрывается беловатым налетом. Длительность начальной стадии острого среднего отита составляет от нескольких часов до двух-трех суток.
Перфоративная стадия характеризуется прободением барабанной перепонки и появлением гноетечения. При этом боль в ухе быстро стихает, самочувствие больного улучшается, температура тела снижается. Выделения из уха сначала обильные, слизисто-гнойные, иногда с примесью крови. При отоскопии может наблюдаться так называемый «пульсирующий рефлекс», когда гной поступает через перфорацию порциями, синхронно пульсу.
Постепенно количество выделений уменьшается, они становятся густыми и приобретают гнойный характер. Гноетечение, как правило, продолжается пять—семь дней. Перфорация при остром среднем отите обычно небольшая, более обширные перфорации бывают при скарлатинозном, коревом, туберкулезном поражении.
Репаративная стадия характеризуется не только прекращением гноетечения и в большинстве случаев спонтанным рубцеванием перфорации, но и постепенным восстановлением слуха. Наряду с прекращением выделений исчезают гиперемия и инфильтрация барабанной перепонки, появляется ее блеск, становятся различимы опознавательные контуры. Небольшие перфорации (до 1 мм) закрываются довольно быстро, не оставляя никаких следов. При большой перфорации средний фиброзный слой в месте дефекта обычно не регенерирует, в данном случае, если перфорация все же закрывается, этот участок выглядит атрофичным, иногда здесь бывают отложения известковых солей. Фиброзные спаечные изменения после перенесенного среднего отита нередко остаются и в самой барабанной полости, ограничивая подвижность слуховых косточек.
Типичное течение острого гнойного среднего отита может быть нарушено в любой из стадий процесса. В некоторых случаях заболевание сразу принимает вялый, затяжной характер, сопровождаясь слабо выраженными общими симптомами. Перфорации барабанной перепонки не наступает, а в барабанной полости скапливается вязкий, густой секрет, который трудно эвакуировать. Вслед за этим часто развивается слипчивый (адгезивный) процесс в барабанной полости. Иногда, напротив, уже с самого начала течение заболевания может быть исключительно тяжелым, с высокой температурой, сильной головной болью, рвотой, головокружением и резким ухудшением общего состояния. В ряде случаев инфекция еще до прободения может молниеносно распространиться из среднего уха в полость черепа и привести к тяжелым внутричерепным осложнениям.
Если, несмотря на перфорацию барабанной перепонки, температура не снижается и состояние больного не улучшается, это обычно связано с переходом воспаления на сосцевидный отросток, т. е. с развитием мастоидита. Не прекращающееся на протяжении длительного времени (три-четыре недели) гноетечение, когда после очистки уха гной вновь заполняет слуховой проход, указывает на эмпиему сосцевидного отростка, при которой, как правило, наступает расплавление его костных перемычек.
При обычном течении отита изменения в периферической крови проявляются умеренным лейкоцитозом без выраженного сдвига формулы влево, нерезким увеличением СОЭ. При тяжело протекающем заболевании наблюдается выраженный лейкоцитоз, иногда до 20,0•109/л и выше, с заметным сдвигом влево.
Лечение острого среднего отита проводится дифференцированно, в зависимости от конкретной нозологической формы, выраженности клинических симптомов и особенностей соматического статуса больного. Во всех случаях эффективность лечения тем выше, чем раньше оно начато.
Учитывая важную роль тубарной дисфункции в патогенезе различных форм острого среднего отита, в первую очередь проводятся мероприятия, направленные на восстановление аэрации барабанной полости через просвет слуховой трубы. С целью уменьшения отечности слизистой оболочки в области ее глоточного устья больному назначают сосудосуживающие капли в нос: нафтизин, санорин, тизин, називин, комбинированный препарат — полидекса с фенилэфрином, ксилометазолин [3] и др. Иногда уменьшению отечности слизистой оболочки способствуют антигистаминные препараты (димедрол, супрастин, тавегил, кларитин, телфаст и др.). Чтобы предупредить попадание инфицированной слизи из носоглотки через слуховую трубу в барабанную полость, больного следует предостеречь от чересчур энергичного сморкания. Нос следует очищать по одной ноздре, при этом не слишком напрягаясь. С этой же целью при наличии воспалительных изменений в носоглотке не рекомендуется производить продувание слуховых труб по Политцеру; предпочтение отдается катетеризации слуховой трубы, выполняемой после тщательной анемизации ее глоточного устья. Через катетер в просвет слуховой трубы можно ввести несколько капель 0,1% раствора адреналина или дексаметазона. При остром евстахиите в комплекс лечебных мероприятий включаются различные физиотерапевтические процедуры: УФО, УВЧ на нос, лазеротерапия на область устья слуховой трубы, пневмомассаж барабанной перепонки.
При адекватном лечении евстахиит проходит обычно за несколько дней. Эффективность лечения этого заболевания зависит от своевременного устранения патологии полости носа, околоносовых пазух и носоглотки, которые провоцируют возникновение и дальнейшее течение тубоотита.
Лечение экссудативного среднего отита должно быть комплексным. В первую очередь также следует стремиться к восстановлению функции слуховой трубы указанными выше методами. Для улучшения тубарной функции проводят продувание ушей по Политцеру или через ушной катетер, с одновременным массажем барабанной перепонки с помощью воронки Зигле. Через катетер в просвет слуховой трубы вводят дексаметазон, антибиотики, химотрипсин. Достаточно эффективно введение протеолитических ферментов и лидазы посредством эндаурального электрофореза. В нос в виде капель применяют сосудосуживающие препараты, однако длительное использование их нежелательно, так как содержащиеся в них вещества снижают мукоцилиарную активность мерцательного эпителия полости носа и слуховой трубы.
Назначение антигистаминных препаратов рекомендуется лишь в тех случаях, когда серозный средний отит развивается на фоне аллергии. Показаны также общеукрепляющие средства, витамины. В комплекс лечебных мероприятий в последнее время все чаще включают противовоспалительный препарат фенспирид (эреспал) [2], а также иммунокорректоры (например, полиоксидоний по 0,006 г внутримышечно через день — всего шесть–десять инъекций; деринат внутримышечно по 5,0 мл через день — пять инъекций).
В тех случаях, когда функция слуховой трубы не восстанавливается, экссудат не рассасывается и слух не улучшается, используют хирургические методы для эвакуации секрета из барабанной полости. Наиболее широко применяется шунтирование барабанной полости.
При остром гнойном среднем отите лечение комплексное, и назначается оно в зависимости от стадии заболевания. Рекомендуется амбулаторный режим, а при выраженном повышении температуры, общем недомогании — постельный. Если имеется подозрение на начинающееся осложнение, больной должен быть экстренно госпитализирован.
Проводятся рассмотренные выше мероприятия с целью восстановления или улучшения вентиляционной и дренажной функций слуховой трубы.
Важное место в лечении острого гнойного среднего отита занимает катетеризация слуховой трубы. Продувание слуховой трубы при остром среднем отите с помощью катетера выполняется с целью дренирования среднего уха, устранения всегда возникающего при этом заболевании разрежения в барабанной полости, а также введения в нее лекарственных препаратов. Через ушной катетер вводится раствор амоксициллина клавуланата и дексаметазона в соотношении 3:1 с добавлением одной-двух капель 0,1% раствора адреналина. Катетеризация способствует нормализации функции слуховой трубы и устраняет воспаления. Катетеризация проводится с самого начала заболевания, что нередко позволяет добиться абортивного течения процесса; на II-III стадиях острого воспаления среднего уха продувание с помощью катетера также дает хороший терапевтический эффект.
Основу медикаментозного лечения острого гнойного среднего отита составляет антибиотикотерапия.
Назначение антибиотиков, безусловно, показано уже в доперфоративной стадии. Препаратом выбора при лечении неосложненных форм отита у взрослых является амоксициллин внутрь по 0,25–0,5 г три раза в сутки в течение 10 дней. При отсутствии эффекта после трех дней терапии амоксициллином следует поменять препарат на аугментин (по 0,375 или 0,625 г внутрь два-три раза в сутки) или цефуроксим аксетил (внутрь по 0,25 или 0,5 г два раза в сутки) [5]. При непереносимости b-лактамных антибиотиков назначают современные макролиды (рулид по 0,15 внутрь два раза в день; спирамицин по 1,5 млн МЕ внутрь два раза в день). При осложненных формах отита назначаются препараты фторхинолонового ряда III-IV поколений: спарфло внутрь 400 мг в первые сутки, затем по 200 мг в день; авелокс по 400 мг внутрь один раз в сутки, длительность лечения зависит от тяжести заболевания.
Даже при резком улучшении общего состояния больного и смягчении местных симптомов не следует раньше времени прекращать курс антибиотикотерапии, его продолжительность должна составлять не менее 8—10 дней. Преждевременная отмена препаратов может привести к рецидиву заболевания и образованию спаек в барабанной полости, что, в свою очередь, чревато возникновением стойкой тугоухости [6].
С целью обезболивания в начальной (доперфоративной) стадии заболевания назначают парацетамол по 1 г четыре раза в сутки. Хороший аналгезирующий эффект в этой стадии дает эндауральный микрокомпресс по Цытовичу со спирт-глицериновой смесью (равные части 3% спиртового раствора борной кислоты и глицерина). Марлевая или ватная турунда, смоченная этой смесью, вводится в наружный слуховой проход до соприкосновения с барабанной перепонкой, отверстие наружного слухового прохода обтурируется ватой, смоченной вазелином или жирным кремом. Такой компресс может быть оставлен в ухе на 4–6 ч. Выраженным аналгезирующим, противовоспалительным и антиэкссудативным действием обладают ушные капли отипакс, в состав которых входят лидокаина гидрохлорид, феназон, тиосульфат натрия, этиловый спирт и глицерин.
Местно применяют также согревающий полуспиртовой компресс на ухо, ускоряющий разрешение воспалительного процесса. Однако когда после наложения компресса больной отмечает усиление боли в ухе, компресс следует незамедлительно снять, чтобы не спровоцировать развитие осложнений.
Если, несмотря на проводимое лечение, состояние больного не улучшается, его по-прежнему беспокоит сильная боль в ухе, сохраняется высокая температура, при надавливании на сосцевидный отросток определяется болезненность, а при отоскопии наблюдается выпячивание барабанной перепонки, то проводится парацентез — разрез барабанной перепонки. Парацентез должен быть выполнен по экстренным показаниям при появлении признаков раздражения внутреннего уха или мозговых оболочек (головокружение, рвота, сильная головная боль и т. д.).
При наличии перфорации барабанной перепонки основное внимание уделяется обеспечению свободного оттока гноя. Турунды следует часто менять, очищая при этом слуховой проход от гноя. При сгущении гноя он может быть удален вливанием 3% раствора перекиси водорода, которая при соединении с гноем образует пену. Из глубины слухового прохода пену с гноем удаляют при помощи зонда с накрученной на него ватой. Больного следует проинструктировать, как самостоятельно два-три раза в день удалять гнойный секрет из глубины наружного слухового прохода.
Лекарственные препараты в среднее ухо можно вводить с помощью транстимпанального нагнетания. Указанную выше смесь антибиотика и дексаметазона (а в последующем и ферменты, препятствующие формированию рубцов в барабанной полости — трипсин, химопсин, лидаза и т. п.) вливают в наружный слуховой проход в количестве 1 мл и нагнетают мягким вдавливанием козелка в наружное отверстие слухового прохода. При этом лекарственное вещество проходит через барабанную полость, слуховую трубу и может попасть в полость носа и рта. Катетеризация и транстимпанальное нагнетание лекарственных веществ представляют собой эффективные методы лечения.
При густом гнойном отделяемом внутрь назначают муколитики (флуимуцил, АЦЦ, флуифорт, синупрет), эреспал — противовоспалительный препарат, уменьшающий гиперсекрецию и отек слизистой оболочки и стимулирующий функцию мерцательного эпителия слуховой трубы. В домашних условиях физиотерапевтические процедуры (УФО, УВЧ- или СВЧ-терапия, лазеротерапия) и согревающие компрессы на ухо также способствуют быстрейшему выздоровлению.
После удаления гнойного секрета в ухо вливают прописанный врачом лекарственный раствор, подогретый до 37°С. Это могут быть 0,5-1% раствор диоксидина, ушные капли ципромед, в состав которых входит антибактериальный препарат ципрофлоксацин с широким спектром антибактериального действия; капли отофа, содержащие активное вещество рифамицин и др. Спиртовые капли во второй стадии отита назначать не рекомендуется, так как спирт нередко вызывает раздражение слизистой оболочки барабанной полости и выраженный болевой синдром.
Гноетечение обычно прекращается через несколько дней, что знаменует переход заболевания в завершающую репаративную стадию. Перфорация барабанной перепонки чаще всего закрывается, образуя малозаметный рубец. В этот период важно добиться по возможности полного восстановления слуха. Антибиотикотерапия отменяется, прекращают туалет уха, тепловые процедуры также завершаются. Основное внимание после исчезновения перфорации следует обращать на восстановление вентиляционной функции слуховой трубы и повышение резистентности организма. Проводят продувание слуховой трубы по Политцеру или через катетер, при этом возможно введение в барабанную полость ферментных препаратов, препятствующих формированию спаек. С этой же целью выполняется пневмомассаж барабанной перепонки с помощью пневматической воронки Зигле, эндауральный ионофорез с лидазой. Рекомендуется продолжить проведение витаминотерапии, назначаются биостимуляторы — апилак, актовегин, цыгапан и др.
Чтобы убедиться в восстановлении слуховой функции, проводят контрольную аудиометрию. При типичном благоприятном течении наступает выздоровление с ликвидацией воспалительного процесса и полным восстановлением слуха.
Литература.
Л. А. Лучихин, доктор медицинских наук, профессор
РГМУ, Москва