гиперваскулярное образование что это значит
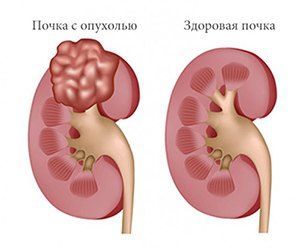
Опухоль почки
В 21 веке заболеваемость онкологическими заболеваниями возросла. Так, рак почки в среднем диагностируют у одного человека из 5 000. Учет заболеваемости показывает, что, начиная с 90-х лет прошлого века, частота онкологии возросла в 1,7 раза для мужчин и в 2 раза для женщин.
Стоит отметить, что причиной столь неутешительной статистики является не столько реальное увеличение числа заболевших, сколько развитие медицинских технологий и ранняя диагностика. Несмотря на успехи в медицине, смертность от злокачественных опухолей почки остается довольно высокой. Более половины случаев рака выявляют случайно, при УЗИ, КТ и МРТ, назначенных для исследования в связи с другой жалобой пациента.
Опухоль почки, выявленная на ранней стадии, не представляет угрозы для жизни пациента и хорошо поддается лечению. Современный диагностический потенциал позволяет выявлять опухоли размером от 5 мм.
Разновидности опухолей
Все опухоли делятся на злокачественные и доброкачественные. В зависимости от локализации различают: опухоль паренхимы почек, опухоль лоханки и мочеточника. Среди доброкачественных новообразований чаще всего встречаются папиллома, ангиома, ангиолипома.
Рак почки (злокачественная опухоль почки) — в зависимости от распространенности процесса делится на несколько разновидностей:
В зависимости от особенностей конкретной клинической ситуации назначают лечение. При любом виде опухоли почек пациенту достаточно вовремя записаться на диагностику и следовать рекомендациям врача. На ранних этапах даже при наличии онкологии прогноз преимущественно положительный.
Причины опухолей почки
Ученые до сих пор затрудняются назвать все причины, которые могут привести к развитию опухолевого процесса. Известно о некоторых факторах риска:
Сочетание сразу нескольких факторов риска увеличивает вероятность развития опухоли в разы.
Симптомы опухоли почки
Все симптомы опухоли (как доброкачественной, так и злокачественной) делят на две большие группы: почечные и внепочечные. Признаки рака почек проявляются не сразу, долгое время симптомы могут отсутствовать. Обычно запущенная онкология проявляется более явно, чем доброкачественное новообразование.
Большинство из перечисленных симптомов являются неспецифичными, характерными и для других заболеваний. Поэтому за постановкой диагноза при появлении любого из описанных признаков стоит обращаться к врачу.
Диагностика опухоли почек
Полноценная диагностика включает в себя целый комплекс обследований, которые назначаются в зависимости от клинической картины и жалоб больного. В любом случае обследование начинают с назначения клинических анализов крови и мочи. Если обнаруживаются показатели, характерные для опухоли почки, то назначают инструментальные обследования.
Для получения достоверной информации о наличии или отсутствии новообразования и о состоянии почки используют:
Индивидуальный план обследования назначает лечащий врач-уролог.
В большинстве своем доброкачественные опухоли (ДОП)- клинически малосимптомные или бессимптомные новообразования печени, исходящие либо из эпителиальной ткани (гепатоцеллюлярная аденома и др.), либо из стромальных и сосудистых элементов.
Распространение заболевания.
Классификация доброкачественных опухолей печени
Диагностика доброкачественных образований печени
Эти признаки надежны только в случаях отсутствия хронических или острых диффузных заболеваний печени, которые сами по себе могут вызывать изменения вышеприведенных тестов. Существенную помощь оказывает использование УЗИ и КТ (или ЯМР) с болюсным контрастированием, обладающие высокой разрешающей способностью.
Киста печени
Дифференциальная диагностика ДОП обычно начинается с исключения кист. Чаще встречаются непаразитарные кисты. Учитывается возможность поликистозной болезни, а также солитарных и множественных истинных и ложных кист печени.
Дифференциальная диагностика простых кист проводится также с паразитарными кистами печени (эхинококкоз). В пользу последних говорят положительные реакции с эхинококковым антигеном и Кацони, а также обнаружение в зоне опухолевидного образования обызвествлений, хотя и геменгиомы изредка могут обызвествлятся.
Для бесплатной письменной консультации, с целью определения вида кисты печени, ее локализации к основным структурам органа и показаний к операции, а также выбора правильной тактики хирургического лечения необходимо прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать 
Киста печени лечение
Часть непаразитарных кист печени лечению также подлежит оперативному, в связи с реальной возможностью их разрыва, инфицирования и кровоизлияния в просвет кисты. Кроме того, быстро растущие крупные кисты приводят к нарушению функций печени вследствие атрофии и замещения печеночной паренхимы кистозным образованием. Среди операций наиболее часто используют резекцию печени, перицистэктомию и вылущивание кисты.
Посмотреть видео операций при кистах печени в исполнении профессора Вы можете на сайте «Видео операций лучших хирургов мира».
Гепатоцеллюлярная аденома
Клинически это малосимптомная доброкачественная опухоль печени, имеющая признаки аденомы, развивающейся из гепатоцитов, нередко отграничена капсулой. Чаще поражает женщин, обычно в связи с длительным приемом эстрогенпрогестативных противозачаточных средств. Реже возникает при длительном приеме анаболических стероидов. Аденома развивается достаточно редко: у 3-4 человек на 100 000 длительно пользующихся контрацептивами.
Как правило (90%), она бывает одиночной. Обнаруживается чаще в правой доле, субкапсулярно. Если располагается в передненижних отделах, то пальпируется в виде гладкого неплотного образования. Более «агрессивным» течением отличаются аденомы, развившиеся на фоне приема анаболических стероидов. Изредка наблюдаются осложнения в виде интраперитонеальных кровотечений. Очень редко аденома перерождается в злокачественную опухоль.
Очаговая (фокальная) узелковая гиперплазия
Узелковая регенераторная гиперплазия
Эта опухоль напоминает очаговую узелковую гиперплазию печени, а иногда и сочетается с ней. В отличие от последней существенно меньше представлены элементы соединительной ткани. Может рассматриваться как предстадия гепатоцеллюлярной карциномы. Иногда при росте клеточных элементов этой опухоли происходит сдавление крупных желчных протоков или крупных ветвей воротной вены. Как правило, выявляется не в цирротически измененной печени. Иногда развивается на фоне злокачественных заболеваний внепеченочной локализации (миелопролиферативные процессы, саркомы и др.).
Все эти виды ДОП- малосимптомные заболевания, в большинстве случаев их обнаружение можно отнести к случайным находкам. Печень у большинства таких больных не увеличена.
Радионуклидная сцинтиграфия обычно выявляет очаговый процесс размером 3-5 см. Если опухоль расположена в краевых зонах печени, то могут выявляться образования и меньших размеров.
Близкие к этим данным бывают получены при УЗИ и КТ, а также с помощью селективной ангиографии и ядерно-магнитного резонанса (ЯМР). Поэтому значительная часть опухолей небольших размеров просматривается. Уточнить характер этих трех видов опухолей позволяют лишь морфологические методы. Материал для этих исследований обычно получают при помощи пункционной биопсии иглами Шиба под контролем УЗИ или КТ.
Больные гепатоциллюлярной аденомой, очаговой (фокальной) узелковой гиперплазией и узелковой регенераторной гиперплазией печени в лекарственном лечении не нуждаются. Хирургическое лечение применяется нечасто. Показанием к нему являются либо сдавление желчных путей или кровеносных сосудов, либо появление болей. Операция проводится при развитии любого осложнения и быстром росте опухоли.
Методы вторичной профилактики и система наблюдения сводятся к следующему. Запрещается прием пероральных противозачаточных средств, эстрогенов, анаболических стероидов. Не рекомендуется работа, связанная с производством винилхлорида. Нежелателен прием фенобарбитала и зиксорина. Рекомендуется воздержание от алкоголя.
При впервые обнаруженной опухоли обследования проводятся 3-6-9-12 месяцев и далее 1 раз в год. Кроме обычного осмотра с определением размеров печени по Курлову, выполняются исследования содержания билирубина, активности аминотрансфераз, ЩФ, ГГТФ, альфа-фетопротеина, карциноэмбрионального антигена и антигена СА 19-9. Проводится также УЗИ печени.
Гемангиома
Клинически это малосимптомная доброкачественная опухоль, происходящая из сосудистых, главным образом венозных элементов печени. Относится к наиболее часто встречающемуся виду ДОП.
Она представлена двумя вариантами: кавернома, представляющая собой как бы расширенные кровеносные сосуды, и истинная гемангиома, развивающаяся из сосудистой эмбриональной ткани. Располагается чаще субкапсулярно, в правой доле, нередко обладает ножкой. Часто покрыта фиброзной капсулой, которая может кальцинироваться.
Спонтанные разрывы очень редки, но жизнеопасны. Четкие клинические проявления наблюдаются лишь в 5-10% опухолей. Как правило, в этих случаях диаметр опухоли превышает 5 см.
Во многих случаях обнаружение гемангиомы, как и других ДОП, относится к случайным находкам. При больших размерах и соответствующей локализации иногда появляются симптомы сдавления желчевыводящих путей или, реже, симптомы портальной гипертензии. Иногда больной обращается к врачу в связи с болями в верхней половине живота.
Важную информацию дают инструментальные исследования. Радионуклидная сцинтиграфия печени выполняется, как обычно, при подозрении на объемный процесс в печени в двух проекциях. Благодаря этому методу, как правило, можно обнаружить опухоль диаметром 4-5 см. При гемангиомах диаметром 4-5 см и более опухоль выявляется у 70-80% обследованных. УЗИ при наличии гемангиомы позволяет выявить гиперэхогенное, хорошо очерченное образование. Подобную же информацию представляет ЯМР. Нередко, особенно в менее массивной левой доле, отчетливо видна сосудистая ножка. Гемангиомы диаметром 3-5 см и более выявляются при УЗИ у 70-80% обследованных. Иногда отмечаются в гемангиомах участки обызвествления.
КТ позволяет получить данные, близкие к результатам УЗИ, хотя нередко приносит и существенную дополнительную диагностическую информацию. Эта дополнительная информация в первую очередь касается состояния окружающих тканей и органов. Целиакография при распознавании гемангиом позволяет получить наиболее точные данные. Обычно хорошо видны гиперваскуляризованные участки с четкими границами, позволяющие обнаружить гемангиому диаметром 2-3 см и более у 80-85% обследованных.
Непрямая радионуклидная ангиография, выполняемая с помощью гамма-камеры, приносит близкие, но менее точные по сравнению с целиакографией, результаты. Существенную информацию приносит нередко ЯМР.
Лечение гемангиом печени. При гемангиомах небольших размеров без тенденции к росту в медикаментозном и хирургическом лечении пациенты, как правило, не нуждаются. При крупных опухолях, сдавливающих желчные ходы или сосуды, появляются показания к резекции соответствующих сегментов печени. Чаще это правило касается гемангиом диаметром более 5 см.
Лимфангиомы печени встречаются крайне редко, по клинической картине они трудноотличимы от гемангиом. Подозрение на лимфангиому возникает лишь при наличии внепеченочного расположения опухоли в средостении и на шее.
Крайне редко встречаются фибромы, миксомы, липомы, невриномы печени, которым присущи черты доброкачественных опухолей: медленное развитие, четкие границы, нормальная СОЭ. Отсутствие маркеров опухолей и повышения активности таких ферментов сыворотки крови, как АсАТ, АлАТ, ЩФ, ГГТП, ЛДГ.
Лечебная тактика аналогична таковой при гемангиомах.
Методы вторичной профилактики и система наблюдения в основном такие же, как и при описанных выше доброкачественных опухолях. При всех видах ДОП запрещаются лекарственные препараты типа пероральных противозачаточных средств, анаболических стероидов. Нежелателен прием препаратов типа фенобарбитала и зиксорина. Не рекомендуется работа, связанная с производством винилхлорида.
Все больные ДОП нуждаются в постоянном врачебном наблюдении. При впервые обнаруженной опухоли обследования проводят через 3-6-9-12 месяцев и далее- 1 раз в год. Крома обычного осмотра с определением размеров печени по Курлову, выполняют исследования содержания билирубина, определив активность АлАТ, АсАТ, ЩФ, ГГТФ, ГДГ и ЛДГ, альфа-фетопротеина и канцероэмбрионального антигена.
Гепатоцеллюлярная карцинома (ГЦК)
В основном предложены морфологические классификации ГЦК. Наиболее распространено деление ГЦК на узловую, массивную и диффузную формы. Используется также система TNM. Нами разработана классификация (1988), включающая основные клинические варианты заболевания: гепатомегалический (охватывает около 50% больных), кистозный (3-5%), циррозоподобный (около 25%), гепатонекротический, или абсцессовидный (6-10%), иктерообтурационный (6-10%), маскированный(6-10%).
Некоторые исследователи более высоко оценивают данные УЗИ. А. Maringhini и соавт. (1988) при обследовании 124 больных ГЦК обнаружили у 47 из них гиперэхогенные участки, у 30- гипоэхогенные и у 47- смешанные. Чувствительность УЗИ, по данным авторов, составила 90%, специфичность- 93,3%.
Как сообщает J. C. Ellis (1988), опухоли диаметром менее 2 см трудно отличить от гемангиом, солитарных регенераторных узелков и аденом. Особенно трудна диагностика опухолей, расположенных непосредственно под диафрагмой, в верхнелатеральном отделе правой доли.
КТ дает примерно те же результаты, что и УЗИ, иногда несколько более высокие. Однако выявление опухолей небольших размеров (диаметром 2-4 см), особенно на фоне цирроза, представляет большие трудности. J. M. Henderson и соавт. (1988) при КТ-обследовании у 15 из 100 больных циррозом печени выявили аномалии очагового характера, подозрительные на ГЦК.
Лечение гепатоцеллюлярной карциномы.
Во всех случаях, когда это возможно, производится хирургическое лечение опухолей. Чаще резекция выполнима при опухолях левой доли. Отдаленные результаты хирургического лечения малоутешительны. В связи с этим контрольные обследования больных после резекций рекомендуется делать каждые 3 мес.
У сравнительно небольшой части больных осуществляется пересадка печени. Она выполняется у лиц моложе 60 лет, при отсутствии метастазов и тяжелых внепеченочных заболеваний. Отдаленные результаты неблагоприятные.
При невозможности хирургического лечения у части больных проводится химиотерапия.
Метастатическая карцинома печени (МКП)
Частота метастазирования опухолей различной первичной локализации в печень различна.
Для подтверждения или исключения метастатического характера злокачественной опухоли печени проводится тщательное обследование ряда органов. При некоторых локализациях это имеет особенно важное значение.
В план обследования включают:
Особое внимание уделяется возможности первичной локализации опухоли в толстой кишке, в предстательной железе (у мужчин) и в яичниках (у женщин), так как метастазы этих локализаций представляются у части больных относительно курабельными.
Системный подход — солидные образования почки
Большинство образований почки встречаются в практике, как случайные находки, из которых часть является почечно-клеточная карцинома. Задачей диагностики является дифференцировка доброкачественного и злокачественного образований почки, хотя во многих случаях это не представляется возможным.
В данной статье рассмотрены радиологические находки характерные для доброкачественных и злокачественных образований почки.
Алгоритм анализа при выявлении образования почки:
Вы еще много раз столкнетесь с тем, что после выполнения данного алгоритма вы не придете к окончательному диагнозу, а на первом месте дифференциального ряда — почечно-клеточная карцинома.
Затем оцените КТ и МРТ-изображения и ответьте на вопрос, что больше соответствует доброкачественному образования почки, а что злокачественному выделив из этой группы признаки низкодифференцируемой опухоли и высокодифференцируемой почечно-клеточной карциномы.
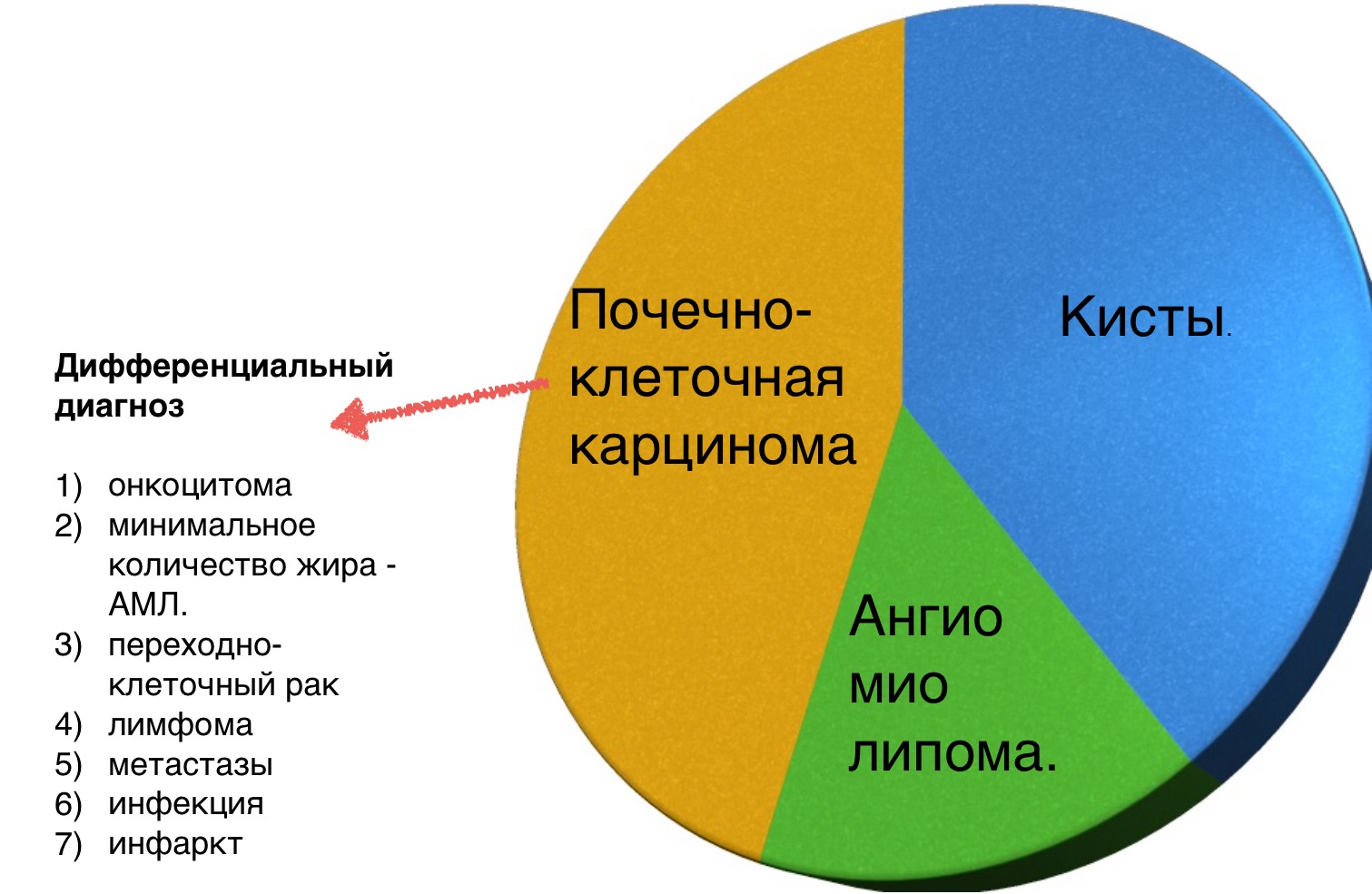
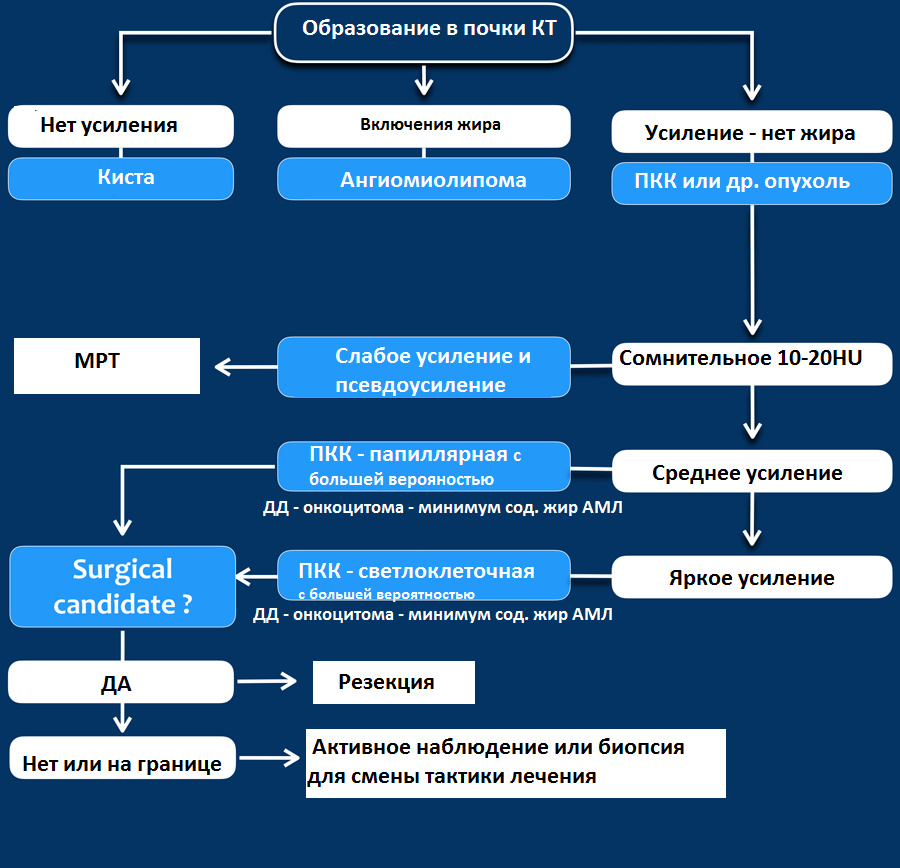
Гиперденсное образование на бесконтрасном КТ.
Образование с плотностью выше 70HU на нативном (бесконтрастном) КТ-изображении является геморрагическая киста. Геморрагические кисты также могут быть с плотностью ниже, чем 70HU, но в данном случае должен осуществлен контроль за образованиями на пост-контрастных изображениях. Если на пост-контрастных изображениях отсутствует контрастное усиление, то, следственно, подтверждается кистозное происхождение образование.
Макроскопическое включение жира в образовании почки плотностью 20HU явный признак ангиомиолипомы. Тонкие срезы лучше при исследовании плотности. К сожалению 5% ангиомиолипом макроскопический жир не содержат. КТ-картина данных ангиомиолипом неотличимо схожа с почечно-клеточной карциномой. Как ни странно, но почечно-клеточная карцинома в некоторых случаях также содержит жир. При включениях жира и кальцификатов в образование почки дифференциальный диагноз должен склонятся в сторону почечно-клеточной карциномы.
Сомнительное усиление на 10-20HU псевдо-усиление в кисте, как результат увеличения жесткости излучения. МРТ в данных случаях является отличным методом в дифференциальном диагнозе. Сомнительное усиление также характерно для папиллярной карциномы почки, для которой характерно слабое усиление и которая менее агрессивная опухоль, чем светлоклеточная карцинома.
Гомогенное усиление, а также ослабление (> 40 HU) на нативных снимках в большей степени характерны для ангиомиолипомы с малым содержанием жира, хотя почечно-клеточную карциному нельзя также исключать.
Сильное усиление визуализируется при светло-клеточной карциноме, ангиомиолипомах с малым содержанием жира и онкоцитомах. Светло-клеточная карцинома встречается чаще, чем онкоцитома и ангиомиолипома с малым содержанием жира, поэтому диагноз карциномы ставится чаще в особенности в тех случаях, когда образование гетерогенное и больших размеров.
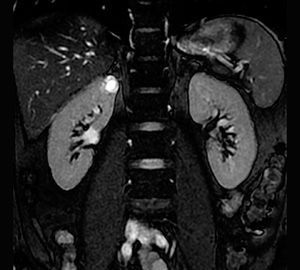
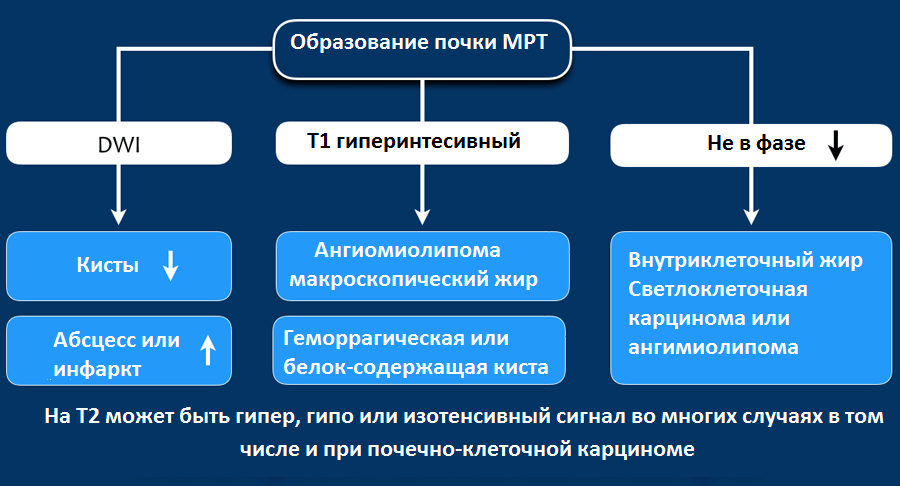
МРТ при образованиях почки
Гиперинтенсивный сигнал на Т1-взвешенных изображениях, как правило, визуализируется при геморрагических кистах или кистах с белковым содержимым, а также при ангимиолипомах, содержащие макроскопический внеклеточный жир.
Если жир внутри клетки, то на Т1-изображениях не будет гиперинтенсивного сигнала, сигнал будет снижаться на out-phase изображениях, что не характерно для ангимиолипомы, а типичнее для светлоклеточной карциномы почки.
На Т2 гипоинтенсивный сигнал характерен в большей степени для папиллярной карциномы почки и в меньшей степени для ангиолипомы с малым содержанием жира.
На Т2 гиперинтенсивный сигнал характерен для светлоклеточной карциномы, но признак не является специфичным, потому как схожие изменения и при онкоцитомах.
По данным МРТ изображений также трудно, как и по данным КТ изображений сказать однозначно о доброкачественности и злокачественности процесса.
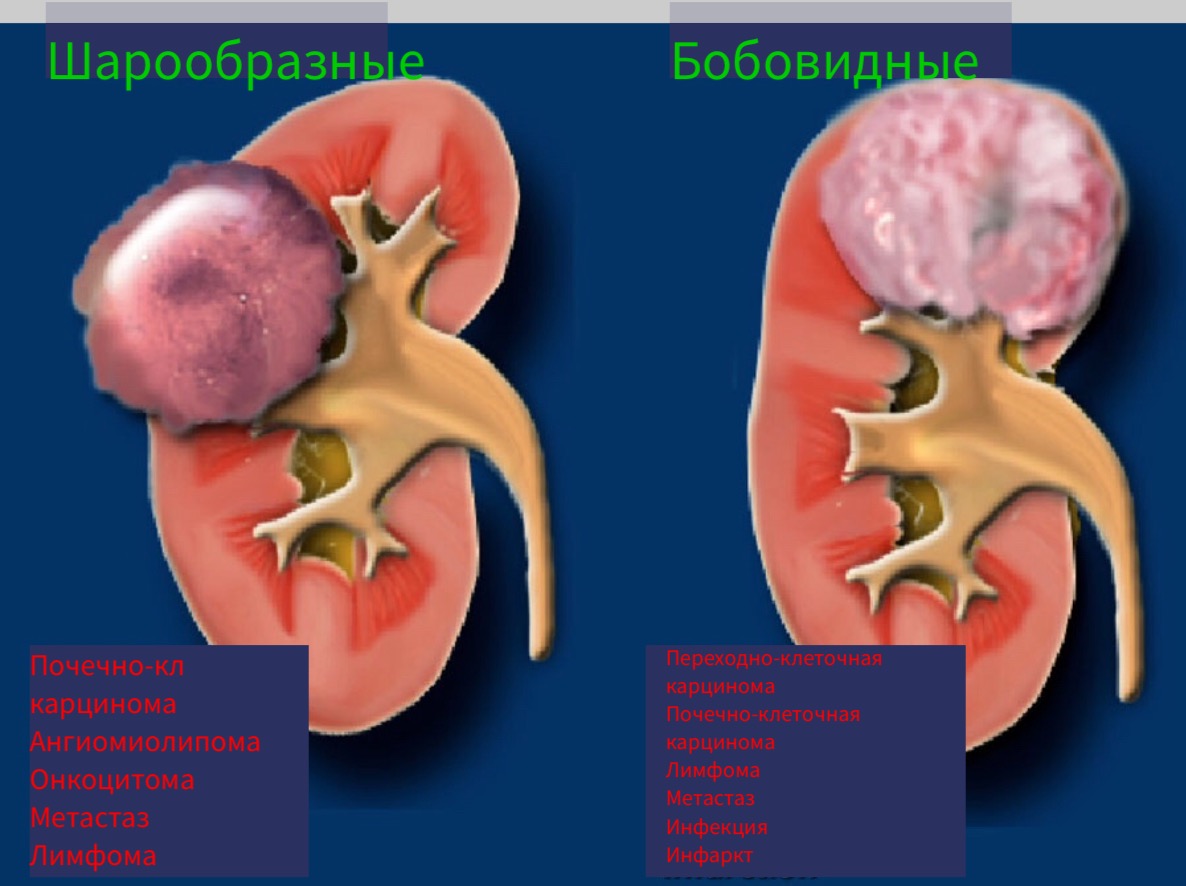
Размер и форма образования.
Шарообразные образования являются наиболее распространёнными образованиями почки. Данные образование чаще обширные деформирующие контур органа. Типичные представители шарообразных образований являются онкоцитома и почечно-клеточная карцинома.
Бобовидные образования не деформируют контур почки и «встроены» в паренхиме органа.
Бобовидные образования более трудно обнаружить и обычно не визуализируются на КТ без контраста.
Обратите внимание, что существует много подводных камней в дифференциальной диагностике шарообразных и бобовидных образований.
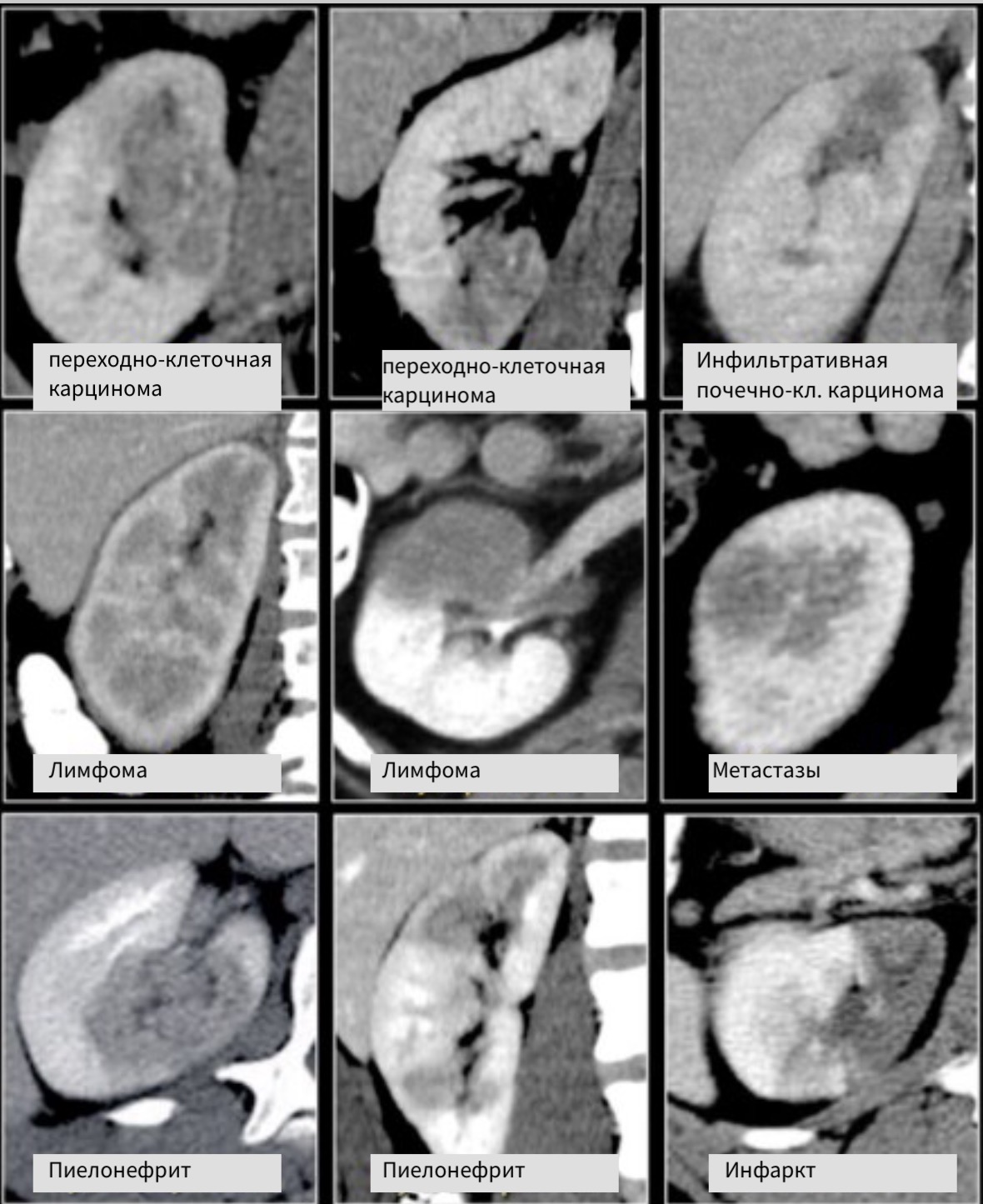
Бобовидные образования.
Радиологические признаки образований бобовидной формы обычно не специфичны. Данное явление заметно если обратить внимание на схожесть образований, представленных на рисунке. Дифференциальный диагноз обычно строят, исходя из клинических данных и, соответственно, данных визуализации.
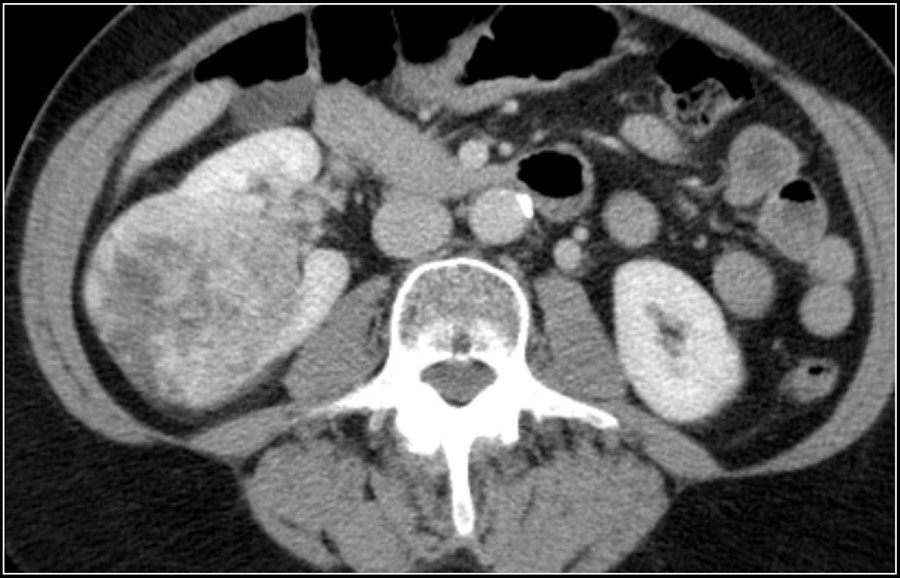
Инфильтрирующее почку по центру образование у пожилого пациента соответствует переходно-клеточному раку почки. Инфильтрирующее почку по центру образование у молодого пациента с серповидной перегородкой внутри больше соответствует медуллярной карциноме почки. Мультифокальные и билатеральные или диффузные образования почки в сочетании с лимфоаденопатией, а также с вовлечением в патологический процесс других органов характерны для лимфомы.
Мультифокальные и двусторонние поражения почек характерны для злокачественных образований, в частности для метастазирования. У пациентов с клиникой характерной при инфекции, конечно же, в первую очередь нужно подозревать пиелонефрит. Для инфаркта почки характерно клиновидное поражение почки.
Размер образования.
Размер опухоли является наиболее важным показателем злокачественности опухоли вместе с гистологической оценки дифференцировки образования.
Риск возникновения метастазов зависит от размера опухоли.
Если размер опухоли меньше 3 см риск метастазирования незначительна.
Большинство образований почки в размере обычно меньше, чем 4 см. Многие из данных образований низкодифференцированная почечно-клеточная карцинома, безболезненно протекающие злокачественные или доброкачественные образования.
Образования размером от 1 до 2 см, которые удалили хирургически, в 56% доброкачественные образования. 13% образований размером от 6 до 7 см только являются доброкачественные.
Почечно-клеточный рак. Светлоклеточная карцинома почки.
Почечно-клеточная карцинома является типичным шарообразным образованием. Почечно-клеточная карцинома является случайной находкой выявленная у пациентов, обратившихся с жалобами не связанными с патологии мочевыделительной системы.
Пик заболеваемости 60-70 лет. Почечно-клеточная карцинома связана с наследственными синдромами такими, как синдром Хиппель-Линдау, туберозным склерозом и Бирт-Хогг-Дубе.
Самый распространённый подтип почечно-клеточной карциномы является светло-клеточная карцинома почек, затем папиллярная и хромофобная почечно-клеточная карцинома. Медуллярная и кистозных многокамерная почечно-клеточная карцинома встречается крайне редко.
Светло-клеточная карцинома почек составляет 70% случаев рака почек.
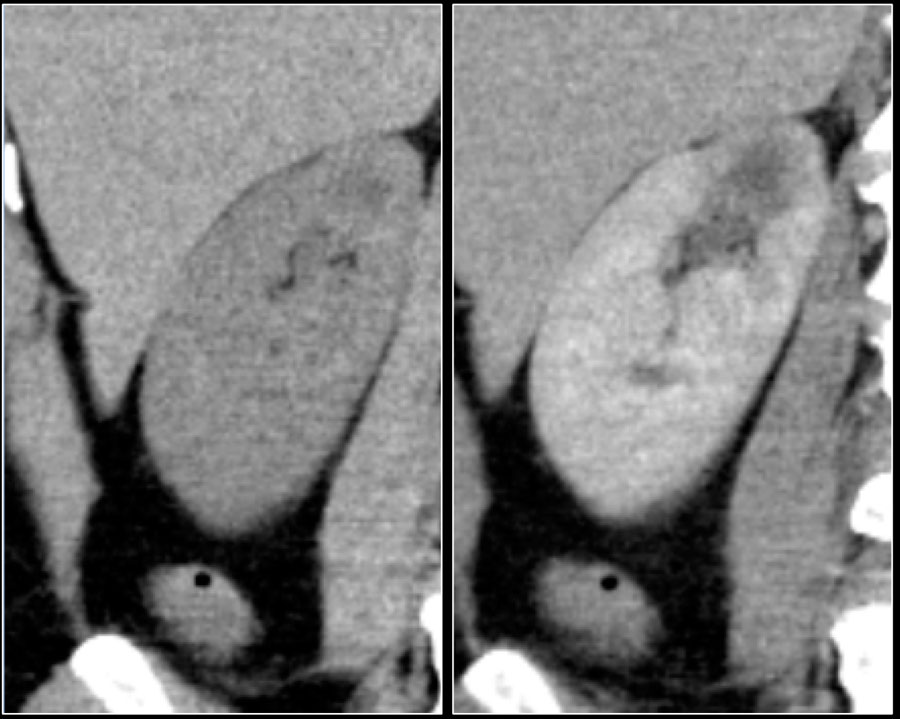
Данная опухоль чаще больших размеров и прорастает из почечной коры. Светло-клеточная карцинома является гиперваскулярным образованием с неоднородным содержимым, как следствие некроза, кровоизлияний, кальцинирования или образование внутри кист. В редких случаях почечно-клеточная карцинома содержит внеклеточный жир, соответственно, образование с включением жира и кальцинатов следует рассматривать, как почечно-клеточную карциному.
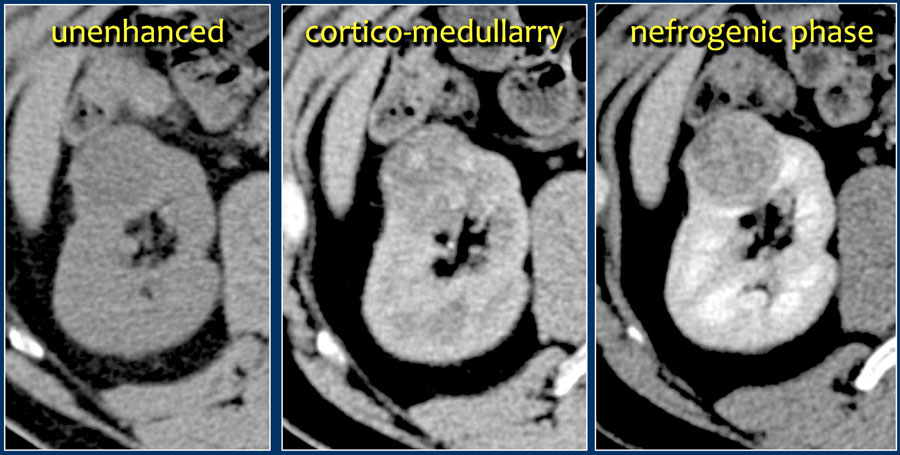
Характерной особенностью светлоклеточной карциномы явлечётся значительное усиление в кортикомедуллярную фазу.
Хотя трудности бывают, когда образование небольших размеров и локализуется в почечной коре, которая также хорошо контрастируется.
Поэтому нефрографическая фаза при образованиях такой локализации и размеров является для оценки наиболее важной так, как паренхима контрастируется гомогеннее и сильнее, чем опухоль, что хорошо заметно на ниже приведённых изображениях.
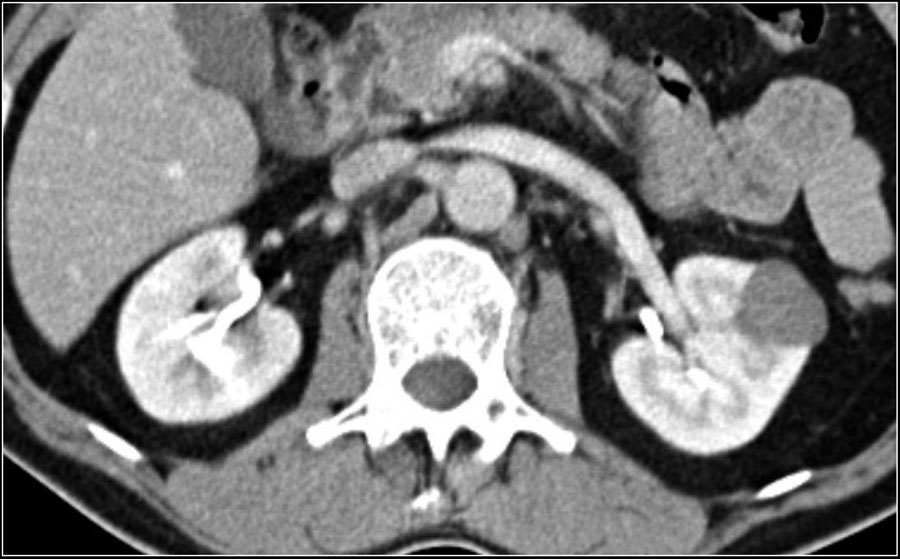
На МРТ светло-клеточная карцинома визуализируется, как гипоинтенсивное образование на Т1 и гиперинтенсивное на Т2. Как правило, почечно-клеточная карцинома не имеет экстрацеллюлярного жира, что, соответственно, отличает её от ангиомиолипомы. Хотя в 80% случаях светло-клеточной карциномы есть внутриклеточный жир, что приводит к снижению сигнала на Т1 opposed-phase в сравнении с in-phase изображениями. В данных ситуациях не стоит делать вывод о том, что жир внеклеточный, который характерен в большей степени для ангиомиолипомы. Болезнь Фон-Гиппель-Линдау ассоциирована с развитием светло-клеточной карциномы почек, чаще мультифокальной и билатеральной. Пациенты со светло-клеточной карциномой имеет 5-летнюю выживаемость, что является прогнозом хуже, чем у пациентов с папиллярной и хромофобной карциномой.
Порядка 5% всех светло-клеточных карцином имеют инфильтративный характер роста. Несмотря на то, что это лишь небольшая часть от всех почечно-клеточных карцинома, нельзя забывать про них при построении дифференциального ряда бобовидных образований почки с инфильтративным типом роста. Почечно-клеточные карциномы с инфильтративным типом роста являются агрессивными и гиперваскулярными, которые изменяют внутреннюю архитектуру почек, но не наружные контуры, а изменения лоханки схожи с изменениями при переходно-клеточном раке почки.
Папиллярная почечно-клеточная карцинома
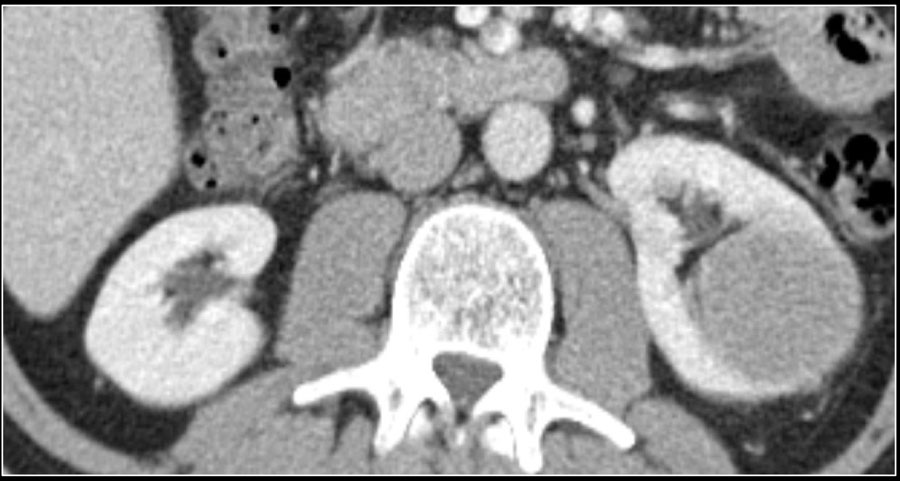
Папиллярная почечно-клеточная карцинома встречается в 10-15% случаях от всех случаев почечно-клеточных карцином. Данные образования чаще гомогенные и гиповаскулярные, поэтому схожи с кистами. В отличии от светло-клеточной карциномы при контрастировании разница плотности образования до и после контрастирования составляет всего 10-20HU. Папиллярные почечно-клеточные карциномы больших размеров могут быть гетерогенными, в следствии геморрагий, некрозов и кальцификатов.
На МРТ данные образования на Т1 дают от изо- до гипотенсивный сигнал и на Т2 гипоинтенсивный. Включения макроскопического жира встречается чаще с кальцификатами.
Образования обычно билатеральные и мультифокальные, что в свою очередь намного чаще встречается в сравнении с другими почечно-клеточными карциномами. 5-летняя выживаемость составляет 80-90%.
Хромофобная почечно-клеточная карцинома
5% от почечно-клеточных карцином типа хромофобная ПКК.
Это твердое, резко ограниченное и иногда с дольчатым строением образование.
Данное образование имеют схожее строение с онкоцитомой так, как в центре визуализируется перегородка или паттерн с радиальным строением, поэтому её невозможно отличить от онкоцитомы при визуализации, хотя и при гистологии тоже сложно.
При контрастировании хромофобная почечно-клеточная карцинома чаще однородная и менее интенсивная, чем светло-клеточная почечная карцинома при контрастировании.
Прогноз хромофобной ПКК схожий с прогнозом папиллярной ПКК и равен 5-летней выживаемости в 80-90% случаях.
Синдром Бёрта — Хога — Дьюба (англ. Birt–Hogg–Dubé syndrome) — редко встречающееся аутосомно-доминантное генетическое заболевание, обусловленное мутацией в гене FLCN и проявляющееся развитием доброкачественных опухолей волосяного фолликула (фиброфолликулом), кистами в лёгких и повышенным риском возникновения рака почки (хромофобная почечной карциномы) и рака толстого кишечника.
Стадирование почечно-клеточной карциномы.
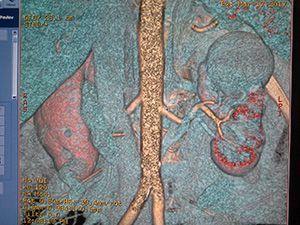
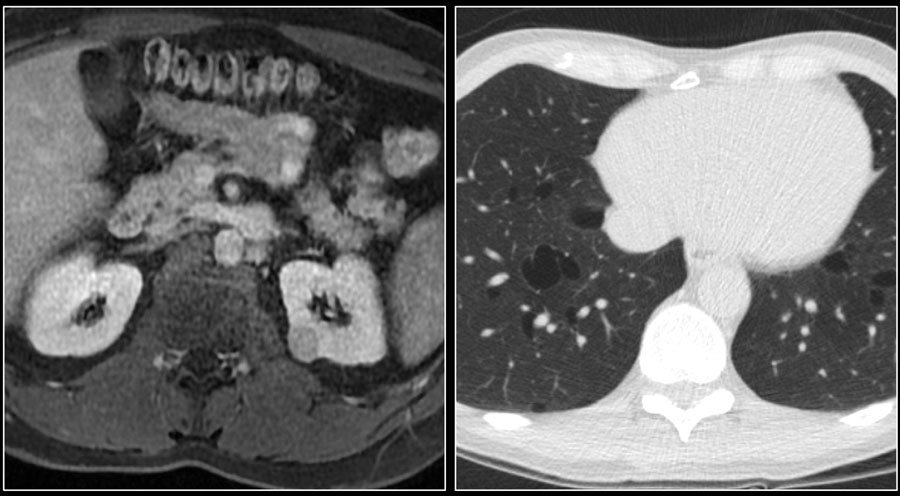
Почечно-клеточная карцинома может распространяться на почечную фасцию и надпочечники, в почечную вену, полую вену.
Для хирурга при планировании операции важно знать, если тромб в нижней полой вене. Это важно в ситуациях, когда тромб поднялся выше диафрагмы, тогда необходимо планирование манипуляций вместе с торакальным хирургом.
Ниже представлен пациент с Т4-стадией почечно-клеточной карциномы.