гипоэхогенный ободок лимфоузла что такое
Ультразвуковая диагностика злокачественного поражения периферических лимфатических узлов
Н.А. САВЕЛЬЕВА
Казанская государственная медицинская академия МЗ РФ, 420012, г. Казань, ул. Бутлерова, д. 36
Республиканский клинический онкологический диспансер МЗ РТ, 420029, г. Казань, ул. Сибирский Тракт, д. 29
Савельева Наталия Александровна — кандидат медицинских наук, ассистент кафедры ультразвуковой диагностики КГМА, заведующая отделением ультразвуковой диагностики РКОД МЗ РТ, тел. (843) 525-72-12, e-mail: n_savelieva@mail.ru
В статье представлены результаты ультразвукового исследования 152 пациентов с подозрением на злокачественные и метастатические процессы в регионарных лимфатических узлах. Описаны ультразвуковые признаки злокачественных и метастатических изменений в лимфоузлах, а также ультразвуковая картина, наблюдаемая при лимфаденитах и исследовании неизмененных лимфоузлов. Произведена оценка возможностей ультразвукового метода диагностики в выявлении злокачественных процессов в регионарных лимфоузлах, определены его роль и место в диагностическом алгоритме.
Ключевые слова: ультразвуковое исследование, лимфоузлы, онкология, метастазы.
N.A. SAVELYEVA
Kazan State Medical Academy, 36 Butlerova St., Kazan, Russian Federation 420012
Republican Clinical Oncologic Dispensary of the Ministry of Health of the Republic of Tatarstan, 29 Sibirskiy Trakt St., Kazan, Russian Federation 420029
Ultrasound diagnosis of malignant lesion of peripheral lymph nodes
Savelyeva N.A. — Candidate of Medical Science, Assistant of the Department of Ultrasound Diagnosis of Kazan State Medical Academy, Head of the Department of Ultrasound Diagnosis of Republican Clinical Oncologic Dispensary, tel. (843) 525-72-12, e-mail: n_savelieva@mail.ru
The article gives the results of the ultrasound investigation of 152 patients with suspected malignant and metastatic processes in regional lymph nodes. Ultrasound signs of malignant and metastatic changes in the lymph nodes are described, as well as ultrasound picture observed in case of lymphadenitis and in the study of unmodified lymph nodes. There was made appraisal of capabilities of ultrasound diagnostic method in identifying malignant processes in regional lymph nodes, defined its role and place in the diagnostic algorithm.
Key words: ultrasound investigation, lymph nodes, oncology, metastases.
При определении лечебной тактики и прогноза течения заболевания у онкологических больных решающее значение имеет оценка состояния зон регионального оттока. Целенаправленный поиск метастатически измененных лимфатических узлов (ЛУ) при злокачественных новообразованиях различных локализаций требует знаний о путях лимфооттока. Информация о локализации и количестве измененных ЛУ позволяет определить стадию опухолевого процесса [1].
Выявить метастатически измененные периферические ЛУ пальпаторно не всегда возможно. Также не всегда пальпируются пораженные ЛУ при злокачественных лимфопролиферативных заболеваниях (лимфогранулематоз, лимфомы, лейкемия). Одним из ведущих методов диагностики патологии лимфатических узлов является ультразвуковое исследование (УЗИ). Точность УЗИ в выявлении измененных ЛУ различна, она во многом зависит от локализации ЛУ, качества аппаратуры, а также опыта исследователя. Для окончательного определения природы увеличения ЛУ необходимо получение цитологического и гистологического заключений.
Несмотря на то, что с помощью УЗИ невозможно получить морфологическую верификацию, на основании ряда ультразвуковых признаков можно заподозрить наличие метастазов и злокачественных процессов в регионарных ЛУ, планировать дальнейшие диагностические и лечебные мероприятия.
Проблема дифференциальной диагностики лимфаденопатий в настоящее время является весьма актуальной, но еще далека от разрешения. Актуальность данной темы исследования обусловлена многообразием нозологических форм, сопровождающихся лимфопролиферативным синдромом, а также сложностью дифференциальной диагностики доброкачественных и злокачественных лимфаденопатий [2].
Цель работы — оценка возможностей ультразвукового метода диагностики в выявлении злокачественных процессов в регионарных ЛУ с определением его роли и места в диагностическом алгоритме.
Материалы и методы
Были обследованы 152 пациентов в возрасте от 18 до 79 лет на догоспитальном этапе, с подозрением на метастатические и злокачественные процессы в периферических лимфатических узлах. УЗИ периферических лимфоузлов проводилось с использованием высокочастотных линейных датчиков с частотой 7,5-12 МГц. Крупные конгломераты лимфоузлов оценивались с применением конвексных датчиков с частотой 3-5 МГц.
Проводились исследования лимфатических узлов области головы и шеи (глубокие шейные, заднего треугольника, надключичные, подбородочные, подчелюстные, околоушные), подмышечных и пахово-бедренных областей. Исследование периферических узлов начиналось в стандартном В-режиме. Затем в режиме цветового и энергетического допплеровского картирования (ЦДК и ЭД) оценивался характер кровотока в лимфатических узлах.
Рисунок 1.
Неизмененный паховый лимфатический узел
Ультразвуковыми критериями нормального (неизмененного) состояния лимфоузлов (рис. 1) считались 5:
Заключения ультразвуковых исследований сопоставлялись с результатами операционных вмешательств, данными цитологических и гистологических исследований.
Результаты исследования
У 127 (83,6%) пациентов при проведении ультразвуковых исследований были выявлены подозрительные на злокачественное поражение лимфатические узлы. В 69 (45,4%) случаях подозревалась злокачественная лимфома. Визуализировались множественные увеличенные периферические лимфатические узлы нескольких зон, многие из них были спаяны между собой (рис. 2).
Рисунок 2.
Лимфоузлы шеи при лимфогранулематозе

Преобладала округлая форма лимфоузлов, П/ПЗ 2,0; 17,3% — неправильную форму в виде конгломератов. У 24 (41,4%) пациентов были выявлены единичные измененные лимфоузлы; у 34 (58,6%) — множественные. У 79,3% лимфоузлов отсутствовала дифференциация на кору и ворота; у 20,7% — ворота определялись в виде мелкого гиперэхогенного включения. 70,8% лимфатических узлов были гипоэхогенными (рис. 3); 12% — анэхогенными; 17,2% — неоднородную структуру с участками повышенной и пониженной эхогенности, с жидкостными включениями и кальцинатами (рис. 4).
Рисунок 3.
Метастазы в лимфоузлы шеи при раке щитовидной железы
Рисунок 4.
Метастатаз солидно-жидкостного строения в лимфоузле шеи
В 31% случаев лимфатические узлы имели неровные, размытые контуры, что расценивалось как признак инвазии в окружающие ткани. В режиме цветового допплеровского картирования в 17,2% случаев визуализировались проникающие сосуды, выходящие за пределы пораженного лимфатического узла в окружающие ткани, что расценивалось как дополнительный признак инвазии. В 10,3% случаев была заподозрена инвазия в прилежащие сосуды, так как отсутствовала граница между сосудистой стенкой и пораженным лимфатическим узлом. При оценке кровотока в 75,9% пораженных ЛУ регистрировался смешанный тип.
В 25 (16,4%) случаях по данным эхографии злокачественное поражение ЛУ отсутствовало. У 24 пациентов увеличенные ЛУ имели овальную форму, П/ПЗ>2,0, структура их была не изменена, сохранена дифференциация на кору и ворота, эхоструктура была однородной, отсутствовали признаки инвазии (рис. 5). В допплеровских режимах в 76% случаев определялся интенсивный кровоток в области ворот. Гиперплазия ЛУ при отсутствии их структурных изменений трактовалась как реактивный лимфаденит.
Рисунок 5.
Гиперплазированный паховый лимфатический узел
У одного пациента в подмышечной области визуализировался конгломерат ЛУ с размытыми контурами, неправильной формы, дифференциация на кору и ворота отсутствовала. По данным УЗИ, данный конгломерат напоминал метастатические ЛУ с инфильтрацией окружающей клетчатки. Однако кожа над конгломератом была гиперемирована, повышенной температуры, болезненная при пальпации, клинические исследования указывали на наличие воспалительного процесса. Поэтому, опираясь на клинические признаки, был заподозрен острый лимфаденит с развитием периаденита (рис. 6). В результате адекватной противовоспалительной терапии он благополучно разрешился.
Рисунок 6.
Острый лимфаденит с развитием периаденита подмышечной области
При сравнении с результатами операций и патоморфологических исследований, точные ультразвуковые данные составили 91,5%. 4 случая были ложноотрицательными (не было выявлено злокачественное поражение), 7 — ложноположительными (ошибочное заключение о злокачественном поражении). В двух случаях было установлено ошибочное заключение о наличии инвазии в сосуды шеи.
Обсуждение
Таким образом, с помощью ультразвукового метода диагностики в большинстве случаев (139 из 152) удалось правильно определить наличие или отсутствие злокачественных и метастатических изменений ЛУ, дифференцировать злокачественные и воспалительные процессы, выявить признаки инвазии. Однако без учета клинических показателей, не всегда возможно было дать верное ультразвуковое заключение. В 13 случаях ультразвуковое заключение было ошибочным. Поэтому все данные ультразвуковых исследований периферических ЛУ должны сопоставляться с клинической картиной и подтверждаться морфологическими исследованиями.
Заключение
Ультразвуковое исследование является высокоинформативным диагностическим методом скрининга на наличие патологии периферических ЛУ, в большинстве случаев позволяющим предположить наличие в них злокачественных и метастатических процессов. Ввиду своей доступности и безвредности ультразвуковой метод может многократно использоваться при наблюдении за состоянием ЛУ в динамике при проведении дифференциальной диагностики между злокачественными и доброкачественными лимфаденопатиями. Выявление при проведении ультразвукового исследования подозрительных на злокачественное и метастатическое поражение ЛУ является показанием к проведению инвазивных методов диагностики с морфологическими исследованиями.
1. Трофимова Е.Ю. Ультразвуковое исследование лимфатических узлов // SonoAce-Ultrasound. — 2008. — № 18. — P. 59-64.
2. Аббасова Е.В. Роль эхографии в дифференциальной диагностике злокачественных и доброкачественных лимфаденопатий: автореф. дис. … канд. мед. наук. — М., 2005. — 32 с.
3. Хайт Г.Я., Сохач А.Я., Павлюк Н.Н. Ультразвуковое исследование при заболеваниях органов брюшной полости и забрюшинного пространства. Методическое пособие. — Ставрополь: СтГМА, 2006. — 223 с.
4. Чиссов В.И., Трофимова Е.Ю. Ультразвуковое исследование лимфатических узлов в онкологии. Практическое руководство. — М.: Стром, 2003. — 109 с.
5. Esen G. Ultrasound of superficial lymph nodes // Eur J Radiology. — 2006. — Vol. 58, Issue 3. — P. 345-359.
1. Trofimova E.Yu. Ultrasound examination of lymph nodes. SonoAce-Ultrasound, 2008, no. 18, pp. 59-64 (in Russ.).
2. Abbasova E.V. Rol’ ekhografii v differentsial’noy diagnostike zlokachestvennykh i dobrokachestvennykh limfadenopatiy: avtoref. dis. … kand. med. nauk [The role of sonography in the differential diagnosis of malignant and benign lymphadenopathy. Synopsis of diss. PhD med. sci.]. Moscow, 2005. 32 p.
3. Khayt G.Ya., Sokhach A.Ya., Pavlyuk N.N. Ul’trazvukovoe issledovanie pri zabolevaniyakh organov bryushnoy polosti i zabryushinnogo prostranstva. Metodicheskoe posobie [Ultrasound examination in diseases of the abdominal cavity and retroperitoneal space. Toolkit]. Stavropol: StGMA, 2006. 223 p.
4. Chissov V.I., Trofimova E.Yu. Ul’trazvukovoe issledovanie limfaticheskikh uzlov v onkologii. Prakticheskoe rukovodstvo [Ultrasound examination of the lymph nodes in oncology. A practical guide]. Moscow: Strom, 2003. 109 p.
5. Esen G. Ultrasound of superficial lymph nodes. Eur J Radiology, 2006, vol. 58, issue 3, pp. 345-359.
Гипоэхогенное образование
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Инструментальная диагностика методом ультразвукового сканирования (УЗИ), которое также называется ультрасонографией, может выявлять во внутренних органах и полостях участки с различной акустической плотностью – гиперэхогенное или гипоэхогенное образование.
Что означает гипоэхогенное образование?
Локальное гипоэхогенное образование в том или ином органе, в отличие от гиперэхогенного, является результатом более низкой эхогенности тканей – в сравнении с параметрами акустической плотности здоровых тканей органа. То есть данный участок слабо отражает направленный на него ультразвуковой сигнал (в частотных диапазонах 2-5, 5-10 или 10-15 МГц). И это свидетельство того, что данное образование – с точки зрения его структуры – либо содержит жидкость, либо имеет полость.
Гипоэхогенное образование на экране визуализируются в виде серых, темно-серых и практически черных зон (при гиперэхогенности зоны светлые, часто – белые). Для расшифровки ультразвукового изображения существует шкала шести категорий серого Gray Scale Imaging, где каждый пиксель полученного на мониторе изображения гипоэхогенного образования – в зависимости от силы ультразвукового сигнала, возвращающегося на датчики – представляет собой конкретный оттенок серого.
Расшифрованные узи-диагностами (сонографами) результаты ультразвукового обследования изучаются врачами конкретного профиля (эндокринологом, гастроэнтерологом, урологом, нефрологом, онкологом и др.), сопоставляются с показателями сданных пациентами анализов и результатами прочих исследований.
Во многих случаях требуется дифференциальная диагностика, для чего, кроме УЗИ, используются другие аппаратные методы визуализации патологии (ангиография, цветная допплерография, КТ, МРТ и т.д.), а также проводится гистологическое исследование биоптатов.
Причины гипоэхогенного образования
Как показатель ультрасонографии, гипоэхогенное образование может иметь любую локализацию. Причины гипоэхогенного образования также разные и полностью зависят от этиологии и патогенеза тех заболеваний, которые развиваются у пациентов.
Например, гипоэхогенное образование в поджелудочной железе считается диагностическим критерием выявления таких патологий, как кисты, геморрагический панкреатит, муцинозная цистоаденома (которая склонна к малигнизации), аденокарцинома головки поджелудочной железы, метастазы при злокачественных опухолях других органов.
Гипоэхогенное образование в печени и желчном пузыре
Здоровые печеночные ткани умеренно гиперэхогенны, и гипоэхогенное образование в печени может быть при циррозных очагах; очаговом стеатозе; кистах (в том числе при Echinococcus multilocularis); билиарном абсцессе; гепатоцеллюлярной аденоме; очаговой паренхиматозной гиперплазии; гепатоме и холангиоцеллюлярной аденокарциноме небольших размеров.
Гипоэхогенные образования визуализируются также в случаях распространения в печень диффузных метастазов рака поджелудочной железы, яичников, молочных желез, яичка, желудочно-кишечного тракта.
В УЗИ-диагностике патологий желчного пузыря особое значение имеет строение его стенок, так как при отсутствии повреждений органа они визуализируется в виде трех слоев: внешнего и внутреннего гиперэхогенных и среднего гипоэхогенного.
Среди причин, вызывающих гипоэхогенное образование в желчном пузыре, следует назвать полипы, аденокарциному (с интактным внешним слоем пузыря), лимфомы (опухоли лимфоузов), ангиосаркому.
Гипоэхогенные образования селезенки
В норме эхогенность селезенки однородна, хотя чуть выше, чем печени. Но из-за высокой васкуляризации УЗИ селезенки проводится с контрастным веществом, которое накапливается в паренхиме и дает возможность (в конце паренхиматозной фазы) визуализировать очаговые поражения и гипоэхогенные образования селезенки.
К числу таких образований относят:
Как отмечают специалисты, эхинококковые, солитерные и дермоидные кистозные образования селезенки могут иметь эхоструктуру смешанного характера.
Гипоэхогенное образование в почке, надпочечниках и мочевом пузыре
Гипоэхогенное образование в почке может быть выявлено при включениях в паренхиму кистозных образований (в том числе недоброкачественных), гематомах (на начальных стадиях), пиогенных паранефральных абсцессах (на стадии некроза) или кавернозном туберкулезе почки.
По словам эндокринологов, обнаружить гипоэхогенное образование надпочечника – задача непростая, и УЗИ, к сожалению, справляется с ней не всегда. Например, верификация диагноза аденомы при первичном альдостеронизме, а также патологической пролиферации клеток коры надпочечников при гиперкортицизме (болезни Иценко-Кушинга) базируется на симптомах. УЗИ безошибочно обнаруживает достаточно крупную феохромоцитому, а также лимфому, карциному и метастазы. Так что, обследовать надпочечники целесообразнее всего с помощью КТ и МРТ.
При развитии доброкачественной лейомиомы, переходно-клеточного рака мочевого пузыря или феохромоцитомы (параганглиомы) мочевого пузыря, которая сопровождается артериальной гипертензией и гематурией, при обследовании на УЗИ визуализируется гипоэхогенное образование в мочевом пузыре.
Гипоэхогенное образование в брюшной полости и малом тазу
Патологии, локализованные в брюшной полости, в частности, в кишечном отделе ЖКТ, беспрепятственно исследуются ультразвуком: больной пустой кишечник имеет утолщенные гипоэхогенные стенки, контрастирующие с окружающей гиперэхогенной жировой тканью.
В далеко не полном списке причин, вызывающих визуализируемое при УЗИ гипоэхогенное образование в брюшной полости, значатся:
При УЗИ органов малого таза и матки образования с низкой акустической плотностью выявляются у женщин – при наличии миомы, аденомы, кисты или эндометриоза матки; функциональной или дермоидной кист придатков. А гипоэхогенное образование в яичнике бывает при геморрагической кисте, а также тубоовариальном абсцессе (гнойном воспалении в фаллопиевых трубах и яичниках), фолликулярной лимфоме и карциноме.
У мужчин патологиями с таким диагностическим показателем являются рак яичка, лимфоцеле яичка, варикоцеле канатика, а в ходе проведения УЗИ простаты у пациентов с доброкачественной аденомой или раком данной железы визуализируется гипоэхогенное образование предстательной железы.
Гипоэхогенное образование в подключичной области
Выявленное во время УЗИ гипоэхогенное образование в подключичной области может быть признаком:
Гипоэхогенность структур в данной области отмечается клиницистами у пациентов с гиперплазией или кистой паращитовидных желез, гиперпаратиреозом или узелковым аденоматозом.
Виды гипоэхогенных образований
Кроме анатомо-топографической характеристики возникшего образования, ультрасонография выявляет его форму (округлую, овальную, неправильную), размер по ширине (кранио-каудальный) и глубину относительно наружной стенки органа или полости.
По этому параметру основные виды гипоэхогенного образования включают:
В заключении проведенного УЗИ отмечаются особенности контуров изображения:
Далее оценивается гомогенность/гетерогенность образования, то есть его внутренняя структура:
В обязательном порядке дается описание состояния окружающих тканей, дистальных акустических эффектов (усиление, ослабление, акустическая тень) и особенность латеральных теней (симметричность, асимметричность, отсутствие).
Кроме того, отмечается наличие/отсутствие васкуляризации (то есть кровеносных сосудов) в образованиях узлового характера с определением таких видов, как: гипоэхогенное образование без кровотока (аваскулярное) и гипоэхогенное образование с кровотоком.
Образования, имеющие кровеносные сосуды, разделяю на:
Как показывает клиническая практика, гипоэхогенное образование с интранодулярным кровотоком может указывать на его злокачественный характер.
И, наконец, принимается во внимание наличие в структуре образования соединений кальция. И гипоэхогенное образование с кальцинатами (кальцинозом) характерно для инкапсулированного хронического абсцесса печени при амебиазе, рака печени, новообразований в щитовидной и предстательной железе, злокачественных опухолей молочной железы и др.
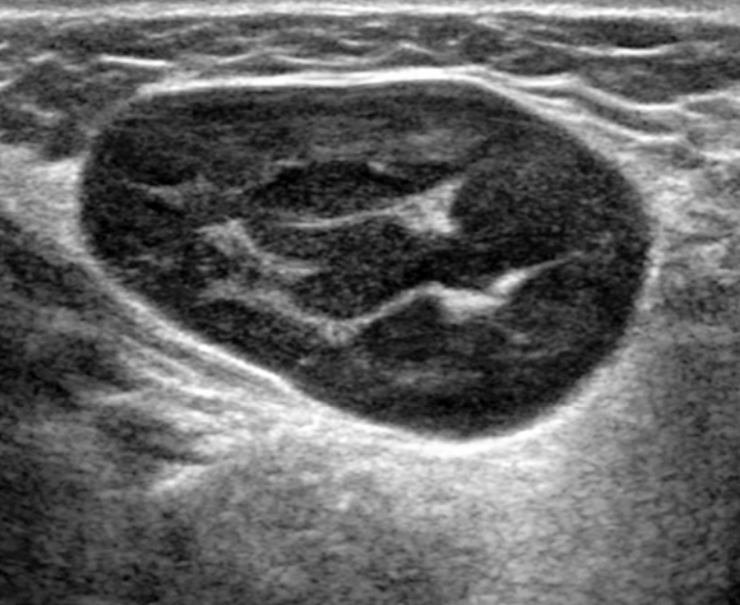
Лимфоузлы при неходжкинской лимфомы на УЗИ
Основные факты при ультразвуковом исследовании лимфоузлов шеи при лимфоме
Основной дифференциальный диагноз
Клинические проблемы. Заболеваемость увеличивается с возрастом и у пациентов с ослабленным иммунитетом
Повышенная ассоциация с вирусом Эпштейна-Барра или HTLV-1 (Т-лимфотропный вирус), особенно с африканской болезнью Беркитта и СПИДом.
Диагностический контрольный список
Терминология. Сокращения. Неходжкинская лимфома (НХЛ). Определения. Рак, развивающийся в лимфо-ретикулярной системе, предположительно возникает из лимфоцитов и их производных
Основные характеристики при ультразвуковом сканировании шеи
Лучший диагностический признак на УЗИ. Множественные двусторонние ненекротически увеличенные узлы в обычных (яремная цепь, задний треугольник шеи) и необычных [ретрофарингеальное пространство (РФП), подчелюстное пространство (ПЧП), затылочные] узловые цепи. Может также представляться как один доминирующий некротический узел с несколькими меньшими окружающими лимфоузлами
Расположение. Поражение лимфатических узлов встречается в шейных цепях. Уровни II, III и IV часто участвуют в патологии. Поверхностная аденопатия, уровень V и спинномозговые узлы также распространенная проблема. Ненодальная лимфатическая болезнь встречается в небных миндалинах (наиболее распространенных), язычной ткани миндалин и аденоидах. Ненодальная экстралимфатическая болезнь встречается в околоносовых пазухах, основании черепа и щитовидной железе
Морфология. Лимфатические узлы круглые или овальные, как правило, без экстракапсулярного расширения
Если узлы показывают некроз ± экстранодальное распространение на УЗИ, подразумевается агрессивный HTLV-1. СПИД-ассоциированные лимфомы часто агрессивны
Ультрасонографические данные. Узлы НХЛ обычно круглые с четкими границами. Отложение опухоли в узлах создает больший акустический импеданс между узлом и прилегающими мягкими тканями, что приводит к резкой границе. Нерезкая граница указывает на экстракапсулярное распространение, подразумевая агрессивное заболевание неходжкинской лимфомы. Солидный узел и отсутствие нормальных эхогенных ворот встречается у 72-73% пациентов.
Обычно на УЗИ это гипоэхогенный лимфоузел по сравнению с соседними мышцами и ранее описывалось как псевдокистозные узлы с задним усилением. При использовании более старых преобразователей внутренние эхосигналы в узлах были очень низкими, почти анэхогенными, напоминающими кисту. Используя современные датчики высокого разрешения, несмотря на их солидную природу, мы видим, что узлы НХЛ имеют тенденцию к заднему усилению. Равномерная клеточная инфильтрация внутри узлов создает меньше границ между структурами и облегчает прохождение ультразвука. Это, в сочетании с низкой внутренней эхогенностью, приводит к так называемому псевдокистозу. Лимфоузлы неходжкинской лимфомы показывают интранодальный ретикулярный или микронодулярный рисунок с использованием более новых преобразователей высокого разрешения
Кальцификация на УЗИ встречается редко, и если присутствует, то обычно после лучевой терапии. Несмотря на большой размер лимфатических узлов, кистозный некроз встречается не часто, и если выявляется, то предполагает агрессивный тип неходжкинской лимфомы
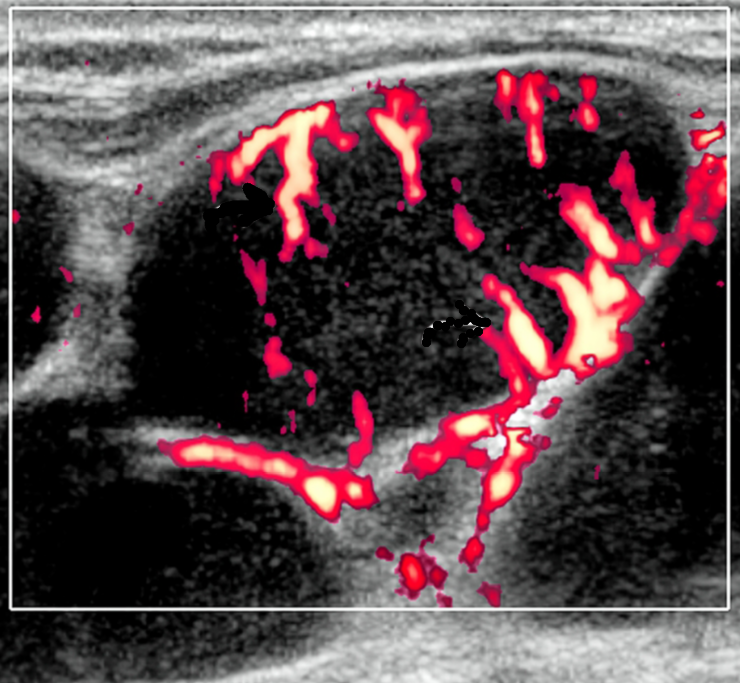
Цветовой допплер: смешанная сосудистая сеть с выраженными внутриузловыми сосудами и наличием периферической сосудистой системы. Одна только периферическая сосудистая сеть редко встречается в узлах НХЛ. Спектральный допплер: переменное интранодальное внутрисосудистое сопротивление, которое носит неспецифический характер.
Результаты КТ. Плотность узлов ≤ мышц. Кальцификация чрезвычайно редка и, если присутствует, обычно после лучевой терапии. При КТ с контрастированием выявляются множественные яйцевидные образования в двух или нескольких цепях лимфатических узлов шеи. Единственный доминирующий однородный узел с рассеянными окружающими меньшими узлами. Лимфатические узлы могут быть различными по внешнему виду, начиная от изоденсных мышц и заканчивая диффузным усилением. Узловые образования могут казаться некротическими с периферическим усилением ободка и центральной частью низкой плотности. Можно увидеть переменную внешность у одного и того же пациента с некоторыми узлами низкой плотности и некоторыми кажущимися некротическими
МРТ данные
• T1WI. Узлы изоинтенсивны для мышц
• T2WI. Узлы гиперинтенсивные для мышц
• T1WI C +. Узлы усиливаются мягким, однородным образом. Некротическая аденопатия усиливается периферически
Результаты ядерной медицины. ПЭТ. Нодальный и ненодальный тип НХЛ сильно зависят от радиофармпрепарата. Изображения с Галлий-67 полезны для скрининга всего тела лимфомы, но имеют низкую специфичность
Дифференциальная диагностика при ультразвуковом исследовании шеи
Патология. Общие характеристики. Этиология. Моноклональная нерегулируемая пролиферация лимфоцитов.
Связанные аномалии. Часто ассоциируется со СПИДом как у детей, так и у взрослых. Нормальная узловая архитектура разрушена лимфомными клетками
Постановка диагноза, оценка и классификация
Критерии постановки стадии лимфом по Ann Arbor
Стадия I: один узловой регион или один экстралимфатический орган
Стадия II: вовлечение ≥2 узловых областей или поражение одиночного внелимфатического органа и смежных узлов на одной стороне диафрагмы
Стадия III: положительные узловые области с обеих сторон диафрагмы
Стадия IV: мультифокальное вовлечение с ≥ 1 экстралимфатическим органом
Клинические проблемы и проявления. Наиболее распространенные признаки / симптомы. Большая, безболезненная, маленькая, резиноподобная опухоль шеи. Системные симптомы: ночные поты, рецидивирующая лихорадка, необъяснимая потеря веса, усталость и кожная сыпь.
Клинический профиль. Безболезненная образование шеи у больного СПИДом чаще всего НХЛ
Демография. Возраст. Медиана: 50-55 лет. Пол. Мужчины: Женщины = 1,5: 1,0
Эпидемиология. НХЛ является вторым наиболее распространенным новообразованием головы и шеи. Неходжкинская лимфома = 5% всех случаев рака головы и шеи. Факторы риска НХЛ. Заболеваемость увеличивается с возрастом и с ослабленным иммунитетом. Четкая связь с вирусом Эпштейна-Барра или HTLV-1, особенно с африканскими лимфоцитами Беркитта и СПИДа.
Заболеваемость. Лимфома Ходжкина: 7000 случаев / год, Естественная история и прогноз. Непредсказуемая естественная история болезни, которая может перейти в постоянную или временную ремиссию или продолжать прогрессировать, несмотря на лучевую и химиотерапию. Прогноз зависит от стадии и реакции на терапию. Результат очень плохой в связанной со СПИДом НХЛ. Расчетные показатели излечения: I и II стадии: 85% с использованием лучевой терапии. Стадии II и IV: 50% с комбинированной лучевой терапией и химиотерапией
Лечение. Выбор лечения НХЛ зависит от стадии, типа клеток, возраста пациента. Обычно лечится с помощью лучевой (XRT) ± химиотерапией. Неходжкинская лимфома, ограниченная головой и шеей, может лечиться только с помощью XRT. Распространенную НХЛ лечат химиотерапией. Трансплантация костного мозга проводится в несколько этапов
Итог