партограмма в акушерстве как заполнять образец заполнения
Партограмма – правила заполнения



Может быть единственным документом наблюдения за течением нормальных родов.
Заводится при поступлении в стационар пациентки с установленным диагнозом: Роды.
Информация о пациентке: Полное имя, число беременностей/число родов, номер истории родов, дата и время поступления в родовой блок, время разрыва плодного пузыря.
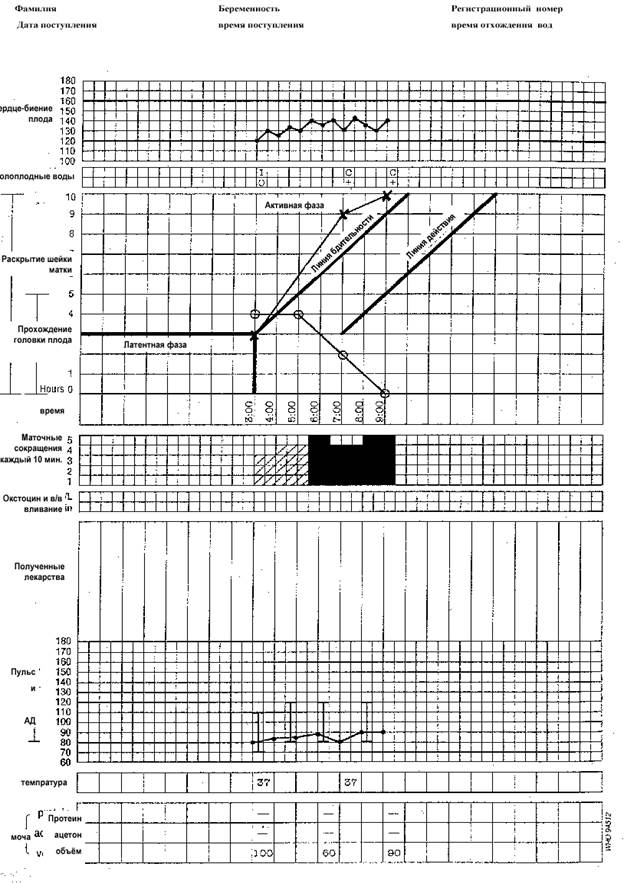
Околоплодные воды: Цвет амниотической жидкости отмечается при каждом вагинальном обследовании:
С: околоплодные воды светлые, чистые
М: воды с меконием (любая интенсивность окраски)
B: примесь крови в водах
A: отсутствие вод/выделений
Конфигурация головки:
— 0 – конфигурации нет
— + швы легко разъединяются
— ++ швы находят друг на друга, но разъединяются при надавливании
— +++ швы находят друг на друга и не разделяются
Раскрытие шейки матки: Оценивается при каждом влагалищном исследовании и отмечается крестиком (х).
Линия бдительности: Линия должна начинаться от точки раскрытия шейки на 3 см. и продолжаться до точки полного раскрытия с шагом 1 см в час.
Линия действия: Параллельно и отступя на 4 часа вправо от линии бдительности
Опускание головки:
Оценку прохождения головки следует проводить путем сначала абдоминального обследования и лишь затем вагинального, чтобы знать, где нащупывать головку при вагинальном обследовании.
1/5 – головка в полости малого таза
Время: откладывается слева от линии. Для удобства заполнения лучше записывать числом кратным 30 мин. Например, 13.00 или 13.30
Сокращения матки: Наряду с раскрытием шейки матки и продвижением головки плода сокращения матки (схватки) служат четким показателем прогресса родовой деятельности. Периодичность схваток откладывается по оси времени.
Каждая клеточка означает одно сокращение.
Окситоцин: При назначении записывается его количество/концентрация и вводимая доза в минуту (в каплях или МЕд) каждые 30 минут.
Назначения лекарств: Фиксируются любые дополнительные назначения лекарств.
Артериальное давление: Фиксируется каждые 4 часа и отмечается линией посередине соответствующей клеточки
Температура тела: фиксируется каждые 4 часа.
Протеин, ацетон и количество мочи: Записывается при каждом мочеиспускании
Пример заполненной партограммы:
Приложение № 3
Основные принципы общения с пациентками и членами ее семьи
Обычно беременность – это время радости и ожидания. В то же время, это и время беспокойства и тревоги. Эффективное проведение бесед с женщиной и ее семьей может помочь укрепить уверенность и доверие женщины к тем людям, которые следят за ее состоянием.
Особенно большие трудности при общении с медицинскими работниками могут возникнуть у пациенток с какими-то осложнениями беременности или родов в объяснении своих проблем. Задача всей команды медицинских работников – уважительное общение с женщиной с тем, чтобы успокоить ее.
Это означает, что весь персонал учреждения:
— Уважает достоинство женщины и ее право на конфиденциальность
— Внимательно и ответственно подходят к нуждам женщины и ее семьи
— Уважительно и без обсуждения, относятся к тем решениям, которые принимает женщина и ее семья в отношении ее лечения
Понятно, что нельзя соглашаться с небезопасным поведением женщины или ее решениями, которые могут привести к запоздалому обращению за помощью или началом ее оказания. Однако, нельзя показывать свое неуважение к женщине или безразличие к тем проблемам, которые явились результатом ее неправильного поведения. Объясните женщине ее проблемы и дайте консультативные советы уже после того, как с осложнениями удалось справиться, а не до или во время разрешения проблемы.
Когда работник здравоохранения разговаривает с женщиной о ее беременности или об осложнениях, он/она должен использовать общедоступную терминологию.
Идеальный подход, который следует применять в большинстве случаев родоразрешения, – это наблюдение и ожидание (вмешательство только в случае необходимости).
Партограмма – правила заполнения
Может быть единственным документом наблюдения за течением нормальных родов
Заводится при поступлении в стационар пациентки с установленным диагнозом: Роды
Информация о пациентке: Полное имя, число беременностей/число родов, номер истории родов, дата и время поступления в родовой блок, время разрыва плодного пузыря.
Околоплодные воды: Цвет амниотической жидкости отмечается при каждом вагинальном обследовании:
С: околоплодные воды светлые, чистые
М: воды с меконием (любая интенсивность окраски)
B: примесь крови в водах
A: отсутствие вод/выделений
Конфигурация головки:
— 0 – конфигурации нет
— + швы легко разъединяются
— ++ швы находят друг на друга, но разъединяются при надавливании
— +++ швы находят друг на друга и не разделяются
Раскрытие шейки матки: Оценивается при каждом влагалищном исследовании и отмечается крестиком (х).
Линия бдительности:Линия должна начинаться от точки раскрытия шейки на 3 см. и продолжаться до точки полного раскрытия с шагом 1 см в час.
Линия действия: Параллельно и отступя на 4 часа вправо от линии бдительности
Опускание головки:
Оценку прохождения головки следует проводить путем сначала абдоминального обследования и лишь затем вагинального, чтобы знать, где нащупывать головку при вагинальном обследовании.
1/5 – головка в полости малого таза
Время:откладывается слева от линии. Для удобства заполнения лучше записывать числом кратным 30 мин. Например, 13.00 или 13.30
Сокращения матки:Наряду с раскрытием шейки матки и продвижением головки плода сокращения матки (схватки) служат четким показателем прогресса родовой деятельности. Периодичность схваток откладывается по оси времени.
Каждая клеточка означает одно сокращение.
Окситоцин: При назначении записывается его количество/концентрация и вводимая доза в минуту (в каплях или МЕд) каждые 30 минут.
Назначения лекарств: Фиксируются любые дополнительные назначения лекарств.
Артериальное давление: Фиксируется каждые 4 часа и отмечается линией посередине соответствующей клеточки
Температура тела: фиксируется каждые 4 часа.
Протеин, ацетон и количество мочи: Записывается при каждом мочеиспускании
Пример заполненной партограммы:
Основные принципы общения с пациентками и членами ее семьи
Обычно беременность – это время радости и ожидания. В то же время, это и время беспокойства и тревоги. Эффективное проведение бесед с женщиной и ее семьей может помочь укрепить уверенность и доверие женщины к тем людям, которые следят за ее состоянием.
Особенно большие трудности при общении с медицинскими работниками могут возникнуть у пациенток с какими-то осложнениями беременности или родов в объяснении своих проблем. Задача всей команды медицинских работников – уважительное общение с женщиной с тем, чтобы успокоить ее. Это означает, что весь персонал учреждения:
· Уважает достоинство женщины и ее право на конфиденциальность
· Внимательно и ответственно подходят к нуждам женщины и ее семьи
· Уважительно и без обсуждения, относятся к тем решениям, которые принимает женщина и ее семья в отношении ее лечения
Понятно, что нельзя соглашаться с небезопасным поведением женщины или ее решениями, которые могут привести к запоздалому обращению за помощью или началом ее оказания. Однако, нельзя показывать свое неуважение к женщине или безразличие к тем проблемам, которые явились результатом ее неправильного поведения. Объясните женщине ее проблемы и дайте консультативные советы уже после того, как с осложнениями удалось справиться, а не до или во время разрешения проблемы.
Когда работник здравоохранения разговаривает с женщиной о ее беременности или об осложнениях, он/она должен использовать общедоступную терминологию.
Идеальный подход, который следует применять в большинстве случаев родоразрешения, – это наблюдение и ожидание (вмешательство только в случае необходимости).
Протокол ведения
Послеродовый период
Послеродовым периодом называют первые 6 недель после родов. За это время в организме женщины происходят существенные изменения, возвращающие её к тому же состоянию, что было до беременности.
Ранний послеродовый период начинается с момента рождения последа и продолжается 2 часа.
Кровопотеря в родах составляет 250-300 мл, не более 0,5% от массы тела женщины.
Первые 2 часа – период опасности послеродового кровотечения.
— пульс, артериальное давление, температура тела;
— состояние матки: консистенция, размеры, болезненность;
— характер кровянистых выделений.
В раннем послеродовом периоде используют окситоцин 5-10-20 ЕД в/в капельно. Через 2 часа перед переводом проводят контроль: пульс, артериальное давление, состояние матки, характер лохий, выделяемой мочи.
Перевод в послеродовое отделение и передача дежурному персоналу.
Наблюдение в послеродовом периоде включает:
— ежедневное измерение температуры (утро, вечер);
— пальпация молочных желез и наблюдение за процессом кормления ребёнка;
— оценка степени инволюции матки;
— оценка функции мочевыделительной системы;
— оценка функции кишечника;
— оценка силы мышц ног и тазового дна.
Осмотр проводится врачом акушером-гинекологом.
Температура. Температуру в послеродовом периоде целесообразно измерять в локтевых сгибах. Возможны два физиологических повышения температуры, которые нельзя относить за счет развития инфекции, если другие признаки последней отсутствуют.
Первое повышение температуры в течение первых суток (чаще первых 12 часов после родов).
Второе повышение температуры на 3-4 сутки послеродового периода:
— начало лактации, прибытие молока;
— на 3-4 сутки микроорганизмы проникают в полость матки, что и сопровождается повышением температуры не выше 37,5° и не отражается на пульсе и общем состоянии родильницы;
— связана с запором, происходит усиленное резорбция эндотоксина из кишечника;
Высота стояния дна матки измеряется сантиметровой лентой при опорожненном мочевом пузыре.
| 1 сутки послеродового периода | дно матки выше лонного сочленения на 13-16 см |
| 2 сутки | 12-15 см |
| 3 сутки | 10-13 см |
| 4 сутки | 9-12 см |
| 5 сутки | 8-10 см |
| 6 сутки | 8 см |
| 7 сутки | 7 см |
| 8 сутки | 6 см |
| 10 сутки | 6-7 см |
Замедление темпов инволюции матки, мягковатая консистенция матки при пальпации и/или болезненность матки является основанием для продления срока пребывания родильницы в акушерском стационаре.
Молочные железы. Изучение состояния молочных желез направлено на своевременную диагностику трещин сосков, лактостаза и серозного мастита. Выявление неразрешающегося лактостаза является основанием для продления времени пребывания родильницы в стационаре.
Неприятный запах лохий нередко сопровождается лихорадкой и болезненностью матки при пальпации, указывает на развитие инфекции. При задержке частей плаценты показано удаление их из полости матки и назначении антибиотиков.
Промежность. Большинство родильниц жалуются на боль в области промежности в первые 3 дня послеродового периода.
При болях в области промежности наиболее эффективно: суппозитории Диклофенака сразу и через 12 часов после родов.
При инфекционном процессе в области швов на промежности проводится промывание раны дважды в день и после очищении раны, появление здоровой грануляционной ткани, накладываются вторичные швы.
Функционирование мочевого пузыря: После проведения проводниковой анестезии отмечается затрудненное мочеиспускание. Для восстановления чувствительности после эпидуральной анестезии требуется до 8 часов. За это время образуется около 1литра мочи, при её задержке возможно тяжелое повреждение детрузора.
Каждую женщину следует попросить помочиться каждые 4 часа после родов. Если мочеиспускание невозможно, следует проводить катетеризацию мочевого пузыря.
Функционирование кишечника: Запоры связаны с нарушением нормальной диеты, а также обезвоживанием во время родов.
Женщине рекомендуют пить достаточное количество жидкости, а также обогатить диету продуктами, содержащими клетчатку.
При неосложненном течении послеродового периода анализ крови проводится на 3 сутки послеродового периода.
УЗИ: На 3 сутки родильницам с факторами риска развития послеродовых инфекционно-воспалительных осложнений проводится УЗИ.
Показания для УЗИ в послеродовом периоде:
— угроза невынашивания при беременности, ИЦН,
— длительный безводный период,
— три и более влагалищных исследований в родах,
— ручное обследование полости матки,
— пребывание в стационаре перед родами более 10 дней.
Клинические показания для УЗИ:
— боли внизу живота и пояснице,
— повышение температуры тела,
— замедленная инволюция матки,
— болезненность матки при пальпации,
— патологический характер лохий,
При УЗИ в послеродовом периоде определяют:
— передне-задний размер тела матки,
На 3 сутки физиологического послеродового периода при продольном сканировании форма матки близка к шаровидной,
на 5 сутки – к овоидной,
на 7 сутки – грушевидной форме.
На 1 сутки – полость матки щелевидная, несколько расширяющаяся в нижней трети с незначительным количеством однородных структур (сгустки);
на 2 сутки – полость матки четко контурируется, щелевидная, содержит небольшое количество эхоструктур (сгустки);
на 3 сутки в полости матки определяется небольшое количество эхо-структур.
Изменение родовых путей. На 2-3 сутки после родов внутренний зев остается раскрытым на 2-3 см.
К концу первой недели после родов шейка матки формируется окончательно, но зев пропускает 2 см.
К концу второй недели внутренний зев закрывается полностью. Наружный зев остается открытым.
| Поздние послеродовые кровотечения. Развиваются через 24 часов – 6 недель после родов. Чаще всего они возникают между 7 и 14 днями послеродового периода. Причина, как правило, заключается в задержке частей плаценты в матке. Другими причинами являются: эндометрит, нарушение свертывающей системы крови. |
Плановое обследование родильницы проводят амбулаторно:
через 7 дней после выписки из стационара и через 6 недель.
При неосложненном течении послеродового периода родильница может быть выписана на 3-4 сутки послеродового периода с передачей патронажа в женскую консультацию.
Швы на промежности снимаются в амбулаторных условиях.
Рекомендации по контрацепции предоставляются в акушерском стационаре и женской консультации.
Оформление партограммы
Для оформления партограммы необходимо перейти в историю болезни пациентки модуля «Стационар». Подробное описание перехода представлено в разделе Ведение родовой деятельности.
Партограмма состоит из блока «Форма партограммы» с общими данными пациентки и блока «График партограммы», который отображается после заполнения формы.
Вид блока «Форма партограммы» показан на рисунке.
На нем присутствуют следующие поля:
Отделение, в котором находится пациент
Выбрать отделение из выпадающего списка с помощью кнопки
Выбрать сотрудника, прикрепленного к пациенту, из выпадающего списка с помощью кнопки 
Выбрать вид финансирования из выпадающего списка с помощью кнопки
Указать дату и время поступления с помощью календаря
Ввести регистрационный номер
Срок беременности пациентки на момент родовой деятельности
Ввести срок беременности пациентки на момент родовой деятельности
Ввести безводный период с помощью календаря
Для отображения блока «График партограммы» необходимо:
На блоке «График партограммы» присутствуют следующие элементы:
При нажатии на кнопку открывается окно печати партограммы
При нажатии на кнопку откроется форма для добавления информации об истории родов. Подробнее описано в разделе Работа с данными партограммы в окне Внесение данных
Графическое отображение в динамике сердцебиение плода в определенный момент времени
Нажать на зону «Сердцебиение плода», откроется форма «Сердцебиение плода» в режиме добавления. Описание формы представлено в разделе Добавление показателя сердцебиения плода
Раскрытие шейки матки/ Расположение головки в плоскости таза
Добавление данных на график партограммы осуществляется через:
Добавление данных через область отображения графика партограммы
Для добавления данных через область отображения графика партограммы необходимо:
Изменение данных через область отображения графика партограммы
Для и зменения данных через область отображения графика партограммы необходимо:
Удаление данных через область отображения графика партограммы
Для удаления данных через область отображения графика партограммы необходимо:
Печать партограммы
Для печати партограммы необходимо:
Алгоритм заполнения партограммы



Партограмма – это наиболее простое, но эффективное средство графического ведения родов.
Цель партограммы – точное отражение динамики родового процесса с обязательной характеристикой состояния матери и плода.
Наиболее важными составляющим партограммы являются:
· Графическое изображение динамики раскрытия шейки матки;
· Продвижение предлежащей части плода;
· Графическое отображение наиболее выраженных критериев состояния матери, плода и течения родов – Ps, АД, температура тела, конфигурация головки, сердцебиение плода.
Многоцентровые исследования ВОЗ доказали преимущественную эффективность партограммы, по сравнению с рутинной записью в истории родов.
Введение в партограмму.
Партограмма представляет собой запись всех наблюдений за состоянием женщины в динамике родов. Особенностью партограммы является динамика раскрытия шейки матки, установленная на основе вагинального обследования. Первые отметки о раскрытии шейки матки в активной фазе родов делаются вдоль Линии бдительности. В идеальной ситуации роды протекают вдоль Линии бдительности. Ведется наблюдение, но действий не требуется. Если роды протекают медленнее (слабость родовой деятельности или другие причины), то данная кривая будет перемещаться в направлении Линии действия или за пределами ее, тогда необходимо подумать о соответствующем вмешательстве. Значение этих линий заключается в том, что они помогают профессионалам распознать отклонения в течении родов раньше, чем это было бы в случае только словесного описания.
При физиологическом течении родового процесса графическое изображение фиксируется вдоль линии бдительности. Ведется наблюдение и психологическая поддержка роженицы, но не проводится никаких коррективных действий медицинского или инструментального характера.
Информация о пациентке: полное имя, количество беременностей и родов, номер истории родов, дата и время поступления в родовой блок, время излития околоплодных вод.
Частота сердечных сокращений плода: фиксируется каждые полчаса (выслушивается каждые 15 минут) – отмечается точкой.
Околоплодные воды: цвет амниотической жидкости отмечается при каждом вагинальном обследовании.
I – плодный пузырь цел, С – околоплодные воды светлые, чистые, М – воды с меконием, В – примесь крови в водах, А – отсутствие вод, выделений
Конфигурация головки:
Раскрытие шейки матки: оценивается при каждом влагалищном исследовании и отмечается крестиком (x)
Линия бдительности: линия должна начинаться от точки раскрытия шейки на 3 см. и продолжаться до точки полного раскрытия с шагом 1 см.в час.
Линия действия: проходит параллельно линии бдительности, отступя на 4 часа вправо.
Опускание головки: оценку прохождения головки следует проводить путем сначала абдоминального обследования и лишь затем вагинального:
Время: отмечается слева от линии. Для удобства заполнения лучше записывать числом кратным 30 мин. например, 13.00 или 13.30
Сокращения матки: наряду с раскрытием шейки матки и продвижением головки плода сокращения матки (схватки) служат четким показателем родовой деятельности. Периодичность схваток откладывается по оси времени. Каждая клеточка означает одно сокращение. Различная интенсивность штриховки отражает интенсивность схваток.
Окситоцин: при назначении записывается его количество/концентрация и вводимая доза в минуту (в каплях или единицах) каждые 30 минут.
Назначения лекарств: фиксируются любые дополнительные назначения лекарств.
Пульс: каждые 30 минут отмечается точкой.
Артериальное давление: фиксируется каждые 4 часа и отмечается линией посередине соответствующей клеточки.
Температура тела: фиксируется каждые 4.
Протеин, ацетон и количество мочи: записывается при каждом мочеиспускании.