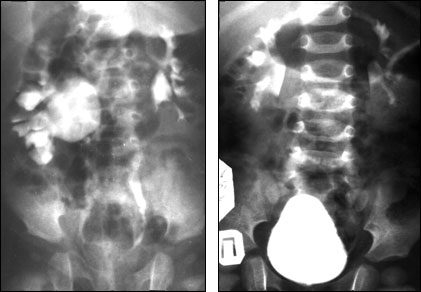
пиелоэктазия правой почки у ребенка 1 год
Чем опасны заболевания почек у детей?
Любое недомогание малыша, даже самое, на первый взгляд, незначительное вселяет в родителей первобытный ужас и панику, заставляя мучиться вопросом: чем можно помочь? Что уж говорить о сложных и достаточно тяжелых заболеваниях.
К великому сожалению, количество детей с различной патологией почек за последние несколько лет значительно увеличилось. Дают о себе знать и неблагополучная экологическая ситуация и осложнения инфекционных болезней. Врачи говорят о том, что практически каждый шестой ребенок, страдает какой-либо нефроурологической патологией. И такие данные не могут не пугать, ведь почки – это один из тех органов, которые обуславливают «чистоту» организма, отвечая за выведение из него токсических веществ и продуктов распада, являясь как бы природным фильтром. Что должны знать родители, чтобы уберечь почки ребенка, и что рекомендуют специалисты? Слово детскому нефрологу ОКДЦ Алексею Кожину
Наблюдаться с рождения
Дело в том, что к моменту рождения их развитие еще не завершено. Фильтрующая поверхность почек новорожденного в 5 раз меньше, чем у взрослого, однако уже к полугоду у большинства детей она достигает значений, близких к таковым у взрослых. По мере взросления процессы выделения становятся все совершеннее. Однако адаптационные способности детского организма хуже, чем взрослого, особенно в так называемые критические периоды созревания. Их три: от новорожденности до 2-3 лет, от 4-5 до 7-8 лет и подростковый, в котором происходит резкое изменение обмена веществ под влиянием гормонов.
Риск развития заболеваний почек высок у тех детей, чьи родители страдают пиелонефритом, обменными заболеваниями (мочекаменная болезнь,артрозы, ферментопатии), эндокринными, расстройствами (ожирение, заболевания щитовидной железы). Около 50% детей, прошедших реанимацию новорожденных, к сожалению, имеют патологии почек.
У младенцев обменную нефропатию мама может заподозрить сама — по слишком ярким пятнам на пеленках — мочекислый диатез проявляется необычно интенсивным окрашиванием мочи. Сориентироваться в дальнейшем обследовании и лечении поможет анализ мочи.
Насторожить в плане врожденной патологии почек может также отсутствие мочеиспускания у новорожденного более 24-48 часов после рождения, отеки, повышение артериального давления. При врожденной аномалии почечных сосудов требуется своевременное хирургическое вмешательство.
Боли в животе у детей младшего возраста даже без изменений в моче часто могут быть связаны с аномалиями органов мочевой системы. Дизурия — боль или резь при мочеиспускании, учащение или урежение мочеиспусканий, недержание или неудержание мочи указывают на возможность инфекции мочевых путей. Врожденные изменения в мочевыделительной системе, сопровождающиеся обратным забросом мочи из мочевого пузыря, часто предрасполагают к инфекции мочевых путей, в том числе пиелонефриту.
Во всем виновата инфекция?
Если не провести все необходимые лабораторные исследования, не пройти консультацию детского гинеколога, не выполнить УЗИ почек, с полным мочевым пузырем и замером толщины стенки мочевого пузыря, установить причины, которые привели к данному заболеванию, будет сложно.
Второй причиной вульвовагинита может стать инфицирование от взрослых посредством постельного белья, на котором находятся выделения взрослой женщины или мужчины, пластмассовая мебель в аквапарках и бассейнах, на которых посидел больной взрослый; а так же при посещении туалетов в школах и детских садах через унитаз.
Диагноз поставлен – как лечить?
Практически все часто встречающиеся заболевания почек лечатся комбинированно: антибактериальная терапия в инъекциях или таблетках сочетается с использованием гинекологических свечей и промыванием вагины.
Для лечения цистита также необходима комбинированная терапия: антибактериальные препараты в сочетании с внутрипузырными промываниями антисептиками мочевого пузыря через уретральный катетер, а также физиотерапия на область мочевого пузыря. При неправильной тактике диагностики и лечения инфекции мочевых путей, дети годами получают по несколько курсов антибактериальной терапии в год с кратковременным эффектом.
Поэтому при выборе индивидуальной схемы лечения так важно посоветоваться не только с детским нефрологом, и с детским гинекологом, но и с урологом для проведения цистоскопии – это инструментальное обследование мочевого пузыря.
Сколько пьет ваш ребенок?
О чем нам расскажет УЗИ?
Родители часто приходят на прием к нефрологу за разъяснением данных УЗИ почек. Этот метод очень нужен каждому врачу : он описывает, как выглядят почки, дает представление об анатомии органа. Однако на основании УЗИ далеко не всегда удается сразу поставить окончательный диагноз. Этот метод требует уточнения другими более точными рентгеноурологическими исследованиями. При этом очень важно, на каком аппарате выполнено УЗИ, и насколько был опытен специалист, выдавший заключение.
Почему же пиелонефрит возвращался вновь и вновь? Хронический пиелонефрит часто называют вторичным пиелонефритом, так как в основе этого заболевания лежит сочетание инфекции мочевых путей и нарушение уродинамики, или оттока мочи из почек или мочевого пузыря. Если вам назначили антибактериальную терапию без выяснения причин пиелонефрита, то настоящей ремиссии болезни вы не получите. Пиелонефрит будет возвращаться. И в этой ситуации вам нужен грамотный нефролог, а, возможно, и уролог, который проведет все необходимые обследования и установит истинную причину нарушений.
Всегда надо помнить о главном
Такие заболевания почек лечились длительно, в нефрологических клиниках, с применением гормональной терапии. Поэтому не забывайте о том, что лучше дать ребёнку овощи и фрукты, соответствующие сезону и выращенные в собственном огороде, чем недоброкачественный продукт неизвестного происхождения.
На фоне герпес-вирусной инфекции возникают нефриты и циститы, которые невозможно вылечить без полной ликвидации основной вирусной инфекции. Дети с таким диагнозом нуждаются в консультации иммунолога и нефролога с проведением ИФА-диагностики для определения активности вирусной инфекции.
Лечение заболеваний почек невозможно без современной диагностической базы. Это хорошо знают специалисты Областного консультативно-диагностического центра, где сосредоточена новейшая аппаратура экспертного класса и внедрены европейские стандарты обследования.
Недаром, в последнее врем, в ОКДЦ вырос и поток маленьких пациентов. В этом ведущем лечебном учреждении ЮФО теперь принимают не только педиатры, но и детские врачи практически всех узких специальностей.
Пиелоэктазия правой почки у ребенка 1 год
Что такое воспаление почечной лоханки (пиелонефрит)?
Инфекция верхних мочевыводящих путей (вызываемая в основном бактериями) и одно из самых распространенных заболеваний почек. Воспаление почечной лоханки (пиелонефрит) может быть острым или хроническим. Как правило, воспаление поражает только одну почку. Если острое воспаление почечной лоханки не лечить, оно может перерасти в хронический пиелонефрит.
Данная форма заболевания поражает почку медленно и постоянно, ткань рубцуется на протяжении многих лет. В основном в течение длительного времени не возникает никаких симптомов («бессимптомное» течение).
Симптомы при подозрении на пиелонефрит
Однако в какой-то момент времени хронический пиелонефрит может вызвать симптомы, которые, однако, менее специфичны:
Обычно хронический пиелонефрит протекает без повышения температуры тела (жар, максимум слегка повышенная температура тела). Тем не менее, время от времени могут возникать обострения болезни. Они сопровождаются лихорадкой и другими симптомами, которые возникают и при остром воспалении почечной лоханки.
Поскольку почки участвуют в процессе кроветворения, хронический пиелонефрит может привести к малокровию (анемии). Кроме того, так как больная почка выводит меньше жидкости из организма, может развиться гипертония.
Вследствие хронических воспалительных процессов функциональная ткань почек постепенно превращается в нефункционирующую рубцовую ткань. Таким образом, пораженная почка может выполнять свою работу все хуже и хуже – это может перерасти в острое нарушение функции почек (почечную недостаточность) вплоть до хронической почечной недостаточности (ХПН).
Что включает в себя диагностика почек?
1. Общий анализ мочи:
2. Развернутые анализ крови:
3. Диагностическая визуализация:
Какое лечение при воспалении почечной лоханки?
Острый пиелонефрит в большинстве случаев вызывается бактериями. Поэтому его в первую очередь лечат:
Антибиотикотерапия обычно длится одну неделю, при определенных обстоятельствах и дольше.
Последующие обострения заболевания также лечат антибиотиками.
Гидронефроз
ТАКТИКА ЛЕЧЕНИЯ ГИДРОНЕФРОЗА У ДЕТЕЙ МЛАДШЕГО ВОЗРАСТА
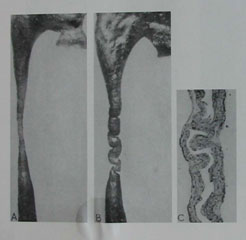
Гидронефроз (Обструкция пиелоуретерального сегмента) – это расширение коллекторной системы почки (лоханки и чашечек) в результате нарушения пассажа мочи в прилоханочном отделе мочеточника. Суть порока в нарушении проходимости мочи из лоханки в мочеточник.
Признаки сужения прилоханочного отдела мочеточника могут выявляться у детей во всех возрастных группах. В настоящее время с развитием ультразвуковой диагностики и проведением мониторинга состояния плода на ранних стадиях беременности удается выявлять данную патологию еще внутри утробно. По данным Colodny (1980) обструкция пиелоуретрального сегмента составляет до 80% от всех аномалий фетальной почки сопровождающихся расширением коллекторной системы. Расширение лоханки и чашечек на ранних стадиях беременности наблюдается довольно часто у 1:800 плодов. К моменту родов расширение чашечно-лоханочной системы (ЧЛС) выявляют в два раза реже у 1:1500 новорожденных (M.Ritchey 2003). Однако диагноз гидронефроз подтверждается только у трети из этих детей. В отдельных случаях сужение прилоханочного отдела мочеточника может возникать в пубертатном периоде или во взрослом возрасте. Причиной гидронефроза у подобных больных обычно бывает сдавление мочеточника дополнительным сосудом, идущим к нижнему полюсу почки Препятствие току мочи может быть не постоянным (перемежающийся гидронефроз) и зависеть от положения тела больного. За счет смещения почки вниз в положении стоя Marshall (1984).
Обструкция в пиелоуретеральном сегменте в два раза чаще наблюдается у мальчиков, особенно при выявлении патологии в периоде новорожденности Robson (1977). Доминирует левостороннее поражение почки, в неонатальном периоде гидронефроз слева встречается 66% больных. Двусторонний стеноз прилоханочного отдела мочеточника наблюдается в 5-15% случаев Williams (1977).
Причины возникновения гидронефроза:
А. Сужение мочеточника за счет уменьшения внутреннего просвета ( Intrinsic) (сегментарная дисплазия,вр.стеноз) (Рис.1).
Б. Сдавление просвета мочеточника снаружи (Extrinsic) пересекающим сосудом, добавочным или нижнеполярным сосудом почки (Рис.2), опухолью, инфильтратом (воспалительный процесс в забрюшинном пространстве)
Рис.1 Сужение мочеточника за счет уменьшения внутреннего просвета (Intrinsic)
Б. Stephens (1980) выявил клапанообразные поперечные складки слизистой оболочки мочеточника препятствующие пассажу мочи.
Рис.2. Сдавление мочеточника абберантным (отклоненным) сосудом
В последнее десятилетие отмечается значительный прогресс в лечении гидронефроза, однако дети младшего возраста составляют наиболее сложную группу этих больных. Широко обсуждаются показания к операции, оптимальный возраст и метод хирургического вмешательства, показания к удалению гидронефротической почки.
Показания к операции
Отсутствует прямая связь величины расширения ЧЛС и степени сужения прилоханочного отдела мочеточника. Сохраненная сократительная способность лоханки, позволяет долгое время обеспечивать эвакуацию мочи через суженный участок мочеточника. Провакационные пробы с диуретической нагрузкой позволяют определить особенности эвакуации мочи из лоханки при увеличенном объеме выделения мочи.
Поэтому показания к оперативному лечению в настоящее время выставляют на основании не только больших размеров лоханки, но и доказанных (специальными обследованиями) признаков обструкции (сужения) в прилоханочном отделе мочеточника.Кроме того сроки проведения операции во многом зависят от степени снижения функции почки по данным нефросцинтиграфии.
Наиболее распространенным диагностическим тестом для определения показаний к операции в экономически развитых странах считается радиоизотопное обследование с лазиксной нагрузкой, либо УЗИ с лазиксной нагрузкой.
В настоящее время наиболее информативными методами выявления обструкции пиелоуретрального сегмента считают ультразвуковое исследование, экскреторную урографию и радиоизотопное исследование. УЗИ прекрасный метод скринингового обследования, при котором выявляется расширение лоханки и чашечек у детей любого возраста, в том числе и у новорожденных. У младенцев первых месяцев жизни необходимо проводить дифференциальный диагноз гидронефроза с пиелоэктазией или функциональным расширением ЧЛС, которое исчезает самостоятельно в течении 3-6 мес.
УЗИ с лазиксной нагрузкой позволяет уточнить данный диагноз. Перед исследованием проводится водная нагрузка (в\в капельное введение глюкозы 5% из расчета 15мл\кг веса за 30 мин до исследования). Детей старшего возраста просят опорожнить мочевой пузырь. Грудному ребенку устанавливают уретральный катетер на весь период исследования, чтобы исключить ложноположительный результат, обусловленный переполненным мочевым пузырем. Измеряется поперечный максимальный размер лоханки и чашечек в стандартном положении. Далее вводят лазикс в\в из расчета 0,5-1.0мг/кг. Затем измеряют размеры лоханки и чашечек через 10,20,40,60,120 минут после введения лазикса.
Признаками органической обструкции считают:
Рис.4. Радиоизотопное обследование с лазиксной нагрузкой. Нормальное выведение изотопа левой почкой. Замедленное выведение радиофармпрепарата правой почкой (через тридцать минут более половины изотопа остается в почке) (BG Cilento 1998).
Если по данным радиоизотопного исследования (сцинтиграфии) почка обеспечивает более 10% общей функции, то целесообразно произвести пиелопластику, а не нефрэктомию C.Mann (1997). В сомнительных случаях выполняют пункционную нефростомию, с последующей оценкой объема, концентрации мочи выделяемой пораженной почкой, изучают динамику кровотока после декомпрессии коллекторной системы.
Хотя ренальная сцинтиграфия с 99m Tc (технецием) дает довольно ценную информацию при обструкции ПУС, иногда желательно определить также глубину поражения кортикального слоя почки и парциальную функцию. Наиболее информативным в этом плане является исследование с изотопом DMSA (dimercaptosuccinic acid).
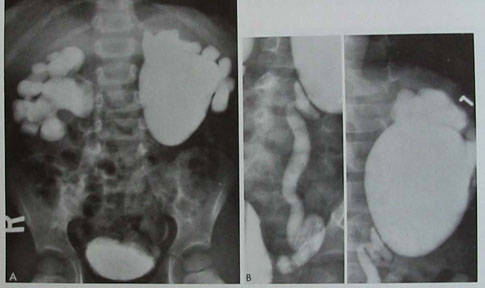
Урологическое обследование при обструкции пиелоуретрального сегмента (ПУС) должно включать и микционную цистоуретрографию для исключения пузырно-мочеточникового рефлюкса (ПМР). При ПМР высокой степени может возникать расширение почечной лоханки и перегиб пиелоуретрального сегмента. Незначительный пузырно-мочеточниковый рефлюкс иногда сопровождает классическую обструкцию ПУС. D.Ellis (1997) (Рис.5). Традиционная экскреторная урография по данным отечественной литературы остается в настоящее время основным методом подтверждения гидронефроза. Важным дополнением является катетеризация мочевого пузыря во время исследования у младенцев и полное опорожнение детрузора до обследования у старших детей. Однако нужно знать, что экскреторная урография дает только общие представления о функции почки. Цифровые же данные динамики функции почки можно получить только при нефросцинтиграфии.
Рис.5. А. Экскреторная урография выявила у мальчика 4-х лет с повторными болями в животе и подъемами температуры двусторонний гидронефроз.
В. Предоперационная микционная цистография установила двусторонний ПМР 4 ст. с обеих сторон. (SB Bauer,Campbell’s Urology 1997)
На экскреторных урограммах в случае гидронефроза отмечается расширение лоханки и чашечек, мочеточник не контрастируется, либо определяется в дистальных отделах без признаков расширения диаметра. Максимальное увеличение размеров коллекторной системы почки наблюдается на поздних или отсроченных снимках (40 минута, 90 мин., 3часа.). Лазиксная проба на фоне экскреторной урографии используется для уточнения диагноза преимущественно у старших детей (Н.А.Лопаткин, А.Г.Пугачев (1984). Методика данного исследования заключается в следующем: ребенок предварительно обильно поится (гидратация), опорожняет мочевой пузырь. Первый исходный снимок выполняется на 15 мин. после введения контрастного вещества ( в стандартных возрастных дозировках). Далее внутривенно вводится лазикс из расчета (1мг/кг). Выполняются 3 снимка на 1мин.,5мин. и 10 мин. после введения лазикса. Признаками обструкции считают увеличение размеров лоханки и чашечек на 30% по сравнению с исходными размерами (15 мин.).
В редких случаях, несмотря на проведенные лазиксные пробы и инфузионную ренальную сцинтиграфию, диагноз обструкции остается сомнительным. В таких случаях может быть показано исследование константы перфузорного давления. В 1973 году Whitaker описал метод определения константны скорости перфузии почечной лоханки, составляющей в норме 10 мл/мин. Он пришел к заключению, что разница в давления в почечной лоханке и мочевом пузыре менее 13 см Н2О является нормой. Увеличение этого показателя выше 22см Н2О говорит об обструкции. Измерение давления в лоханке в классическом варианте пробы выполняют при пункции коллекторной системы в поясничной области. В связи с плохой воспроизводимостью результатов теста Whitaker некоторые исследователи предложили определять перфузию почечной лоханки при постоянном давлении с измерением прохождения жидкости через мочеточник для выяснения вопроса – имеется ли обструкция или нет Ripley (1982). Эти методы однако, обычно требуют в детском возрасте общего наркоза, а поэтому применение их у детей ограничено D.Ellis (1997).
Оперативное лечение гидронефроза при установленном диагнозе целесообразно провести в течение 1 года жизни ребенка, оптимальный возраст 4-6 мес. (Perlmutter et al., 1980; Roth and Gonzales,1983; King et al., 1984). Возраст 4-6 мес. считается идеальным для проведения комплекса урологических обследований по выявлению характера обструкции мочеточника со стороны функции почек (радиоизотопное обследование у новорожденных нередко малоинформативно или дает недостоверные результаты). Пластика ПУС у новорожденных возможна, но сопряжена в большими анестезиологическими и операционными рисками. К 4-6 мес. ребенок почти удваивает свой вес и значительно увеличивает длину тела, соответственно становятся больше размеры почки и мочеточника. Эти аспекты позволяют более надежно выполнить пластику мочеточника и получить лучшие результаты.
Большинство европейских клиник следуют стандартам F.Ransly (известный детский уролог. Лондон), созданным на основании 20 летнего опыта лечения новорожденных детей с гидронефрозом.
Пренатально диагносцированный гидронефроз:
1. Односторонний гидронефроз:
А. Передне-задний размер лоханки меньше 12мм.
У детей без расширения лоханки нет риска оперативного вмешательства 0%.УЗИ в 1неделю, триметоприм до 6-12 мес, проведений НСГ (нефросцинтиграфии статика) не обязательно, но возможно в 3 мес. Далее УЗИ в 3мес, 1год, 2,5,10лет.
Б. Размер лоханки 13-19 мм: тоже + НСГ в 3мес и 1год, возможно в 2,5 и 10 лет. При улучшении или стабилизация размеров ЧЛС можно не проводить РИИ.
В. Лоханка 20-50 мм: НСГ в 1мес. По его результатам деление на 4 группы:
А) функция ниже 10%- нефрэктомия
Если наблюдается ухудшение функции почки или функция не изменилась, но нарастает расширение ЧЛС на УЗИ, то пиелопластика, остальные переходят в группу Д.
Г)- »40% УЗИ в 6 мес., 1год, и каждый год далее.
Радиоизотопное исследование проводится повторно только если увеличивается ЧЛС. Операция показана при ухудшении функции меньше 40 %, или появлении симптомов.
Процент оперативных вмешательств :
Методы операции.
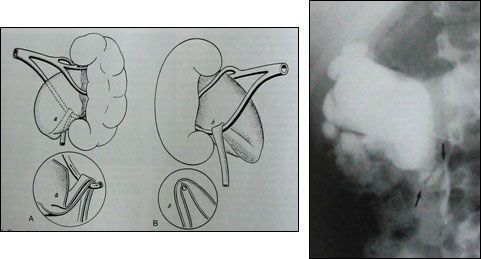
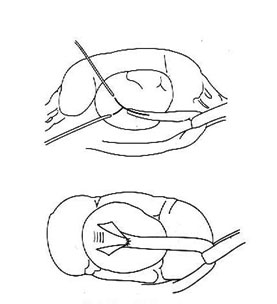
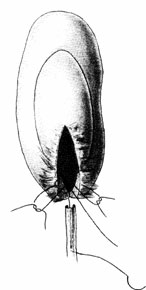
1. При лечении гидронефроза операцией выбора (золотой стандарт) остается пластика прилоханочного отдела мочеточника по Хайнсу-Андерсену (Рис.6).
Рис.6 Операция Хайнса-Андерсена.
А. Определение зоны стеноза мочеточника. Б. Иссечение стеноза, резекция лоханки, рассечение мочеточника вдоль.В. Формирование лоханочномочеточникового анастомоза.
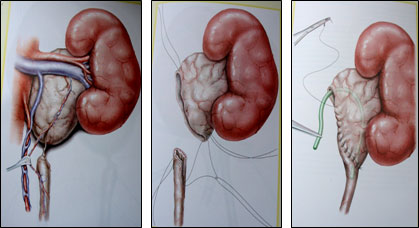
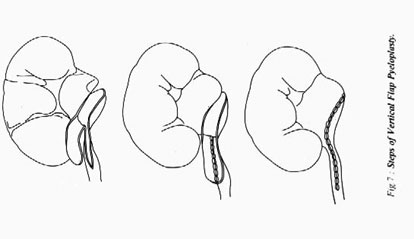
2. Пиелопластика вертикальным лоскутом
Рис.7 Этапы пластики лоханочномочеточникового сегмента вертикальным лоскутом лоханки.
3.Пиелопластика Y-V образная (Foley)
Рис.8 Схема пластики мочеточника по Фолею
4. Уретерокаликоанастомоз. Вариант соединения мочеточника с нижней чашечкой (при внутрипочечной лоханке
Рис.9 Схема операции уретерокаликоанастомоз
Лечение гидронефроза у детей до недавнего времени сопровождалось высоким процентом послеоперационных осложнений, достигающим 20-36% [1,2,3]. На сегодня в лечении гидронефроза существуют определенные достижения. Широкое использование УЗИ улучшило диагностику гидронефроза, в том числе и в пренатальном периоде. Усовершенствование методик операций, прецизионный шов, оптимальный выбор шовных материалов, рациональная антибактериальная терапия позволили снизить процент осложнений до 4-8%.[2,5,7,8]
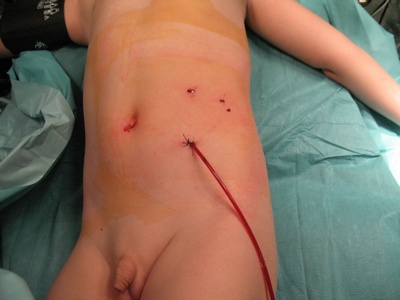
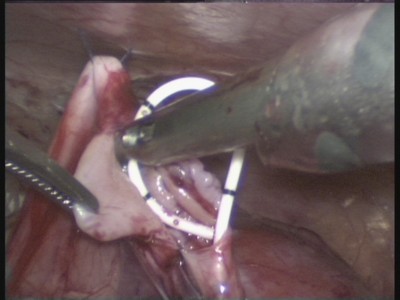
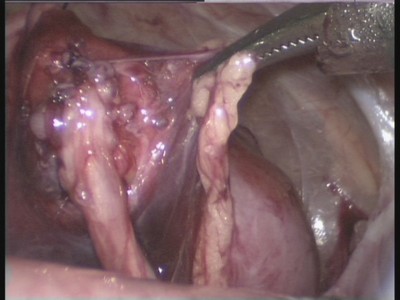
Последние 10 лет мы выполняем операции по поводу гидронефроза из лапароскопического доступа.Успешно оперированы более 185 больных
Рис. 11. Ребенок 2 лет после лапароскопической пластики ЛМС по поводу гидронефроза.Имеется толька трубка – страховочный дренож из брюшной полости на 3-5 дней.
Рис. 12. Ребенок 5 лет после лапароскопической операции.
Рис.12. Лапароскопическая операция.
Рис. 13. Установка внутреннего стента в мочеточник
Рис.14. Внешний вид сформированного анастомоза лоханки с мочеточником
Рис.15. Рентгенограмма ребенка с гидронефрозом справа (абберантный сосуд). Тот же больной через 1 год после операции.
В качестве иллюстрации представляем видеофрагмент лапароскопической пиелопластики при лечении гидронефроза.
Критерии дифференциальной диагностики пиелоэктазии и гидронефроза у детей
Кафедра детской хирургии РГМУ (зав.кафедрой, д.м.н., проф. Разумовский А.Ю.)
Морозовская детская городская клиническая больница ДЗ г. Москва, ДГКБ № 13 им. Н.Ф. Филатова ДЗ г. Москва.
Пиелоэктазия нередко рассматривается как стадия гидронефроза. В тоже время имеющееся расширение лоханки у детей грудного и раннего возраста нередко носит транзиторный характер, может самопроизвольно уменьшиться и даже полностью исчезнуть, что затрудняет выбор адекватной тактики.
Цель. Целью нашего исследования явилось установление дифференциально-диагностических критериев пиелоэктазии и гидронефроза на основании определения параметров почечного кровотока и оценки состояния почечной паренхимы и ЧЛС, исследование факторов роста определяющих нефрогенез.
Эпидермальный фактор роста (EGF) в моче исследовался до операции у детей с гидронефрозом, а так же у пациентов с пиелоэктазией.
У трех пациентов зафиксировано увеличение поперечного размера лоханки от 8-10 мм до 18 мм и резко выраженное снижение концентрации EGF в моче (1,4 – 1,4 – 2,2 ng/ml), что было расценено как наличие обструктивного процесса. При проведении в дальнейшем хирургической коррекции установлено, что причиной обструкции во всех случаях являлся аберрантный сосуд.
Таким образом, у детей раннего возраста пиелоэктазия в подавляющем числе случаев является функциональным состоянием и не требует хирургической коррекции. При отсутствии изменений со стороны паренхимы, показателей почечного кровотока и анализов мочи, повышении IR мочеточниково-пузырных выбросов возможно динамическое наблюдение. Cнижение EGF в моче, позволило выделить из группы детей с пиелоэктазией, пациентов с тенденцией развития гидронефроза, которым потребовалось выполнение оперативных вмешательств.