поджелудочная железа располагается по отношению к брюшине интраперитонеально
V. Расположение органов живота по отношению к брюшине (интраперитонеальное, мезоперитонеальное и экстраперитонеальное)
Органы живота по отношению к брюшине могут находиться
1) Орган, покрытый брюшиной со всех сторон, расположен внутрибрюшинно (интраперитонеально).
Интраперитонеально (внутрибрюшинно) расположены желудок, тощая, подвздошная, слепая кишка, червеобразный отросток, поперечная ободочная кишка, сигмовидная ободочная кишка, верхняя часть прямой кишки. Они покрыты висцеральной брюшиной со всех сторон, кроме мест прикрепления брыжеек. Также внутрибрюшинно расположены луковица (начальная часть) двенадцатиперстной кишки, хвост поджелудочной железы, селезенка, матка, маточные трубы, яичники.
2) Орган, покрытый брюшиной с трёх сторон и не покрытый брюшиной с одной из сторон, расположен мезоперитонеально.
Органы, занимающие мезоперитонеальное положение (покрыты брюшиной с трех сторон): печень, желчный пузырь, восходящая и нисходящая ободочная кишка, средняя часть (ампулярная часть) прямой кишки, наполненный мочевой пузырь.
3) Орган, покрытый брюшиной лишь с одной поверхности, расположен ретроперитонеально (экстраперитонеально).
VI. Отделы и области переднебоковой брюшной стенки.
Передняя брюшная стенка располагается между правой и левой задними подмышечными линиями (кпереди от них).
Она разделяется на отделы двумя линиями (плоскостями), проведенными
— горизонтально между нижними точками Х ребер (подрёберная плоскость) или горизонтально через середину расстояния между верхним краем рукоятки грудины и лобковым симфизом (транспилорическая плоскость) и
— между верхними передними подвздошными остями (межостевая плоскость) или между подвздошными бугорками (межгребневая плоскость).
Этими отделами являются:
чревье (mesogastrium) и
Двумя вертикальными линиями (среднеключичными линиями), которые идут по латеральным краям прямых мышц живота, переднюю брюшную стенку делят на 9 областей.
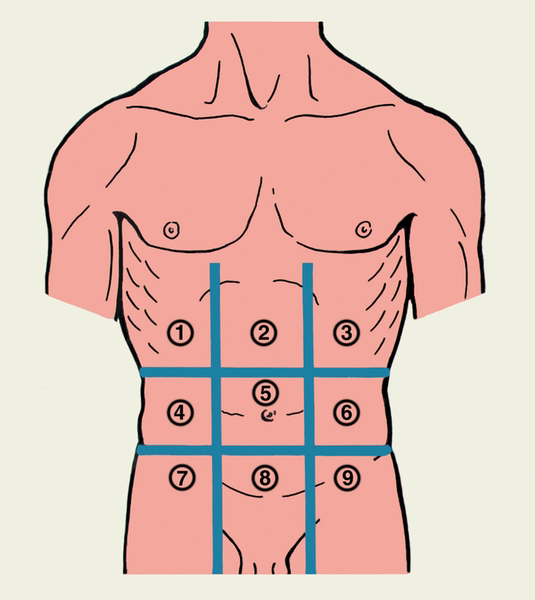
Рис. 6. Области передней брюшной стенки:
1 — правая подреберная; 2 — надчревная; 3 — левая подреберная; 4 — правая боковая; 5 — пупочная; 6 — левая боковая; 7 — правая паховая; 8 — лобковая; 9 — левая паховая.
VII. Проекции органов на области передне-боковой брюшной стенки
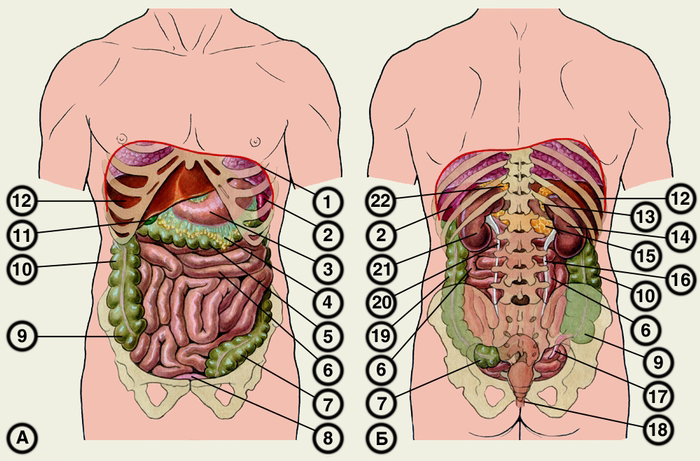
Рис. 7. Топография органов живота: А — вид спереди; Б — вид сзади;
1 — проекция диафрагмы, 2 — селезенка, 3 — желудок, 4 — большой сальник, 5 — поперечная ободочная кишка, 6 — тонкая кишка, 7 — сигмовидная ободочная кишка, 8 — мочевой пузырь, 9 — слепая кишка, 10 — восходящая ободочная кишка, 11 — желчный пузырь, 12 — печень, 13 — правый надпочечник, 14 — правая почка, 15 — поджелудочная железа, 16 — правый мочеточник, 17 — червеобразный отросток, 18 — прямая кишка, 19 — нисходящая ободочная кишка, 20 — левый мочеточник, 21 — левая почка, 22 — левый надпочечник.
Тут вы можете оставить комментарий к выбранному абзацу или сообщить об ошибке.
Поджелудочная железа
Поджелудочная железа,pancreas, является железой смешанной секреции: экзокринная часть вырабатывает панкреатический сок, участвующий в переваривании белков, жиров и углеводов; эндокринная часть – поджелудочные островки (Лангерганса) продуцирует гормоны (инсулин, глюкагон, соматостатин и др.), регулирующие углеводный и жировой обмены. Секрет поступает в нисходящую часть двенадцатиперстной кишки по главному (Вирзунга) и добавочному (Санториниев) протокам поджелудочной железы, которые открываются, соответственно, на большом и малом дуоденальных сосочках. Железа представляет собой образование треугольно-призматической формы и состоит из 1) тела, в котором отчетливо выражены три поверхности: передняя, задняя, нижняя; 2) головки, которая располагается в подкове двенадцатиперстной кишки; 3) хвоста – суженная часть железы, которая простирается в левое подреберье. По передней поверхности головка железы отделена от тела выступающим кпереди сальниковым бугром. На нижней поверхности головки располагается крючковидный отросток. Этот отросток отделяется от головки поджелудочной вырезкой, в которой лежат верхнебрыжеечные сосуды. По верхнему краю тела и хвоста поджелудочной железы находится две селезеночные борозды: верхняя, более выраженная – для прохождения селезеночной артерии; нижняя – для одноименной вены. Поджелудочная железа покрыта брюшиной только по передней и нижней поверхностям, т.е. экстраперитонеально.
Топография поджелудочной железы
Скелетотопия. Тело железы пересекает позвоночник в поперечном направлении на уровне 2-го поясничного позвонка. Ее головка опускается ниже. Напротив, хвост обычно восходит несколько кверху и располагается на уровне 1-го поясничного позвонка слева.
Синтопия. Головка поджелудочной железы заключена в петле двенадцатиперстной кишки, спереди от железы находится задняя стенка желудка, отделенная от нее сальниковой сумкой. Спереди к хвосту прилегает левый толстокишечный (селезеночный) изгиб ободочной кишки; конец хвоста достигает ворот селезенки. Позади поджелудочной железы располагаются: 1) сзади головки – нижняя полая вена, начальный отдел воротной вены; 2) сзади тела – верхние брыжеечные сосуды, аорта, часть солнечного сплетения; 3) сзади хвоста – левая почка.
Брюшина
Функции брюшин: 1. Фиксация органов брюшной полости. 2. Висцеральный листок, который богат кровеносными сосудами, выделяет серозную жидкость, а париетальный листок за счет лимфатических сосудов ее всасывает. Серозная жидкость снимает трение между органами. Дисбаланс между всасыванием и выделением может приводить к накоплению жидкости в полости брюшины (асцит). При перитоните (воспалении брюшины) необходимо раннее дренирование полости брюшины с целью удаления образующихся токсических продуктов. 3. Брюшина выполняет защитную функцию путем образования спаек и, тем самым, ограничивает распространение инфекции при воспалительном процессе.
По развитию выделяют связки брюшины: первичные, образованные за счет дубликатуры (удвоения) брюшины – серповидная, печеночно-желудочная и печеночно-двенадцатиперстная; вторичные, формирующиеся только одним листком и представляющие переход брюшины с органа на орган (печеночно-почечная).
Париетальный листок покрывает переднюю и заднюю брюшные стенки, вверху переходит на нижнюю поверхность диафрагмы, а затем на диафрагмальную поверхность печени, образуя при этом серповидную, венечную и треугольные связки (рис. 26). Висцеральный листок брюшины покрывает печень интраперитонеально (со всех сторон), кроме участка, прилегающего к диафрагме – голое поле. На висцеральной поверхности оба листка сходятся у ворот и направляются к малой кривизне желудка и верхней части двенадцатиперстной кишки, где расходятся, покрывая их со всех сторон (интраперитонеально).
При этом между воротами печени, малой кривизной желудка и верхней частью двенадцатиперстной кишки образуется дубликатура брюшины – малый сальник, который представлен двумя связками: печеночно-желудочной и печеночно-двенадцатиперстной. В последней, справа налево, расположена важная жизненная триада печени: желчеприемный проток, воротная вена, собственная печеночная артерия. У большой кривизны желудка оба листка брюшины сходятся вновь и спускаются вниз впереди поперечной ободочной и петель тонкой кишки, образуя при этом переднюю пластинку большого сальника. Дойдя до уровня пупка, а иногда и ниже, эти два листка подворачиваются назад и поднимаются вверх, формируя заднюю пластинку большого сальника.
Затем передний листок задней пластинки покрывает переднюю поверхность поджелудочной железы и переходит на заднюю стенку брюшной полости и диафрагму.
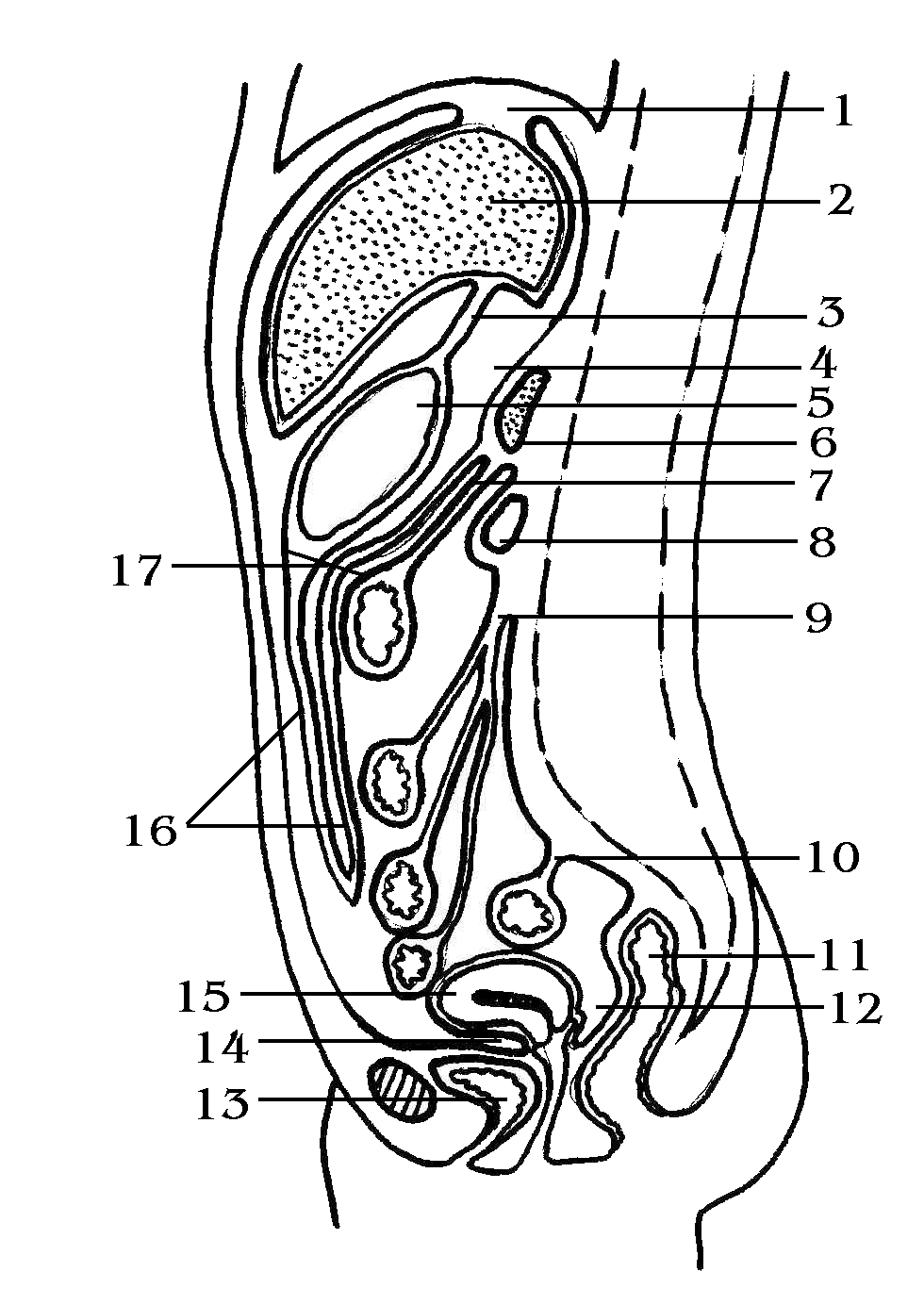
Рис. 26. Схематическое изображение хода брюшины:
1 – серповидная связка печени, lig. falciforme hepatis; 2 – печень, hepar; 3 – малый сальник, omentum minus; 4 – сальниковая сумка, bursa omentalis; 5 – желудок, gaster; 6 – поджелудочная железа, pancreas; 7 – брыжейка поперечно-ободочной кишки, mesocolon; 8 – двенадцатиперстная кишка, duodenum; 9 – брыжейка тонкой кишки, mesenterium; 10 – брыжейка сигмовидной кишки, mesosigma; 11 – прямая кишка, rectum; 12 – прямокишечно-маточное углубление (Дугласово), excavation rectouterina (Douglassi); 13 – мочевой пузырь, vesica urinaria; 14 – пузырно-маточное углубление, excavation vesicouterina; 15 – матка, uterus; 16 – большой сальник, omentum majus; 17 – желудочно-ободочная связка, lig. gastrocolicum
Задний же листок покрывает нижнюю поверхность поджелудочной железы и возвращается к поперечной ободочной кишке, которую он покрывает со всех сторон, формируя при этом брыжейку. Задний листок, возвращаясь на заднюю брюшную стенку, покрывает тонкую кишку интраперитонеально, восходящую и нисходящую ободочные кишки – мезоперитонеально (с трех сторон), сигмовидную кишку и верхнюю часть прямой кишки – интраперитонеально. Средняя часть прямой кишки покрывается мезоперитонеально, а нижняя часть – экстраперитонеально (с одной стороны). У мужчин брюшина переходит с передней поверхности прямой кишки на верхнюю стенку мочевого пузыря и продолжается в париетальную брюшину, выстилающую переднюю стенку брюшной полости. Между мочевым пузырем и прямой кишкой образуется прямокишечно-пузырное углубление. У женщин брюшина с передней поверхности прямой кишки переходит на заднюю стенку верхней части влагалища, затем поднимается вверх, покрывая сзади, а затем спереди матку, и переходит на мочевой пузырь. Между маткой и прямой кишкой образуется прямокишечно-маточное углубление (Дугласово пространство) – самая низкая точка полости брюшины, а между маткой и мочевым пузырем – пузырно-маточное углубление.
В полости брюшины выделяют верхний, средний и нижний (тазовый) этажи. Верхний этаж ограничен сверху париетальной брюшиной, прилежащей к диафрагме, а снизу – поперечной ободочной кишкой и ее брыжейкой. Данный этаж делится на три относительно ограниченные сумки: печеночную, сальниковую, преджелудочную. Печеночная сумка находится вправо от серповидной связки и охватывает правую долю печени и желчный пузырь. Преджелудочная сумка располагается влево от серповидной связки, в ней локализуются желудок, левая доля печени и селезенка.
Сальниковая сумка находится позади желудка и малого сальника. Она ограничена сверху хвостатой долей печени, снизу – задней пластинкой большого сальника, сросшейся с брыжейкой поперечной ободочной кишки. Спереди сальниковой сумки располагаются задняя поверхность желудка, малый сальник, желудочно-поперечная связка, которая представляет собой 5 листков брюшины (4 листка большого сальника и 1 листок брыжейки поперечной ободочной кишки), и является местом оперативного доступа к сальниковой сумке, а сзади – листок брюшины, покрывающий аорту, нижнюю полую вену, верхний полюс левой почки, левый надпочечник и поджелудочную железу. Сальниковая сумка посредством сальникового отверстия (Винслово отверстие) сообщается с печеночной сумкой. Сальниковое отверстие сверху ограничено хвостатой долей печени, снизу – верхней частью двенадцатиперстной кишки, сзади – париетальной брюшиной, которая образует печеночно-почечную связку. Средний этаж полости брюшины расположен книзу от поперечной ободочной кишки и ее брыжейки и простирается до входа в малый таз (пограничная линия). В этом этаже выделяют правый боковой канал, который ограничен париетальной брюшиной, с одной стороны, слепой и восходящей ободочной кишками, с другой. Этот канал сообщается с печеночной и сальниковой сумками, что важно знать в хирургической практике, т.к. при воспалении червеобразного отростка гнойное содержимое может затекать в вышеперечисленные сумки, вызывая абсцессы.
Левый боковой канал расположен между нисходящей, сигмовидной ободочной кишками и париетальной брюшиной. В отличие от предыдущего канала, он не сообщается с верхним этажом, т.к. отделен от него диафрагмально-ободочной связкой. Пространство, заключенное между восходящей, поперечной и нисходящей ободочными кишками, разделяется посредством корня брыжейки тонкой кишки на два синуса: правый и левый брыжеечные синусы. Правый брыжеечный синус – замкнутый, а левый сообщается с полостью малого таза. В левом синусе располагаются петли тощей кишки, а в правом – подвздошной кишки. Брюшина, спускающаяся в нижний этаж брюшной полости или полости малого таза, покрывает не только верхний, частично средний и нижний отделы прямой кишки, но органы мочеполового аппарата, образуя при этом углубления (см. выше).
Развитие пищеварительной системы. Аномалии развития
У зародыша человека на 3-й неделе кишечная энтодерма образует первичную кишку, которая начинается и заканчивается слепо. К концу 4-й недели эмбрионального развития на головном конце зародыша появляется впячивание эктодермы – носоротовая бухта, а на каудальном (хвостовом) – анальная бухта. В процессе развития глоточная и клоакальная мембраны прорываются, и первичная кишка с обоих концов получает сообщение с внешней средой. В первичной кишке различают головную и туловищную части, последняя делится на переднюю, среднюю и заднюю.
Полость рта развивается из эктодермы носоротовой бухты и энтодермы головной части первичной кишки. Язык формируется из двух закладок: слизистая – из I, II, III, IV жаберных дуг, а мышцы – из зажаберных миотомов. Зубы: эмаль – из эктодермы носоротовой бухты; дентин, пульпа, цемент – из мезенхимы. Зародышевым материалом для глотки является энтодерма глоточной части первичной кишки. Из туловищной части первичной кишки ее переднего отдела развивается пищевод, желудок и луковица 12-перстной кишки. Все оставшиеся части 12-перстной кишки, поджелудочная железа, печень, тощая и подвздошная кишки развиваются из среднего отдела туловищной части первичной кишки. Закладкой для слепой кишки с червеобразным отростком, ободочной (восходящей, поперечной, нисходящей), сигмовидной и большей части прямой кишки является задний отдел туловищной части первичной кишки. Промежностный отдел прямой кишки развивается из эктодермы анальной бухты.
При несрастании верхнечелюстных и нижнечелюстных отростков получается поперечная щель лица со значительным увеличением ротового отверстия, macrostoma, а при чрезмерном сращении получается очень маленький рот, microstoma. Небные пластинки верхнечелюстных отростков могут остаться несращенными и после рождения, и тогда между ними сохранится щель твердого неба, palatum fissum, или волчья пасть. Могут не слиться и носовые отростки с верхнечелюстными, вследствие чего верхняя губа окажется расщепленной и похожей на губу зайца, откуда и ее название заячья губа, labium leporinum. Так как место сращения названных отростков проходит сбоку от средней линии, то и расщелина на верхней губе располагается латерально и может быть односторонней и двусторонней.
В качестве аномалии на месте нижних глоточных карманов в редких случаях сохраняются щели – врожденные свищи шеи, которые являются как бы отголоском существующих ранее жаберных щелей.
В редких случаях наблюдается обратное положение внутренностей, situs viscerum inversus, когда желудок и селезенка лежат справа, а печень и слепая кишка – слева. Эта аномалия объясняется поворотом кишечной трубки в эмбриогенезе в сторону, противоположную той, куда она обычно поворачивается.
В одном метре от илеоцекального угла на свободном крае подвздошной кишки иногда встречается дивертикул Меккеля, который представляет собой необлитерированный желточный проток зародыша.
Если заднепроходная мембрана не прорывается, то возникает порок развития в виде атрезии анального отверстия.
Вопрос № 47 Полость брюшины. Деление на этажи. Топография поджелудочной железы. Оперативные доступы к поджелудочной железе.
Брюшинная полость — часть полости живота, ограниченная пределами париетального листка брюшины.
Брюшина представляет собой серозную оболочку, которая покрывает внутреннюю поверхность стенок живота и органы, расположенные в ней, образуя замкнутую полость (у женщин она через маточные трубы и матку имеет выход во влагалище). В связи с этим различают пристеночную, или париетальную, брюшину, peritoneum parietale, и внутренностную, или висцеральную, брюшину, peritoneum viscerale. Внутрибрюшинно, или интраперитонеально, расположенные органы покрыты висцеральной брюшиной со всех сторон, мезоперитонеально — с трех сторон и экстраперитонеально — с одной стороны.
Пространство между брюшинными поверхностями отдельных органов и париетальным листком и есть брюшная полость. В норме она имеет характер щели, заполненной серозной жидкостью.
^ Два этажа — верхний и нижний. Границей между ними является поперечная ободочная кишка с ее брыжейкой, mesocolon transversum.
В верхнем этаже брюшной полости располагаются печень с желчным пузырем, желудок, селезенка, верхняя половина двенадцатиперстной кишки, поджелудочная железа и четыре важных в практическом отношении пространства: правое и левое поддиафрагмальные, пред-желудочное, подпеченочное, а также сальниковая сумка.
Нижняя половина двенадцатиперстной кишки, тонкая и толстая кишка занимают нижний этаж брюшной полости. Кроме того, в нем выделяют два боковых брюшинных канала (правый и левый) и два брыжеечных — мезентериальные синусы (правый и левый).
^ Поджелудочная железа располагается забрюшинно, позади желудка, в верхней половине живота. Поджелудочная железа проецируется на переднюю брюшную стенку по горизонтальной линии, соединяющей концы VII—VIII ребер, или по горизонтальной линии, проходящей черезсередину расстояния между мечевидным отростком и пупком, что соответствует уровню тела I поясничного позвонка.
Форма может быть вытянутой, дугообразно изогнутой, молотообразной и углообразной.
Поджелудочная железа условно разделяется на три отдела: головку, тело и хвост, шейку железы.
Головка поджелудочной железы утолщена и приближается по форме к неправильному четырехугольнику; занимая внутренний изгиб двенадцатиперстной кишки, она прочно фиксирована вместе с общим желчным и поджелудочными протоками к ее нисходящей части. В переднезаднем направлении головка уплощена. В ней различают переднюю и заднюю поверхности, а также верхний и нижний края. Головку поджелудочной железы охватывает сверху, снаружи и снизу двенадцатиперстная кишка, прочно фиксируя ее вместе с общим желчным и поджелудочными протоками. Позади головки поджелудочной железы происходит слияние верхней брыжеечной и селезеночной вен, в результате чего образуется воротная вена, v. portae.
Тело поджелудочной железы представляет среднюю, наибольшую часть органа. Правая часть передней поверхности несколько выступает вперед, образуя сальниковый бугор, tuber omentale pancreatis. На задней поверхности расположено продольное углубление для проходящей здесь селезеночной вены. Передняя поверхность тела поджелудочной железы прилегает к заднему листку париетальной брюшины, являющейся задней стенкой сальниковой сумки, а через нее — к задней стенке желудка. Сальниковый бугор часто располагается вблизи нижней поверхности правой доли печени. Позади тела поджелудочной железы, ниже артерии, располагается v. splenica (lienalis), образующая углубление в ткани железы. Несколько глубже позади тела и хвоста железы располагаются почечные и нижние надпочечные сосуды, левая почка и надпочечник.
Хвост поджелудочной железы уплощен и не имеет граней. В нем различают переднюю и заднюю поверхности, а также верхний и нижний края. Слева, к хвосту поджелудочной железы, прилегает flexura coli sinistra(изгиб ободочной кишки левый).
Выводная система поджелудочной железы начинается с мелких дольковых протоков, которые впадают в основной и добавочный протоки.
Проток поджелудочной железы, ductus pancreaticus, или вирсунгов проток [Wirsung], идет от хвоста к головке железы, располатаясь в хвосте и теле на середине высоты и на равном расстоянии от передней и задней поверхности железы, в головке — ближе к ее задней поверхности. Диаметр протока равен 2 мм в хвосте, 2—3 мм — в теле и 3—4 мм — в головке железы. В области большого дуоденального (фатерова) сосочка он соединяется с ductus choledochus или открывается самостоятельно.
Проток поджелудочной железы у места соединения с ductus choledochus имеет собственный гладкомышечный сфинктер, m. sphincter ductus pancreatici, сфинктер Одди [Oddi], функционирующий совместно со сфинктером печеночно-поджелуд очной ампулы [Vater]. Все сфинктеры общего желчного протока и протока поджелудочной железы называют также четырехкомпонентным сфинктером Бой-дена [Boyden].
В результате деятельности этого сфинктера в двенадцатиперстную кишку поступает только поджелудочный сок или поджелудочный сок и желчь вместе.
Добавочный проток поджелудочной железы, ductus pancreaticus accessorius [Santorini], располагается выше основного и соединяется с главным протоком в головке на расстоянии 2,5—3,5 см от устья последнего.
Однако почти в трети случаев добавочный проток открывается в двенадцатиперстную кишку самостоятельно, на papilla duodeni minor (малый сосочек двенадцатиперстной кишки)который располагается выше большого сосочка.
Оперативные доступы к поджелудочной железе.
После разреза передней брюшной стенки к поджелудочной железе можно подойти различными путями:
1) между желудком и поперечной ободочной кишкой, через желудочно-ободочную связку; этот способ самый удобный и его применяют чаще всего для обнажения всей передней поверхности поджелудочной железы;
2) через малый сальник; такой подход менее удобен и применяется редко, главным образом при опущении желудка;
3) через брыжейку поперечной ободочной кишки слева от позвоночника; этот доступ иногда применяют при кистах поджелудочной железы.
Вопрос № 48 Топография печени, ее сегментарное строение. Печеночно-двенадцатиперстная связка. Способы остановки кровотечения при повреждениях печени. Ушивание ран печени.
Большая часть печени располагается в нижнем отделе правой стороны грудной клетки (правое подреберье), ее часть выходит в собственно эпигастральную область, и небольшой участок лежит позади ребер грудной клетки слева.
Скелетотопия печени. Границы печени. Проекции печени
Относительно постоянна лишь верхняя граница печени. Верхняя и нижняя границы печени представлены ниже и на рисунке.
Граница нижнего края печени может сильно меняться, особенно при патологических состояниях органа. В норме нижний край печени справа по средней подмышечной линии соответствует десятому межреберью, затем проходит по краю реберной дуги, у правой среднеключичнои линии выходит из-под нее и идет косо влево и вверх, проецируясь по срединной линии тела на середине расстояния между пупком и основанием мечевидного отростка.
Левую часть реберной дуги нижний край печени пересекает примерно на уровне хряща VI ребра.
На печени различают две поверхности: диафрагмальную, facies diaphragmatica, выпуклую и гладкую, обращенную к диафрагме и соприкасающуюся с ее нижней поверхностью, и висцеральную, facies visceralis, обращенную вниз и назад и соприкасающуюся с рядом органов брюшной полости. Верхняя и нижняя поверхности спереди отделены друг от друга острым краем, margo inferior, на котором имеется вырезка круглой связки, incisura lig. teretis. По бокам обе поверхности сходятся под острым углом.
На висцеральной поверхности печени имеются две продольные (идущих спереди назад) и одна поперечная борозды, расположением напоминающие букву Н. Левая продольная борозда служит границей между правой (большей) и левой долями печени на ее нижней поверхности. Передняя часть левой борозды, занятая круглой связкой печени, называется fissura lig. teretis.
Задняя часть, fissura lig. venosi, содержит фиброзный тяж, являющийся продолжением круглой связки и представляющий остаток заросшего венозного протока (lig. venosum |Arantius]), соединяющего во внутриутробном периоде развития пупочную вену с нижней полой веной.
Параллельно левой продольной борозде на нижней поверхности печени проходит правая борозда. В ее передней части лежит желчный пузырь, поэтому эту часть борозды называют fossa vesicae biliaris (felleae). Задняя, более глубокая часть, sulcus v. cavae, занята нижней полой веной. Задние концы fissura lig. teretis и fossa vesicae biliaris (felleae) соединены поперечной бороздой.
Печень состоит из двух долей: правой и левой. В левой доле выделяют ещё две вторичные доли: квадратную и хвостатую. По современной сегментарной схеме, предложенной Клодом Куино (1957), печень разделяется на восемь сегментов, образующих правую и левую доли
Сегментарное строение печени.
Печень получает кровь из двух сосудистых систем:
По печеночной артерии в печень поступает около 20 % всей крови. Она доставляет органу кислород. Из системы воротной вены печень получает до 80 % крови. Это кровь от непарных органов брюшной полости (кишечника, селезенки, поджелудочной железы), богатая питательными веществами, гормонами, биологически активными веществами, антителами и веществами, подлежащими детоксикации. Сосуды обеих сосудистых систем распадаются на долевые, сегментарные, субсегментарные и, наконец, междольковые артерии и вены. Последние входят в состав триад. От междольковых артерий и вен отходят вокругдольковые сосуды. Они окружают дольку по периметру. От вокругдольковых артерий и вен начинаются короткие артериолы и венулы, которые входят в дольку, сливаются вместе и дают синусоидные капилляры. В капиллярах течет смешанная кровь, причем ее состав может регулироваться сфинктером в стенке вокругдольковой артерии. Синусоидные капилляры идут радиально к центру дольки, сливаются и образуют центральную вену. Из центральной вены кровь собирается в собирательные или поддольковые вены, далее в печеночные вены и в нижнюю полую вену.
Иннервация печени осуществляется печеночным сплетением, plexus hepaticus, расположенным между листками печеночно-дуоденальной связки печени вокруг печеночной артерии. В его состав входят ветви чревного сплетения и блуждающих нервов. В иннервации печени принимают участие также ветви диафрагмальных узлов и правого диафрагмального нерва.
Ветви правого диафрагмального нерва проходят вдоль нижней полой вены и проникают в печень через area nuda между листками венечной связки печени. Ветви n. phrenicus обеспечивают афферентную иннервацию желчного пузыря и печени.
Лимфоотток от печени
Главный путь оттока лимфы от печени — через печеночные узлы, расположенные по ходу сначала собственной, а затем общей печеночной артерии. Из них лимфа оттекает в чревные узлы, а затем в грудной проток. Поверхностные сосуды от фиброзной капсулы несут лимфу преимущественно в лимфатические узлы грудной полости.
Способы остановки кровотечений при операциях на печени. Для временной остановки кровотечения могут использоваться пальцевое сдавление печени, наложение на нее эластических зажимов, временное сдавление печеночно-двенадцатиперстной связки. Сдавление печеночно-двенадцатиперстной связки производят пальцами левой руки или специальным зажимом.
Для окончательной остановки кровотечения из паренхимы печени предложены механические, физические, химические, биологические способы, а также специальные гемостатические препараты. Наиболее просты и надежны механические способы: наложение печеночного шва, перевязка сосудов в ране, тампонада раны. Из физических методов остановки кровотечения используют горячие компрессы. Марлевую салфетку, смоченную горячим изотоническим раствором хлорида натрия, укладывают на рану печени и туго прижимают в течение 5— 10 мин. Иногда используют электрокоагуляцию. Из биологических методов остановки кровотечения наиболее часто используют тампонаду сальником, обладающим гемостатическими свойствами.
Для окончательной отановки кровотечения из паренхимы печени накладывают П-образный (матрацный) шов, перевязывают сосуды в ране, выполняют тампонаду раны. При наложении печеночного шва используют иглу с тупым концом, что позволяет игле проходить через паренхиму органа, не нарушая целости кровеносных сосудов и желчных путей. Швы проводят через сальник, которым окутывают печень. Использование сальника на ножке предотвращает прорезывание швов.
Вопрос № 49 Топография желчного пузыря и желчных путей. Оперативные доступы к желчному пузырю. Операции: холецистотомия, холецистэктомия, холедохотомия.
Желчный пузырь, vesica biliaris (fellea), грушевидной формы, располагается в fossa vesicae biliaris на нижней поверхности печени, между ее правой и квадратной долями.
Желчный пузырь подразделяется на три отдела: дно, fundus, тело, corpus, и шейку, collum. Шейка пузыря продолжается в пузырный проток, ductus cysticus. Длина желчного пузыря — 7—8 см, диаметр в области дна — 2—3 см, вместимость пузыря достигает 40—60 см3.
В желчно пузыре различают верхнюю стенку, прилегающую к печени, и нижнюю, свободную, обращенную в брюшную полость.
Проекции желчного пузыря
Желчный пузырь и протоки проецируются в собственно надчревной области.
Дно желчного пузыря проецируется на переднюю брюшную стенку в точке на пересечении наружного края прямой мышцы живота и реберной дуги на уровне слияния хрящей правых IХ—X ребер. Чаще всего эта точка находится на правой парастернальной линии. Другим способом проекцию дна желчного пузыря находят в точке пересечения реберной дуги линией, соединяющей вершину правой подмышечной ямки с пупком.
Синтопия желчного пузыря
Сверху (и спереди) от желчного пузыря находится печень. Дно его обычно выдается из-под передненижнего края печени примерно на 3 см и примыкает к передней брюшной стенке. Справа дно и нижняя поверхность тела соприкасаются с правым (печеночным) изгибом ободочной кишки и начальным отделом двенадцатиперстной кишки, слева — с пилорическим отделом желудка. При низком положении печени желчный пузырь может лежать на петлях тонкой кишки
Кровоснабжение желчного пузыря
Кровоснабжает желчный пузырь желчно-пузырная артерия, а. cystica, отходящая, как правило, от правой ветви a. hepatica propria между листками печеночно-дуоденальной связки. Артерия подходит к шейке пузыря спереди от пузырного протока и делится на две ветви, идущие на верхнюю и нижнюю поверхность пузыря.
Взаимоотношения пузырной артерии и желчных протоков имеют большое практическое значение. В качестве внутреннего ориентира выделяют trigonum cystohepaticum, пузырно-печеночный треугольник Кало [Calot]: его двумя боковыми сторонами являются пузырный и печеночный протоки, образующие угол, открытый кверху, основанием треугольника Кало является правая печеночная ветвь.
В этом месте от первой печеночной ветви и отходит a. cystica, которая нередко сама образует основание треугольника. Часто это место прикрыто правым краем печеночного протока.
Венозный отток от желчного пузыря происходит через желчно-пузырную вену в правую ветвь воротной вены.
Иннервация желчного пузыря
Иннервация желчного пузыря и его протока осуществляется печеночным сплетением.
Лимфоотток от желчного пузыря
Лимфоотток от желчного пузыря происходит сначала в желчно-пузырный узел, а затем в печеночные узлы, лежащие в печеночно-дуоденальной связке.
Холецистостомия(наружное дренирование желчного пузыря..).
Холецистэктомия. Показания: хронический рецидивирующий холецистит (калькулезный и бескаменный), флегмона, гангрена, прободение и рак желчного пузыря. Положение больного на спине с валиком под ней. Доступ — косой разрез в правом подреберье параллельно реберной дуге. Косой разрез брюшной стенки производят на 2 см ниже и параллельно правой реберной дуге (по Риделю—Кохе-ру или по Федорову).
Холецистэктомия от шейки. Выделение пузырного протока и пузырной артерии. Раздвигают клетчатку, выделяют место впадения пузырного протока в общий желчный проток. Выше места впадения пузырного протока выделяют a. cystica. Пузырную артерию перевязывают двумя шелковыми лигатурами и пересекают между ними. Выделяют пузырный проток. Ножницами надсекают пузырный проток ниже наложенной лигатуры, в пузырный и общий желчный протоки вводят катетер, который фиксируют предварительно подведенной лигатурой. Производят холангиографию водорастворимым контрастным веществом. Если нет камней в желчных протоках и сужения терминального отдела общего желчного протока, катетер удаляют. Выделение и удаление желчного пузыря. Разрез брюшинного листка печеночно-двенадцатиперстной связки продолжают в виде двух полуовалов вокруг желчного пузыря. Производят гемостаз. К ложу пузыря и отверстию сальниковой сумки подводят дренаж.
Холедохотомия(хирургическая операция, во время которой производится вскрытие общего желчного протока для поиска или удаления из него камней). Показания: камни, сужения общего желчного протока, гнойный холангит, наличие паразитов в протоках. Положение больного на спине с приподнятым нижним отделом грудной клетки. Обезболивание —эндотрахеальный наркоз. Доступ, как при холецистэктомии. В печеночно-двенадцатиперстной связке находят общий желчный проток, пользуясь пальпацией, препаровкой его, а иногда пробной пункцией. Отгораживают операционное поле марлевыми салфетками. На переднюю стенку протока накладывают две шелковые держалки и между ними продольно рассекают общий желчный проток. Операцию заканчивают наружным дренированием общего желчного протока.