Синдром икс что это такое
Кардиальный синдром Х ( Микроваскулярная стенокардия )
Кардиальный синдром Х – это патологическое состояние, возникающее в результате недостаточного снабжения миокарда кислородом при неизмененных (интактных) коронарных артериях. Типичными симптомами выступают проявления стенокардии напряжения: боль в груди, усиливающаяся при физической нагрузке и эмоциональном стрессе, одышка, тахикардия. Диагностика производится на основании данных опроса, электрокардиографии, коронарографии, фармакологических нагрузочных тестов, сцинтиграфии миокарда. Программа лечения предусматривает использование бета-блокаторов, нитратов, блокаторов кальциевых каналов и ряда иных средств.
МКБ-10
Общие сведения
Кардиальный синдром Х (КСХ, микроваскулярная стенокардия) впервые был описан американским исследователем Г. Кемпом в 1973-м году как ишемия миокарда без признаков поражения коронарных сосудов. В настоящее время патология выявляется примерно в 20-30% случаев коронарографии, выполняемой для выяснения причин кардиалгии. Среди заболевших преобладают лица среднего возраста, у женщин КСХ выявляется в 2-3 раза чаще, нежели у мужчин, особенно в возрастной группе 40-45 лет. Предполагается, что распространенность болезни намного выше, поскольку значительная часть случаев не диагностируется.
Причины
Этиология КСХ считается сложной и окончательно не изученной. Предполагается несколько основных механизмов развития патологического состояния, возможно их сочетание у одного больного. В основе большинства теорий лежит кардиальный генез заболевания (развитие по причине изменений в миокарде или его сосудистом русле). Имеются отдельные гипотезы о появлении симптомокомплекса в результате внесердечных нарушений – поражения вегетативной нервной системы, аномалий ноцицептивной чувствительности. Наиболее распространенными причинами КСХ считают:
В отдельных случаях причиной КСХ являются начальные формы атеросклероза коронарных артерий, при которых бывает сложно выявить наличие бляшек в сосудах. Точное установление причин микроваскулярной стенокардии имеет большое значение для определения оптимальной программы лечения, осуществляется путем тщательной многокомпонентной диагностики.
Патогенез
Механизм формирования кардиального синдрома X зависит от причин его развития. При поражении микроциркуляторного русла миокарда (так называемой «истинной» микроваскулярной стенокардии) средняя оболочка артериол разрастается, в результате чего сужается просвет сосуда. Возникает ишемия сердца, не определяемая при проведении коронарографии, но выявляемая посредством иных диагностических исследований, например, сцинтиграфии. Аналогичные изменения возможны при симпатической активации – выделяющиеся медиаторы вызывают спазм сосудов, уменьшая объем поступающей крови.
При дисфункции эндотелия и метаболических нарушениях макроскопически артериолы не изменяются, но страдает транспорт кислорода и питательных веществ из крови в ткани. Одним из следствий кислородного голодания (как из-за снижения перфузии, так и по причине нарушения поступления кислорода) может быть развитие блокады ножек пучка Гиса. При КСХ изредка страдает левая ножка, что может спровоцировать дилатационную кардиомиопатию или мелкоочаговый кардиосклероз.
Симптомы
Клиническая картина КСХ сходна с ишемической болезнью сердца. Первым симптомом становятся давящие боли в левой половине грудной клетки, часто иррадиирующие в область левой лопатки, руки или нижней челюсти. Неприятные ощущения возникают или усиливаются при нагрузке, эмоциональных переживаниях. Провоцировать приступы боли может холод, или, напротив, перегрев тела. У значительной части больных симптомы не устраняются приемом нитратов (например, нитроглицерина). Это обстоятельство, наряду с увеличенной длительностью приступа относительно типичной стенокардии, нередко является причиной формирования ложной картины инфаркта миокарда.
Примерно у 30-40% больных кардиалгия возникает в спокойном состоянии, провоцирует чувство тревоги и страха. Пациент с этой формой кардиального синдрома может бояться скорой смерти из-за сердечной патологии, считать, что у него инфаркт или другая опасная болезнь. Как правило, эмоциональные переживания еще больше усиливают ишемию миокарда, приводят к увеличению выраженности болевого синдрома. Для многих больных характерна раздражительность. При таком течении заболевания нередко требуется помощь не только кардиолога, но и психолога или психиатра.
Помимо кардиалгии у пациентов с микроваскулярной стенокардией могут обнаруживаться жалобы на одышку, затрудненное дыхание, ощущение усиленного сердцебиения. Какие-либо симптомы недостаточности кровообращения (цианоз носогубного треугольника и дистальных отделов пальцев) зачастую не выявляются. Их наличие обычно свидетельствует о развитии осложнений или неверной диагностике состояния. Длительность заболевания без лечения может составлять годы, частота приступов индивидуальна и зависит от множества факторов – характера патологии, уровня физической активности больного, особенностей его метаболизма и гормонального фона.
Осложнения
Синдром протекает доброкачественно и даже при отсутствии лечения крайне редко провоцирует появление осложнений. По мнению исследователей, самым распространенным последствием патологии является ишемическая болезнь сердца «типичного» характера – то есть, с поражением коронарных артерий. Однако не все специалисты считают, что эти два состояния взаимосвязаны. Некоторые ученые связывают развитие ИБС на фоне КСХ с возрастными или метаболическими факторами. У части пациентов может возникать внутрисердечная блокада, способная провоцировать кардиомиопатию дилатационного типа. Отмечается ухудшение качества жизни больных из-за периодических приступов, негативно влияющих на активность и трудоспособность.
Диагностика
Для выявления кардиального синдрома и его дифференцировки от иных сердечно-сосудистых патологий применяют множество диагностических приемов и методов. В первую очередь необходимо выявить признаки ишемии миокарда и, в то же время, исключить поражение коронарного русла, характерное для обычной ИБС. Следующие шаги направлены на определение причин патологического состояния для разработки наиболее эффективной схемы лечения. Диагностика КСХ включает следующие этапы:
В качестве дополнительных методов диагностики осуществляют изучение крови коронарного синуса (выявляется увеличение уровня лактата), определяют количество инсулина в крови. Доказано, что при низкой восприимчивости тканей к данному гормону риск возникновения кардиального синдрома увеличивается в несколько раз. Производят определение уровня основных ионов крови (кальция, калия, натрия) и количество эстрогена у женщин. Дифференциальную диагностику проводят с коронарным атеросклерозом, вторичной микроваскулярной стенокардией (при васкулитах, амилоидозе), миокардитами и внесердечными состояниями – остеохондрозом грудного отдела, межреберными невритами и миозитами, плевритом.
Лечение кардиального синдрома Х
Специфическое лечение отсутствует, с помощью медикаментов можно только устранить основные патогенетические нарушения – улучшить перфузию миокарда, облегчить транспорт питательных веществ и кислорода из крови. Терапия обязательно должна быть комплексной, требует активного взаимодействия врача и пациента. Зачастую индивидуальная схема лечения определяется опытным путем, посредством назначения определенных препаратов и последующего наблюдения за динамикой болезни. Чаще всего применяются следующие группы лекарственных средств:
В качестве вспомогательного лечения применяют антиагреганты (ацетилсалициловую кислоту), статины для уменьшения уровня липопротеидов крови, ингибиторы АПФ для кардиопротективного и гипотензивного эффекта. Большое внимание уделяют лечебной физкультуре – она повышает болевой порог и устойчивость больных к физическим нагрузкам. По некоторым данным, аллопуринол и метформин также можно применять при данной патологии, особенно если ее возможной причиной выступает дисфункция эндотелия. У лиц с повышенной тревожностью и эмоциональной нестабильностью оправдано использование седативных средств и антидепрессантов.
Прогноз и профилактика
Прогноз кардиального синдрома X в большинстве случаев благоприятный – несмотря на наличие приступов, заболевание не прогрессирует, осложнения развиваются крайне редко. Основным последствием, особенно при отсутствии лечебных мер, является снижение качества жизни больного. Адекватная терапия в сочетании с умеренной физической активностью способны заметно снизить как частоту, так и выраженность приступов, но они все равно могут периодически возникать на протяжении многих лет. Методы профилактики синдрома отсутствуют, лицам, имеющим такой диагноз необходимо регулярно проходить обследование у кардиолога для возможной коррекции схемы лечения.
Кардиальный синдром Х
Чёткого названия, как и четкого определения, у данной патологии пока нет, возможно, в МКБ-11 она получит своё место, а пока же каждый называет как хочет: микроваскулярная стенокардия (в кардиологических рекомендациях используется именно эта терминология), коронарный синдром Х, стенокардия с поражением сосудов малого диаметра, болезнь малых сосудов (small vessel disease), синдром Джорлина-Лайкоффа (Gorlin-Licoff syndrome), микроваскулярная болезнь. Не путать с метаболическим синдромом икс! Букву Х кардиальный синдром Х получил в 1973 году по наименованию группы исследуемых, у которых наблюдался данный синдром.
В литературе КСХ относят к одной из форм ишемической болезни сердца, т.к. ишемия миокарда подразумевает несоответствие поступления кислорода и его потребления миокардом независимо от причины, его вызвавшего. Если попытаться дать определение, то под КСХ понимают поражение мелких интрамуральных коронарных артерий (преартериол и артериол). Может показаться, что КСХ является какой-то казуистикой, но, по разным источникам, около 60% пациентов с ангинозными болями не имеют значимой патологии крупных эпикардиальных коронарных артерий.
Клиника микроваскулярной болезни мало чем отличается от типичной стенокардии, существует «классическая» триада признаков:
1) Ангинозные боли. Для таких больных характерно снижение болевого порога, даже незначительная ишемия приводит к сильнейшим болям.
2) Признаки ишемии миокарда по результатам нагрузочных ЭКГ-проб (тредмил, ВЭМ, ЧПЭС) и визуализирующих исследований (в большинстве случаев – сцинтиграфия миокарда, реже – стресс-ЭхоКГ). Наиболее чувствительным методом диагностики ишемии миокарда у этих больных является применение фармакологических тестов (с АТФ/аденозином/дипиридамолом/добутамином) или ВЭМ-теста в сочетании с однофотонной эмиссионной КТ миокарда при введении радиофармпрепарата.
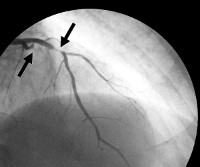
3) Выявление при коронароангиографии неизменённых или малоизмененных крупных и средних коронарных артерий. Метод КАГ не позволяет диагностировать патологию артерий, диаметр которых менее 400 мкм. Для этих артерий характерны чрезмерная вазоконстрикция (микрососудистый спазм) и неадекватная вазодилатация (сниженный коронарный резерв). В качестве причины КСХ выделяют эндотелиальную дисфункцию. На молекулярном уровне это представлено нарушением метаболизма оксида азота (NO), отвечающего за релаксацию сосудистой стенки, и эндотелина-1, ответственного за вазоконстрикцию. Стоит отметить, что микроваскулярная болезнь поражает не только сосуды сердца, но также, например, сосуды предплечья, что говорит о распространённом процессе.
Среди факторов риска нельзя выделить какие-то специфичные для КСХ, в основном они те же, что для ИБС, хотя некоторые исследователи указывают на особую роль тканевой инсулинорезистентности. Хотя, когда нарушения утилизации глюкозы хорошо сказывались на сосудах? В связи с тем, что этиология и патогенез всё ещё исследуются и до конца не понятны, терапия носит симптоматический характер, т.е. состоит в купировании ангинальных болей. Стоит отметить, что препараты нитроглицерина не дают сколько-нибудь значимого эффекта, т.к. влияние идёт в основном на венозное русло и крупные артерии. Таким образом, препаратами первой линии будут β-блокаторы или, при их неэффективности, антагонисты кальция, также могут применяться ксантины (эуфиллин). В долгосрочном периоде оправдано применение статинов.
Источники:
Рекомендации по лечению стабильной стенокардии ESC 2013
Диагностика и лечение хронической ишемической болезни сердца клинические рекомендации 2013
Chen C. et al. Coronary microvascular dysfunction―epidemiology, pathogenesis, prognosis, diagnosis, risk factors and therapy― //Circulation Journal. – 2016.
Лупанов В. П., Доценко Ю. В. Диагностика и лечение больных с кардиальным синдромом Х //РМЖ. – 2009.
Галин П. Ю., Губанова Т. Г., Еров Н. К. Кардиальный синдром Х как проявление некоронарогенной ишемии миокарда //Фундаментальные исследования. – 2015.
Кардиалгический синдром Х: вопросы дифференциальной диагностики и терапии
Проблема болевого синдрома в левой половине грудной клетки, или кардиалгического синдрома, постоянно приковывает к себе внимание врачей: совершенствуются подходы к оценке этих болей, пополняются дифференциальные ряды (см. таблицу ). Но окончательно разр
Проблема болевого синдрома в левой половине грудной клетки, или кардиалгического синдрома, постоянно приковывает к себе внимание врачей: совершенствуются подходы к оценке этих болей, пополняются дифференциальные ряды (см. таблицу). Но окончательно разрешить эту проблему так и не удалось. Особо актуальной эта тема может считаться из-за высокого риска связи кардиалгий с острыми заболеваниями и состояниями, которые могут привести к летальному исходу. Врачи общей практики зачастую вынуждены первыми решать вопросы диагностики, дифференциальной диагностики и тактики в отношении лиц с болью в прекардиальной области.
В последние годы в медицинской литературе все больше внимания уделяется относительно новому патологическому состоянию, которое, несомненно, относится к разряду кардиалгий, — синдрому Х. Для обозначения данного состояния используются русскоязычные и иноязычные синонимы: кардиалгический (кардиальный) синдром Х (syndrome X), стенокардия с поражением сосудов малого диаметра, болезнь малых сосудов (small vessel disease), синдром Джорлина-Лайкоффа (Gorlin-Licoff syndrome), микроваскулярная болезнь и др. Мы полагаем, что наиболее распространенным и соответствующим современному взгляду на данную проблему можно считать определение «кардиалгический синдром Х» [1]. Этим термином мы и будем пользоваться в дальнейшем, так как он указывает на основной клинический синдром болезни — боль в левой половине грудной клетки, а также отражает сложность понимания этиопатогенетических механизмов этой патологии.
Кардиалгический синдром Х (КСХ) — это патологическое состояние, характеризующееся наличием признаков ишемии миокарда (типичных приступов стенокардии и депрессии сегмента ST≥1,5 мм (0,15 мВ) продолжительностью более 1 мин, установленной при 48-часовом мониторировании ЭКГ) на фоне отсутствия атеросклероза коронарных артерий и спазма эпикардиальных венечных артерий при коронарографии.
Выделение КСХ произошло благодаря развитию и совершенствованию современных методов диагностики. Первое описание больного с длительно протекавшей стенокардией, у которого на аутопсии были обнаружены абсолютно нормальные коронарные артерии, принадлежит У. Ослеру и относится к 1910 году, позднее об этом феномене не упоминали. Только в 1967 году были представлены уникальные сообщения о двух больных с неизмененными при коронарографии венечными артериями и загрудинными болями, к 1973 году Кемпом были собраны данные о 200 таких пациентах [2]. Из этой группы была отобрана часть больных, у которых удалось доказать наличие признаков ишемии (продукция лактата во время болей, ишемические изменения сегмента ST при нагрузочных пробах). В связи с имеющимися объективными признаками сомнений в наличии этого патологического состояния в настоящее время нет, но и единое, взвешенное мнение о причинах его возникновения и патогенетических признаках, объединяющих пациентов, страдающих данным заболеванием, также отсутствует.
Этюды патогенеза. По современным представлениям, в основе развития КСХ лежит дефектная эндотелин-зависимая вазодилатация мелких миокардиальных артерий. Иначе говоря, во время физической нагрузки потребности миокарда в кислороде резко повышаются, что в норме приводит к расширению сосудистого русла сердечной мышцы, тогда как при КСХ этого не происходит. По каким-то неясным причинам мелкие артериальные сосуды утрачивают способность к дилатации, что на фоне все возрастающего уровня физической нагрузки провоцирует возникновение болей стенокардитического характера.
Возникновение дефектной вазодилатации может быть обусловлено перечисленными ниже причинами [1]:
Еще одним очень важным патогенетическим моментом является снижение у большинства больных с КСХ порога восприятия боли; такие пациенты более чувствительны к ноцицептивным стимулам. Отмечается, что даже малая ишемия может приводить к яркой клинике стенокардии. Причиной возникновения болей считают нарушенный автономный контроль со стороны вегетативной нервной системы.
Ключевую роль в патогенезе заболевания может играть также и нарушение метаболизма аденозина. Когда это вещество накапливается в избытке, оно может вызывать ишемическое смещение ST и повышенную чувствительность к болевым стимулам. В пользу этого говорит положительный эффект на терапию аминофиллином.
Обобщая вышесказанное, можно отметить, что основными факторами, определяющими развитие загрудинных болей при данной патологии, являются дефектная эндотелинзависимая вазодилатация и снижение порога восприятия боли (рис. 1).
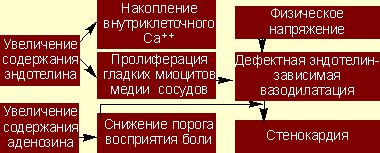 |
| Рисунок 1. Схема основных звеньев патогенеза кардиалгического синдрома X |
Клинические аспекты. Среди больных с КСХ преобладают лица среднего возраста, соотношение полов 1:1 с некоторым преобладанием женщин. В качестве основной жалобы фигурируют эпизоды болей за грудиной стенокардитического характера, возникающих во время физической нагрузки или провоцирующихся холодом, эмоциональным напряжением; с типичной иррадиацией в ряде случаев боли более продолжительные, чем при ИБС, и не всегда купируются приемом нитроглицерина (у большинства больных препарат ухудшает состояние).
При инструментальном обследовании у существенной части пациентов обнаруживаются приходящие или стойкие нарушения проводимости (по типу блокады левой ножки пучка Гиса). При ЭКГ покоя во время приступа загрудинных болей, пробах с физической нагрузкой и 48-часовом мониторировании по Холтеру обнаруживаются признаки ишемической депрессии сегмента ST, превышающие 1,5 мм по амплитуде и 1 мин по времени. Суточный профиль эпизодов ишемии показывает их высокую частоту в утренние и дневные часы; ночью и ранним утром ишемия встречается редко (как и у больных с ИБС). При нагрузочной сцинтиграфии миокарда с 201Tl имеются типичные ишемические очаговые нарушения накопления препарата.
Лабораторно во время приступа выявляется накопление миокардиального лактата. При проведении дипиридамоловой пробы у больных не отмечается увеличения коронарного кровотока на уровне мелких коронарных сосудов, клинически это проявляется усилением выраженности ишемии, появлением болей в грудной клетке. Положительной является эргометриновая проба, причем при оценке сердечного выброса отмечается его уменьшение на фоне введения препарата.
Сегодня в качестве диагностических критериев выделяются [1, 2, 5]:
Дифференциальный диагноз. При первом обращении больного с кардиалгией всегда встает вопрос о дифференциальной диагностике этого состояния. На данном этапе важно правильно расспросить больного, выяснить особенности болевого синдрома и проанализировать прежде всего, насколько они соответствуют типичным проявлениям стенокардии.
При сборе анамнеза стоит обратить внимание на возраст и пол больного, наличие факторов риска и профессиональных вредностей. Существенную помощь может оказать имеющаяся медицинская документация, указывающая на сопутствующую патологию (порок сердца, длительно сохраняющуюся анемию, тиреотоксикоз, хронические заболевания легких и т. д.), которая способна симулировать клинику стенокардии. При объективном исследовании выявляются признаки, характерные для имитирующих стенокардию заболеваний: увеличение щитовидной железы, боль при пальпации области грудного отдела позвоночника, межреберных промежутков, плечевого сустава, изменение дыхательных шумов, тахикардия, аритмия, шумы в области сердца. Даже если на основании беседы с больным, изучения медицинской документации и объективного исследования вы убедились в том, что кардиалгия связана не с ИБС или КСХ, а с какой-то иной причиной, не стоит пренебрегать дополнительными обследованиями, которые могут опровергнуть ваши данные.
План дополнительного обследования пациента должен включать:
Перечисленные исследования в большинстве случаев позволяют точнее дифференцировать заболевания, входящие в «синдром болей в левой половине грудной клетки»; при этом исследования можно проводить по алгоритму оптимальной диагностической целесообразности. Иначе говоря, основываясь на данных субъективного и объективного методов обследования, следует составить план дальнейшего исследования (с учетом экономических затрат и уменьшения времени диагностики).
В качестве ориентира можно предложить алгоритм, представленный на рис. 2. Задачей диагностического поиска в этом случае является разделение кардиальных и экстракардиальных причин болей; отправным методом проведения диагностики избрана электрокардиография (рутинная, нагрузочные пробы или холтеровское мониторирование), которая доступна в большинстве лечебных учреждений и отличается простотой в использовании и дешевизной. Обнаружение любых(!) изменений на ЭКГ в более чем 90-95% случаев настораживает в плане кардиального генеза болевого синдрома (хотя стоит помнить и о возможности сочетания кардиальных и экстракардиальных причин), а их отсутствие убеждает в обратном. Далее необходимо разделить больных по возрасту и полу, после чего проанализировать наиболее вероятные кардиалгии в той или иной возрастно-половой группе и методы верификации диагноза. Эпидемиологический подход с учетом факторов возраста и пола существенно удешевляет и ускоряет процедуру дополнительного исследования.
Для уточнения экстракардиальной причины боли необходим поиск дополнительного синдрома, который осуществляется на основании жалоб больного, сбора анамнеза, а также минимального физикального исследования. После уточнения синдрома (патологии органов пищеварения, дыхания, костно-мышечной системы и т. д.) круг диагностического поиска еще более сузится.
Таким образом, при дифференциальной диагностике кардиалгий в качестве основных методов должны рассматриваться беседа с больным, физикальное исследование, электрокардиография (рутинная и мониторирование и/или нагрузочная), выделение ведущих синдромов с использованием принципа оптимальной диагностической целесообразности. Имеют значение эпидемиологические факторы (пол, возраст, курение).
Вопросы лечебной тактики у больных с кардиалгическим синдромом Х до конца не отработаны, но с учетом имеющихся в литературе данных стоит расставить некоторые принципиальные акценты. Необходимо в зависимости от ситуации проводить терапию в целях купирования болей в области сердца либо их предупреждения.
При приступе стенокардии на фоне КСХ больному назначается β-блокатор под язык (анаприлин в дозе 20-40 мг), антагонист Ca++ (нифедипин 5-10 мг) или вводится внутривенно 5-15 мл 2,4%-ного раствора аминофиллина (эуфиллина) в течение 15 мин [5]. От приема нитратов лучше воздержаться.
Для профилактики появления болей в области сердца обсуждается использование препаратов теофиллина длительного действия (теопека, теодура, теотарда и др.), особенно это показано больным с отсутствием тахикардии, сопутствующей обструктивной патологией дыхательных путей (бронхиальная астма, хронический обструктивный бронхит); при наличии тенденции к артериальной гипертонии препаратами выбора могут стать нифедипин длительного действия или амлодипин. Используются также психокорректоры (обычно антидепрессанты, в частности имипрамин) [6], антиагреганты.
Прогноз при синдроме Х в целом благоприятный и риск летальности, несмотря на яркую клиническую симптоматику, крайне низок. Однако при благоприятном общем прогнозе для больных с КСХ характерно низкое качество жизни, что обусловлено ограничением физической активности и выраженным болевым синдромом. Отмечена тенденция к переходу заболевания в дилатационную кардиомиопатию (особенно при наличии блокады левой ножки пучка Гиса по ЭКГ), в типичную ИБС.
Кардиалгический синдром Х — это заболевание, которое очень трудно выявить, оно может рассматриваться скорее как диагноз исключения, в связи с этим особенно важно уметь его дифференцировать.