Синдром маршалла у детей симптомы что надо делать
Частая ангина у ребёнка: причины, как лечить?
Причины возникновения болезни
Самый распространённый тип данной патологии в детском возрасте – это бактериальная ангина. Как правило, она вызывается бета гемолитическим стрептококком группы А или стафилококком. На втором месте стоят ангины вирусные. Причиной их возникновения являются такие типы вирусов, как энтеровирус Коксаки, аденовирусы, а также вирусы герпетические. На 3 месте стоят грибковые заболевания. Они вызваны грибами семейства Candida. Провоцирующими факторами в развитии болезни у ребёнка является снижение общего или местного иммунитета.
Симптомы заболевания
Бактериальные ангины чаще всего протекают с выраженной интоксикацией. В общем анализе крови при такой форме болезни наблюдается значительный лейкоцитоз, повышенное СОЭ и высокое содержание нейтрофилов.
Вирусные ангины, или герпангины очень часто встречаются у малышей, особенно в летний период. Клинически они проявляются следующим образом:
Характерны также мелкие, красные высыпания на миндалинах, мягком и твёрдом нёбе. Они могут лопаться и спонтанно исчезать в течение 3-5 дней.
Что касается грибковой ангины, то зачастую клиника бывает умеренно-выраженной. Высокая температура отмечается редко, и на миндалинах присутствует характерный творожистый налёт.
Каковы возможны осложнения?
Несвоевременное или неквалифицированное лечение болезни может привести к ряду осложнённых последствий. Среди которых чаще всего встречаются:
Если говорить об опасных осложнениях, то к ранним относятся: инфекционно-токсический шок, сепсис, менингит, глоточный абсцесс. Они возникают в первые дни заболевания. А в позднем периоде может развиться лимфатическая лихорадка, о которой мы много слышали, как о ревматизме, гайморит, нефрит. Это патологии со стороны жизненно важных органов – сердца, почек. К сожалению, они могут привести к инвалидизации ребёнка и серьёзным осложнениям здоровья малыша.
Поэтому опытные врачи-педиатры детских медицинских центров всегда очень боятся развития осложнений стрептококковой ангины, и в этой ситуации нужно обязательно назначать антибиотики.
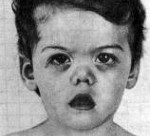
Синдром Маршалла у детей
Представьте состояние родителей, у которых ребёнок ежемесячно болеет ангиной. Речь идёт о синдроме Маршалла, которые многие лечили, как обычную ангину. И малыш ежемесячно получал порцию антибиотиков. На самом же деле антивирусные, противобактериальные препараты при этой патологии абсолютно неэффективны. Единственный эффективный метод лечения болезни в этом случае – это применение глюкокортикостероидных препаратов типа Преднизолон или Дексаметазон. Но это не гарантирует, что через месяц у ребёнка опять не появятся симптомы синдрома Маршала. Радикальным методом лечения в таком случае является удаление миндалин.
Когда необходимо удалять миндалины?
Специалисты рекомендуют удаление миндалин у детей в тех случаях, если:
Но перед принятием решения о хирургическом удалении миндалин необходима обязательная консультация ЛОР-врача. При развитии осложнений также потребуются консультации нефролога и кардиолога.
Правильная диагностика
Необходимое грамотное обследование лечащим врачом начинается с общего анализа крови и мочи. Нужно также взять мазок из зева на питательную среду. Это исследование проводится в течение нескольких дней. В домашних условиях можно воспользоваться специальным средством «стрептатест». Он продаётся в аптеках, в инструкции очень подробно и доступно написано, как им пользоваться. Результат будет готов в течение 5 минут. Если он окажется положительным, это означает, что необходимо сразу использовать антибиотик.
Следующее исследование для определения наличия вирусов – это исследование методом полимеразной цепной реакции (ПЦР). В настоящее время этот метод считается высокоточным, и в условиях наших клиник «Целитель» вы можете прийти и провести в одном месте все необходимые анализы. На высоком профессиональном уровне наши опытные врачи-лаборанты качественно обследуют вашего ребёнка, и выдадут вам совершенно правильные, достоверные результаты, которые помогут вылечить вашего малыша.
Я желаю вашим детям и вам крепкого здоровья. Для профилактики тех патологий, о которых я рассказала выше, рекомендую закаливать своих детей. Эта процедура позволяет повысить иммунную систему организма, чтобы в свою очередь предотвратить развитие различных хронических очагов, а также возникновение ангины у ребёнка.
Синдром Маршалла (PFAPA синдром)
Что такое синдром Маршалла, клиническая картина, симптомы, лечение.
3.33 (Проголосовало: 9)
Что это такое?
Заболевание проявляется в детском возрасте, чаще у мальчиков.
Характеризуется периодическими эпизодами лихорадки (38 – 41ºC) с регулярными интервалами от 2 до 8 недель и клиническими проявлениями афтозного стоматита, фарингита, шейного лимфаденита. Между эпизодами клинические проявления отсутствуют.
На сегодняшний день причина заболевания не известна, возможно, имеет генетический характер. Распространённость также не известна.
Клиническая картина
Периодическая лихорадка – главный признак, по которому можно заподозрить синдром Маршалла. На фоне полного здоровья у ребенка повышается температура до 38 – 41 ºC. И держится от 2 до 7 дней, иногда до 10 дней и исчезает самостоятельно. Как правило, ребенку назначают антибиотики и жаропонижающие препараты, на фоне которых нет эффекта.
Фарингит с экссудативным компонентом на миндалинах встречается у 65–100% пациентов.
Шейная лимфаденопатия (увеличение лимфоузлов) встречается 60–100% пациентов. Шейные лимфоузлы могут быть уплотнены, болезненны при пальпации.
Также могут встречаться и другие симптомы: боль в животе (40-65%), суставная боль (40%), рвота (18-41%) и головная боль (18-65%).
Диагностика
К сожалению, на данный момент специфической диагностики нет. Диагноз ставится на основании жалоб и эпизодов лихорадки.
В общем анализе крови могут быть незначительные изменения – увеличение СОЭ, нейтропения (уменьшение количества нейтрофилов). Посевы на микрофлору из горла часто не дают никаких результатов при данном заболевании.
Важными диагностическими критериями являются:
Лечение синдрома Маршалла
Для лечения в период обострения используют глюкокортикостероиды (преднизолон) с интервалом введения. Но фоне приема которых симптомы заболевания проходят после 1-2 инъекции.
Назначение жаропонижающих препаратов иногда приводит к снижению температуры.
Хирургическое лечение – тонзиллэктомия (удаление миндалин), назначается пациентам, которые не реагируют на терапию гормональными препаратами или у которых заболевание вызывает серьёзное ухудшение качества жизни. После тонзиллэктомии симптомы заболевания купируются, в том числе и лихорадка, кроме афтозного стоматита.
Прогноз благоприятный. С возрастом клиническая картина улучшается, периоды ремиссии становятся длиннее, а симптомы менее выраженными. У большинства пациентов проявления заболевания прекращаются к 10 годам.
Наиболее частые вопросы от родителей
Может ли ребенок посещать детский сад или школу?
— Да, может и должен, но не в момент обострения.
Можно ли водить ребенка в спортивную секцию?
— Единственное противопоказание – это период обострения.
Можно ли ребенку делать прививки?
— Да, ребенка можно и нужно вакцинировать. Врач-педиатр должен быть проинформирован о вашем заболевании. Доктор также может составить индивидуальный план прививок. Особое внимание нужно уделить, когда ребенку вводится живая или ослабленная вакцина.
Маршалла-Смита синдром
OMIM 602535
Наша команда профессионалов ответит на ваши вопросы
Синдром Маршалла-Смита-редкое заболевание, характеризующееся ускоренным созреванием скелета, задержкой общего развития, дисморфией лицевых черт, таких, как: выступающий лоб, проптоз, смещенные кпереди ноздри, вывернутые губы, плоские орбиты, запавшая переносица, микрогнатия, голубой окрас склер, экзофтальм.
Это заболевание является синдромом мальформации (дефектов развития), при котором отмечаются нарушения легочной функции, умственная отсталость, хрупкость костей, нарушения остеогенеза, часто наблюдаются переломы костей без видимых травм. Исследования пациентов в возрасте 1 месяца показали, что развитие костей соответствует 3-4 летнему ребенку. У таких людей отмечается нарушение походки с быстронаступающей утомляемостью. Это объясняется наличием разрывов и гипоплазией мышечных волокон IIa и IIb типов.
У пациентов с синдромом Маршалла-Смита наблюдается умственная отсталость, примитивная речь или даже отсутствие речи. Большинство больных с этим заболеванием умирают в младенчестве или в раннем возрасте от легочной недостаточности.
Молекулярно-генетической причиной данного заболевания являются мутации в гене NFIX. Белок, кодируемый этим геном, является ядерным фактором транскрипции и участвует в регуляции транскрипции генов в кооперации с другими факторами транскрипции, взаимодействующими с эстрогеновыми рецепторами.
Мутации в гене NFIX так же являются причиной синдрома Сотоса типа 2.
В Центре Молекулярной Генетики проводится поиск мутаций в гене NFIX методом автоматического секвенирования с целью диагностики синдрома Маршалла-Смита.
Медицинские интернет-конференции
Языки
Случай синдрома Маршалла (PFAPA-синдром) у ребенка раннего возраста
Борисова А.А., Бондаренко К.С., научные руководители: к.м.н., ассистент Скупова О.В., к.м.н., доцент Спиваковский Ю.М.
Мальчик, 3 лет 8 мес., поступил в клинику с жалобами на повторные эпизоды повышения температуры тела до фебрильных цифр продолжительностью 3-4 дня с периодичностью 1 раз в месяц, сопровождающиеся увеличением шейных лимфатических узлов, налетами на миндалинах. Вышеперечисленные жалобы отмечаются у ребенка с 1 г. 8 мес.
Во время приступа в общем анализе крови выявлен лейкоцитоз до 12,9*10 9 /л, ускорение СОЭ до 45 мм/час, в биохимическом анализе крови – значительное повышение С-реактивного протеина до 119,9 мг/мл.
Ребенок обследован по алгоритму лихорадящего больного, выполнена Ro-графия органов грудной клетки, УЗИ органов брюшной полости и почек, ДЭХО-КГ.
Учитывая четкую периодичность возникновения приступов лихорадки с одинаковой клинической картиной, воспалительные изменения в анализах крови в период фебрильного приступа, был заподозрен синдром Маршалла.
Проведен преднизолоновый тест. На фоне введения преднизолона из расчета 1 мг/кг массы тела температура тела снизилась до нормальных значений в течение 4-х часов и более не поднималась.
Клинические симптомы заболевания, воспалительные изменения в анализах крови во время приступа, положительный преднизолоновый тест полностью соответствуют диагностическим критериям синдрома Маршалла, что и позволило выставить окончательный диагноз.
Наше наблюдение и данные литературы позволяют рассматривать синдром Маршалла как неинфекционное лихорадочное заболевание с высокой периодичностью острых эпизодов.
Своевременная постановка этого диагноза позволяет быстро справляться с острыми эпизодами без применения антибактериальных препаратов.
Синдром Маршалла ( PFAPA-синдром )
Синдром Маршалла (PFAPA-синдром) – это заболевание преимущественно детского возраста, включающее периодическую лихорадку, афтозный стоматит, фарингит, шейную лимфаденопатию. Симптомами являются регулярно повторяющиеся эпизоды повышения температуры выше 39˚С, боли в горле, язвенные поражение слизистой рта, увеличение шейных лимфоузлов. Диагноз устанавливается на основании клиники, анализов крови, посевов отделяемого из зева, исключения других возможных причин рецидивирующей лихорадки. Лечение ограничено глюкокортикоидами или жаропонижающими препаратами, так как антибиотики и противовирусные средства неэффективны. В редких случаях проводится тонзиллэктомия.
МКБ-10
Общие сведения
В 1987 году американским педиатром Г.Маршаллом и соавторами описана ранее неизвестная периодическая лихорадка, которая первоначально была названа синдромом Маршалла. В современных источниках используется название PFAPA-синдром как аббревиатура симптомов, включающих периодическую лихорадку (periodic fever), афтозный стоматит (aphthous stomatitis), фарингит (pharingitis), шейный лимфаденит (cervical adenitis). Распространенность и заболеваемость точно неизвестны. Дебют патологии отмечается в возрасте от 1 до 5 лет и, как правило, к подростковому периоду симптоматика разрешается. В последнее время появились данные о возможности развития PFAPA-синдрома у взрослых. Среди заболевших преобладают мужчины (55-70%).
Причины синдрома Маршалла
Этиология остается неизвестной. Сегодня PFAPA-синдром рассматривается как полигенное или мультифакториальное заболевание, при котором модифицирующую роль играют генетические, средовые факторы, возможные особенности реагирования организма на инфекцию. У 7-10% пациентов выявляются мутации гена MEFV, который участвует в образовании белка пирина гранулоцитами, моноцитами, дендритными клетками, фибробластами кожи, брюшины и синовиальной оболочки. Его предполагаемая функция состоит в снижении воспалительного ответа путем ингибирования активации и хемотаксиса нейтрофилов. Выявляются мутации TNFRSF1A, МВК, гена, кодирующего белок NLRP3.
Цитокиновый профиль при данной патологии позволяет отметить повышение сывороточных уровней интерлейкина-1β (ИЛ-1β), ТNFα, ИЛ-6, ИЛ12р70, в том числе в период между атаками, что указывает на постоянно текущее субклиническое воспаление. Определенный инфекционный агент не выделен, некоторые исследования указывают на возможное участие вирусов Эпштейна-Барр, простого герпеса 1, 2 типов и цитомегаловируса, а также редких бактериальных агентов: Муcobacterium chelonae (микобактерии хелона), Plasmodium (плазмодии), Borrelia (боррелии), Brucella (бруцеллы). У части исследуемых больных выявляется дефицит витамина D.
Патогенез
Точный патогенез не установлен. Современные исследователи относят PFAPA-синдром к системным аутовоспалительным заболеваниям. Их отличием от аутоиммунных являются генетически обусловленные особенности протекания воспалительной реакции и реагирования иммунитета, а не механизмы синтеза антител и активации Т-лимфоцитов при контакте с антигеном. Наличие мутации гена MEFV ведет к синтезу дефектного пирина, который в норме ослабляет и ингибирует чрезмерную восприимчивость организма, а в измененном виде приводит к дефициту ингибитора хемотаксического фактора С5а, что нарушает функцию контроля процесса воспаления.
Ген NLRP3 кодирует белок криопирин, при его мутации моноциты под влиянием разнообразных триггеров начинают синтезировать огромное количество ИЛ-1β. В норме иммунная система способна защитить себя от избытка данного цитокина. При PFAPA-синдроме эта регуляция нарушена, вследствие чего развивается клиническая картина, так как интерлейкин-1β ответственен не только за гипертермию, но и за повреждение, ремоделирование тканей, повышенный уровень маркеров системного воспаления.
Симптомы синдрома Маршалла
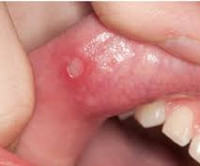
Клиническая картина представляет собой лихорадочные эпизоды, которые повторяются каждые 2-12 недель (средний цикл 28 дней). Температура чаще повышается внезапно, лихорадка достигает высоких цифр (от 40 до 41°C). Иногда за сутки перед повышением температуры появляется общая слабость, астения, снижение аппетита. Затем присоединяется афтозный стоматит, при котором появляются мелкие (до 5 мм) язвенные поражения слизистой полости рта – афты. Фарингит характеризуется болью в горле, гиперемией слизистой глотки. В типичных случаях развивается шейный лимфаденит – лимфоузлы в области шеи увеличиваются, становятся болезненными при пальпации.
В 43-48% наблюдений симптомы возникают все вместе, чаще всего встречается стоматит (55%). Крайне редко пациентов беспокоит головная боль, тошнота, рвота, вздутие живота. На 4-5 сутки температура тела нормализуется, воспалительные явления разрешаются. Интервалы между атаками составляют от 2 до 7 недель. Со временем межприступные промежутки могут удлиняться. Особенностью протекания лихорадки является то, что при температуре 40°C общее самочувствие детей остается относительно удовлетворительным. Между эпизодами восстанавливается аппетит, набирается потерянная масса тела. Рост, общее психоэмоциональное развитие не страдает. Течение заболевания доброкачественное, атаки обычно прекращаются к подростковому возрасту. Описание дебютов синдрома Маршалла во взрослом возрасте делает его актуальным не только для педиатрии.
Осложнения
Осложнений синдрома Маршалла описано не было. Долгосрочных исследований у пациентов не проводилось. Однако на фоне афтозного стоматита, фарингита возможно присоединение вторичной инфекции, что может привести к развитию тонзиллита, заглоточного абсцесса, отита, гнойного медиастинита. Длительно текущий воспалительный процесс повышает риск возникновения амилоидоза. Кроме того, рецидивирующие эпизоды лихорадки оказывают изнуряющее действие, вынуждают ребенка пропускать школьные занятия, могут привести к неуспеваемости.
Диагностика
Для постановки диагноза PFAPA-синдрома используют диагностические критерии, предложенные Маршаллом (1987 г.): регулярно повторяющиеся лихорадки с раннего возраста (начало 2-5 лет); присутствие одного из следующих клинических признаков: афтозный стоматит, шейный лимфаденит, фарингит; полностью бессимптомный интервал между эпизодами лихорадки; нормальное физическое и нервно-психическое развитие ребенка; отсутствие циклической нейтропении. На данный момент нет специфических анализов для установления синдрома Маршалла. Диагностический поиск включает:
Дифференциальный диагноз синдрома Маршалла проводят со следующими нозологиями: возвратный тонзиллит, инфекционные заболевания, ювенильный идиопатический артрит, циклическая нейтропения, семейная средиземноморская лихорадка (FMF), синдром гиперглобулинемии D, болезнь Бехчета.
Лечение синдрома Маршалла
Методы лечения все еще являются предметом споров. Антибиотикотерапия, применение противовирусных, антигистаминных препаратов не имеют эффективности; НПВС обладают только кратковременным жаропонижающим эффектом. На сегодняшний день для терапии PFAPA-синдрома успешно используются:
Прогноз и профилактика
Все проявления синдрома Маршалла обычно самостоятельно разрешаются до подросткового возраста. Фатальные последствия и серьезные осложнения в литературе не описаны. Несмотря на благоприятный прогноз, при появлении схожих жалоб необходимо обратиться к детским специалистам (педиатру, отоларингологу, стоматологу) для обследования, установления диагноза и подбора адекватной терапии. Специфических методов профилактики не существует. Пациентам, страдающим данным синдромом, рекомендовано применять витамин Д3 в дозе 400 МЕ в зимнее время.