Синдром шегрена что это такое и симптомы лечение
Болезнь Шегрена
Болезнь Шегрена – аутоиммунное системное поражение соединительной ткани, характеризующееся экзокринными железистыми и внежелезистыми проявлениями. Наиболее частым железистым проявлением болезни Шегрена служит снижение секреции слезных и слюнных желез, сопровождающиеся жжением в глазах и сухостью носоглотки. К внежелезистым проявлениям относятся миалгии, мышечная слабость, артралгии, геморрагии, увеличение лимфоузлов, невриты и пр. Диагноз болезни Шегрена ставится с учетом комплекса клинических и лабораторных признаков, функциональных тестов. Лечение проводят кортикостероидными гормонами и цитостатиками; течение заболевания чаще доброкачественное.
Общие сведения
Болезнь Шегрена лидирует среди коллагенозов по частоте встречаемости и значительно чаще развивается у женщин возрастной группы от 20 до 60 лет; у мужчин и в детском возрасте заболевание встречается реже. Причины болезни Шегрена неизвестны. Наиболее вероятными предопределяющими факторами служат наследственность и аутоиммунный ответ на вирусную (предположительно ротавирусную) инфекцию.
Классификация
Течение болезни Шегрена может быть подострым и хроническим. С учетом клинических проявлений и осложнений выделяют начальную (раннюю), выраженную и позднюю стадии заболевания. Патологические процессы при болезни Шегрена могут протекать с различной степенью воспалительной и иммунологической активности. Для высокой степени активности болезни Шегрена характерны клинически выраженные явления паротита, кератоконъюнктивита, стоматита, артрита; генерализованная лимфаденопатия, гепатоспленомегалия, лабораторные признаки активного воспаления.
Симптомы болезни Шегрена
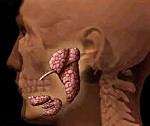
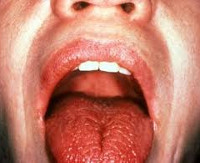
Слюнные железы при болезни Шегрена увеличиваются в размерах. У трети пациентов в результате увеличения парных околоушных желез отмечается характерное изменение овала лица, получившего в литературе название «мордочки хомяка». К числу типичных симптомов болезни Шегрена также относятся сухость губ и слизистой рта, стоматит, заеды, множественный кариес зубов (чаще пришеечной локализации). Если в ранней стадии болезни Шегрена сухость слизистых отмечается только во время физической нагрузки и волнения, то в выраженном периоде ощущение сухости отмечается постоянно, заставляя пациента часто увлажнять рот и запивать пищу.
При осмотре выявляется ярко-розовая окраска слизистых, их легкое травмирование при контакте, сухость языка, малое количество свободной слюны пенистого или вязкого характера. На таком фоне присоединение вторичной (вирусной, грибковой, бактериальной) инфекции ведет к развитию стоматита. Для поздней стадии болезни Шегрена характерны резкая сухость полости рта, ведущая к расстройствам глотания и речи, трещины губ, ороговение участков слизистой рта, складчатый язык, отсутствие свободной слюны в полости рта.
Отмечается гипофункция других экзокринных желез с явлениями сухости кожи, носоглотки, вульвы и влагалища, развитием трахеита, бронхита, эзофагита, атрофического гастрита и т. д. При болезни Шегрена могут отмечаться суставной синдром по типу полиартралгий или полиартрита, нарушение чувствительности стоп и кистей, невропатии тройничного нерва и лицевого нерва, геморрагические сыпи на конечностях и туловище, лихорадка, миозиты, гепато- и спленомегалия.
Диагностика болезни Шегрена
Из методов лабораторной диагностики проводится исследование общего анализа крови, показывающее умеренную лейкопению, анемию, ускорение СОЭ. В биохимии крови при болезни Шегрена определяется повышение уровня γ-глобулинов, общего белка, фибрина, серомукоида, сиаловых кислот, обнаружение криоглобулинов. Иммунологические реакции выявляют повышение уровня иммуноглобулинов IgG и IgM; наличие антител к ДНК, LE-клеток, антител к эпителию экзокринных желез, мышцам, коллагену и пр.; увеличение количества В-лимфоцитов, уменьшение Т-лимфоцитов.
При болезни Шегрена отмечается специфическая реакция на тест Ширмера – определяется уменьшение слезной продукции в ответ на стимуляцию нашатырным спиртом. При маркировании роговицы и конъюнктивы красителями выявляются эрозии и дистрофические очаги эпителия. При болезни Шегрена проводится контрастная рентгенография (сиалография), биопсия слюнных желез, УЗИ слюнных желез, МРТ слезных/слюнных желез. Для выявления осложнений со стороны других систем выполняется рентгенография легких, гастроскопия, ЭХО-КГ.
Лечение болезни Шегрена
Ведущая роль в терапии болезни Шегрена отводится гормональным (преднизолон) и цитостатическим препаратам иммуносупрессивного действия (циклофосфамид, хлорбутин) и их комбинациям (преднизолон+хлорбутин, преднизолон+циклофосфан). Сочетание методов экстракорпоральной гемокоррекции (плазмафереза, гемосорбции, двойной фильтрации плазмы) с медикаментозной терапией при лечении болезни Шегрена показано в случаях язвенно-некротического васкулита, гломерулонефрита, цереброваскулита, полиневрита и др. поражений.
Симптоматическая терапия при болезни Шегрена направлена на устранение сухости слизистых и предупреждение вторичного инфицирования. При сухости глаз назначается искусственная слеза, ношение мягких контактных линз, промывание глаз растворами антисептиков. Для нормализации слюноотделения проводятся новокаиновые блокады, назначаются препараты Ca; при воспалении околоушных желез используются местные аппликации димексида, системные антибиотики и антимикотики.
Пораженные слизистые полости рта при болезни Шегрена нуждаются в смягчении и стимуляции регенерации с помощью аппликаций масел облепихи и шиповника, обработки мазями (метилурациловой и солкосериловой). При секреторной недостаточности желудка проводится длительная заместительная терапия соляной кислотой, натуральным желудочным соком, пепсином; при недостаточности поджелудочной железы назначается ферментная терапия: прием панкреатина и др.
Прогноз и осложнения болезни Шегрена
Течение болезни Шегрена не носит жизнеугрожающий характер, однако значительно ухудшает качество жизни. Своевременно начатая терапия замедляет прогрессирование патологических процессов и сохраняет трудоспособность пациентов. При отсутствии лечения нередки осложнения, приводящие к инвалидизации.
К первичным поражениям при болезни Шегрена нередко присоединяется вторичное инфицирование с развитием синуситов, рецидивирующих трахеитов, бронхопневмоний. При системных поражениях возможно развитие почечной недостаточности, нарушений кровообращения головного и/либо спинного мозга.
Специфической профилактики болезни Шегрена не разработано.
Болезнь Шегрена
Общая информация
Краткое описание
Болезнь Шёгрена (БШ), или первичный синдром Шегрена – системное заболевание неизвестной этиологии, характерной чертой которого является хронический аутоиммунный и лимфопролиферативный процесс в секретирующих эпителиальных железах с развитием паренхиматозного сиаладенита с ксеростомией и сухого кератоконъюнктивита с гиполакримией.
Синдром Шёгрена (СШ), или вторичный синдром Шегрена – аналогичное болезни Шёгрена поражение слюнных и слёзных желёз, развивающееся у 5-25% больных с системными заболеваниями соединительной ткани, чаще ревматоидным артритом, у 50-75% больных с хроническими аутоиммунными поражениями печени (хронический аутоиммунный гепатит, первичный билиарный цирроз печени) и реже при других аутоиммунных заболеваниях.
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| М35.0 | Сухой синдром (Шегрена) |
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| АНФ | — | антинуклеарный фактор |
| АСаТ | — | аспартатаминотрансфераза |
| АЦЦП | — | антитела к циклическому цитруллинированному пептиду |
| БАК | — | биохимический анализ крови |
| БШ | — | Болезнь Шегрена |
| ВОП | — | врач общей практики |
| ГК | — | глюкокортикостероиды |
| ИФА | — | иммуноферментный анализ |
| ЛС | — | лекарственные средства |
| IgG и IgA IgM | — | иммуноглобулины G, А,М. |
| ОАК | — | общий анализ крови |
| ОАМ | — | общий анализ мочи |
| ПМСП | — | первичная медико-санитарная помощь |
| ПБЦП | — | первичный билиарный цирроз печени |
| РФ | — | ревматоидный фактор |
| РТМ | — | ритуксимаб |
| Ro/SS-A | — | антитела к ядерным антигенам |
| СОЭ | — | скорость оседания эритроцитов |
| СРБ | — | С-реактивный белок |
| С4 | — | компонент комплимента |
| УЗИ | — | ультразвуковое исследование |
| ФГДС | — | фиброгастродуоденоскопия |
| ЭКГ | — | электрокардиограмма |
| ACR | — | American College of Rheumatology |
| EULAR | — | European League Against Rheumatism |
Пользователи протокола: врачи общей практики, терапевты, ревматологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По характеру течения:
· подострое;
· хроническое.
По стадии развития:
· начальная;
· развернутая;
· поздняя.
По степени активности:
· I — минимальная;
· II — умеренная;
· III — высокая.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ 1
Диагностические критерии 7
Классификационные/ диагностические критерии болезни Шегрена (ACR/ EULAR)
Согласно рекомендациям ACR/ EULAR 2016 года, классификационные критерии болезни Шегрена используются у больных, имеющих, как минимум, один симптом сухости глаз или сухости во рту или при подозрении на заболевание по опроснику European League Against Rheumatism SS Disease Activity Index questionnaire (как минимум с одним положительным ответом).
Сухость глаз или сухость во рту определяется наличием положительного ответа, как минимум, на один из следующих вопросов:
1) Испытывает ли пациент ежедневную, постоянную, доставляющую неудобства сухость в глазах более 3-х месяцев?
2) Есть ли у пациента повторяющиеся ощущения песка или гравия в глазах?
3) Использует ли пациент заменители слезы более 3-х раз в день?
4) Испытывает ли пациент ежедневную сухость во рту более 3-х месяцев?
5) Часто ли пациент пьет жидкость при глотании сухой пищи?
Данные критерии не используются у больных при наличии следующих заболеваний: 1) лучевая терапия области головы и шеи, 2) активный гепатит С (с подтверждением ПЦР), 3) СПИД, 4) саркоидоз, 5) амилоидоз, 6) реакция «трансплантат против хозяина», 7) IgG4-ассоциированное заболевание.
Диагноз болезни Шегрена может быть выставлен при сумме баллов ≥4 нижеуказанных 5-ти критериев:
| № п/п | Критерии | Балл |
| 1 | Очаговый лимфоцитарный сиалоденит в малых слюнных железах с количеством фокусов не менее 1 в 4 мм² (фокус содержит 50 и более лимфоцитов в 4 мм² ткани железы). | 3 |
| 2 | Наличие Anti-SSA/Ro | 3 |
| 3 | Результат офтальмологического окрашивания ≥5 (или балл Van Bijsterveld ≥4) как минимум одного глаза | 1 |
| 4 | Тест Ширмера ≤5 мм/5 мин, как минимум одного глаза | 1 |
| 5 | Нестимулированная общая саливация ≤0,1 мл/мин | 1 |
Примечание:
· Гистопатологическое обследование должно проводиться патологоанатом с опытом в диагностике очагового лимфоцитарного сиаладенита и подсчета количества фокусов, используя протокол, описанный Daniels et al.
· Для достоверности результатов оценки сухости глаз и рта пациенты не должны антихолинергические препараты.
Жалобы:
· сухость в глазах, отсутствие слез (ощущения жжения, «песка» в глазах);
· покраснения глаза, зуд век;
· сухость во рту, в носу и горле;
· сухость и трещины на губах;
· сухой язык;
· изменение овала лица, за счет увеличения околоушных желез;
· сухой кашель, одышка;
· светобоязнь;
· сухость кожи;
· боли в суставах;
· мелкоточечные высыпания на коже голени, бедер, ягодиц, живота;
· мышечные боли;
· повышение температуры;
· снижение массы тела;
· снижение аппетита;
· слабость.
Лабораторные исследования:
· общий анализ крови: гипо/нормохромна яанемия, лейкопения, тромбоцитопения, повышение СОЭ;
· общий анализ мочи: протеинурия, эритроцитурия, цилиндрурия, глюкозурия снижение удельного веса и повышение рН мочи; лейкоцитурия – при присоединении вторичной инфекции;
· биохимический анализ крови: повышение СРБ, гипергаммаглобулинемия;
· иммунологическое исследование: антитела к Ro/SS-A ядерным антигенам-положительны
Инструментальные исследования:
1) Для диагностики паренхиматозного сиаладенита используют:
Показания для консультации специалистов:
· консультация стоматолога – при рецидивирующем афтозном/грибковом стоматите;
· консультация офтальмолога – при сухом конъюктивите/кератоконъюктивите;
· консультация оториноларинголога – при паренхиматозном паротите/паренхиматозном сиаладените;
· консультация невропатолога – при поражении ЦНС и периферической нервной системы;
· консультация гастроэнтеролога – при поражении органов ЖКТ;
· консультация нефролога – при поражении почек;
· консультация пульмонолога – при поражении легких;
· консультация онкогематолога – для исключения лимфопролиферативных заболеваний.
Диагностический алгоритм: (схема)
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований [1-4, 10]:
Наиболее часто в ревматологической практике необходимо проводить дифференциальную диагностику между БШ и СШ в сочетании с РА, ССД, СКВ, аутоиммунным гепатитом, первичным билиарным циррозом печени, аутоиммунным гепатитом. Помимо БШ сухость глаз и полости рта может быть следствием многих причин.
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Ревматоидный артрит | Сухой синдром, суставной синдром, конституциональные симптомы | РФ, АЦЦП, СРБ, рентгенография суставов кистей | Сухой синдром, нестойкий. Поражение суставов носит стойкий, прогрессирующий характер, развитие эрозивного артрита. АЦЦП позитивный. |
| Системная красная волчанка | Сухой синдром, поражение кожи, синдром Рейно, полиорганная патология, суставной синдром, конституциональные симптомы | антитела к двуспиральной ДНК, Анти-Sm, антифосфолипидные антитела, АНФ, РФ | Выраженная системность поражения. Наличие АФС, быстрый регресс сухого синдрома на фоне лечения ГКС Дискоидная эритемы на лице, груди и конечностях, энантема на твердом небе Неэрозивный артрит. Позитивность по антителам к двуспиральной ДНК, Анти-Sm, антифосфолипидным антителам |
| Системная склеродермия | Сухой синдром синдром Рейно, полисерозит, суставной синдром, конституциональные нарушения | Антицентромерные антитела (АЦА), антитела к Scl-70, АНФ, биопсия кожно-мышечного лоскута | Типичные изменения кожи и подкожной клетчатки (уплотнение, атрофия, нарушение пигментации), суставов (преобладание фиброзных изменений), ЖКТ. Рентгенологические признаки (остеолиз, резорбция концевых фаланг), кальциноз мягких тканей, позитивность по АЦА, анти- Scl-70, результат биопсии кожно-мышечного лоскута характерен для ССД |
| Первичный билиарный цирроз печени, аутоиммунный гепатит | Сухой синдром, поражение печени, суставной синдром, конституциональные нарушения | Антимитохондриальные антитела, иммунологические маркеры аутоиммунных гепатитов, биопсия печени | Клиника печеночной недостаточности. Сухой синдром нестойкий. Позитивность по антимитохондриальным антителам, иммунологическим маркерам аутоиммунных гепатитов; результат биопсии печени характерен для ПБЦП, аутоиммунного гепатита |
| Лимфопролиферативные заболевания (лимфомы) | Сухой синдром, увеличение слезных, слюнных желез, генерализованная лимфаденопатия, инфильтраты в легких | Моноклональные иммуноглобулины, белок Бенс-Джонса в моче, пункционная биопсия слюнных/слезных желез, лимфоузлов | Признаки избыточной пролиферации: лимфаденопатия, гепатоспленомегалия, инфльтраты в легких, почечная недостаточность, пурпура, лейкопения. Псевдотумар орбит. Позитивность по моноклональным иммуноглобулинам, белку Бенс-Джонса в моче; пункционная биопсия слюнных/слезных желез, лимфоузлов характерна для лимфом |
| Мультифокальный фиброз, гранулематозные заболевания, поражения слюнных желез при сахарном диабете, гипоменструальный синдром, алкогольный цирроз печени, амилоидоз, саркоидоз, хронический рецидивирующий паренхиматозный и интерстициальный сиалоденит, бактериальные и вирусные паротиты, опухоли слюнных, слезных желез, ВИЧ, туберкулез | Сухой синдром, увеличение слёзных, слюнных желез, образование инфильтратов в легких |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Азатиоприн (Azathioprine) |
| Ацетилцистеин (Acetylcysteine) |
| Гидроксихлорохин (Hydroxychloroquine) |
| Гипромеллоза (Hypromellose) |
| Диклофенак (Diclofenac) |
| Дипиридамол (Dipyridamole) |
| Иммуноглобулин человеческий нормальный (Human normal immunoglobulin) |
| Кальция карбонат (Calcium carbonate) |
| Колекальциферол (Kolekaltsiferol) |
| Лефлуномид (Leflunomide) |
| Мелоксикам (Meloxicam) |
| Метилпреднизолон (Methylprednisolone) |
| Метотрексат (Methotrexate) |
| Омепразол (Omeprazole) |
| Панкреатин (Pancreatin) |
| Пилокарпин (Pilocarpine) |
| Преднизолон (Prednisolone) |
| Ритуксимаб (Rituximab) |
| Сульфасалазин (Sulfasalazine) |
| Урсодезоксихолевая кислота (Ursodeoxycholic acid) |
| Флуконазол (Fluconazole) |
| Хлорамбуцил (Chlorambucil) |
| Циклоспорин (Cyclosporine) |
| Циклофосфамид (Cyclophosphamide) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [1-4, 11]
На амбулаторном этапе лечения находятся пациенты с БШ без тяжелого поражения глаз, слюнных желез, почек, легких, нервной системы. Терапия состоит из немедикаментозных и медикаментозных методов лечения.
Немедикаментозное лечение:
· избегать ситуаций, усиливающих сухость слизистых оболочек: сухой или кондиционированный воздух, сигаретный дым, сильный ветер, длительная зрительная (особенно компьютерная), речевая или психоэмоциональная нагрузка;
· ограничить применение препаратов, усугубляющих сухость (диуретики, трициклические антидепрессанты, бета-блокаторы, антигистаминные), и определенных раздражающих веществ (кофе, алкоголь, никотин);
· частое употребление небольших количеств воды или не содержащей сахара жидкости облегчает симптомы сухости рта. Полезна вкусовая и механическая стимуляция саливации с использованием жевательной резинки и леденцов без сахара;
· скрупулезная гигиена полости рта, использование зубной пасты и ополаскивателей с фторидами, тщательный уход за зубными протезами, регулярное посещение стоматолога обязательно с профилактической целью относительно прогрессирующего кариеса и периодонтита;
· терапевтические контактные линзы могут служить дополнительной протекцией эпителия роговицы, однако, их ношение должно сопровождаться адекватным увлажнением и профилактической инстилляцией антибиотиков. Ношение очков с затемненными стеклами для уменьшения светобоязни.
· применение точечной окклюзии входных отверстий носослезного канала: временной (силиконовые или коллагеновые пробки) или чаще перманентной (прижигание или хирургическое вмешательство);
· необходимо исключать инсоляцию вследствие плохой переносимости и частого развития фотодерматозов. Нежелательно длительное пребывание в районах с сухим, жарким климатом;
· для профилактики остеопороза лицам, долго получающим малые дозы преднизолона и, особенно, интенсивную терапию (пульс-терапия глюкокортикоидами и цитостатиками, сочетание экстракорпоральных методов лечения с пульс-терапией), рекомендуют употреблять пищу с высоким содержанием кальция.
· назначается физиологически полноценная диета с достаточным количеством витаминов. Рекомендуется 5—6-разовое питание.
· в рацион включают продукты, обладающие слюногонным эффектом (лимон, фрукты, пряности, хрен, горчицу).
Медикаментозное лечение:
Лечение проводится в зависимости от наличия железистых и внежелезистых проявлений заболевания. Основу медикаментозной терапии составляют кортикостероидные гормоны и цитостатики (или аминохинолиновые препараты).
Лечение железистых проявлений БШ.
1. Для лечения железистых проявлений используют локальную терапию сухого синдрома (увлажняющие заместители, иммуномодулирующие препараты), стимуляторы эндогенной секреции слюнных и слезных желез.
Для улучшения саливации и терапии сухого кератоконъюнктивита возможно применение препаратов системного действия (малые дозы ГК и хорамбуцил (C), ритуксимаб (РТМ) (А).
2. Для замещения объема слезы пациентам следует 3-4 и более раз в день использовать искусственные слезы, содержащие 0,1-0,4% гиалуронат натрия, 0,5-1% гидроксипропилметилцеллюлозу, 0,5-1% карбоксиметилцеллюлозу, 0,1-3% декстран 70. При необходимости интервал между закапыванием слез может быть сокращен до 1 часа. Препараты без консервантов позволяют избежать раздражения глаз. Для пролонгирования эффекта возможно использование препаратов искусственной слезы большей вязкости. Такие препараты лучше применять на ночь из-за возникновения эффекта помутнения зрения (В).
3. Глазные капли на основе сыворотки крови применимы для пациентов с непереносимостью искусственных слез или тяжелым, резистентным к лечению сухим кератоконъюнктивитом. Обязательно чередование с антибактериальными каплями (В).
4. Офтальмологическая эмульсия Циклоспорина А рекомендуется для лечения сухого кератоконъюнктивита. Считается оптимальным назначение 0,05% глазных капель два раза в день в течение 6-12 мес. (В).
5. Локальное применение НПВП (0,1% индометацин, 0,1% диклофенак натрия) уменьшает дискомфортные ощущения в глазах, однако, может провоцировать повреждения роговицы (С).
6. Приемлемым считается локальное применение ГК короткими курсами (до двух недель) при обострении сухого кератоконъюнктивита. (С). Потенциальные побочные эффекты, повышение внутриглазного давления, развитие катаракты, ограничивают длительность применения ГК.
7. Использование препаратов-заменителей слюны на основе муцина и карбоксиметилцеллюлозы восполняет её смазывающие и увлажняющие функции, особенно во время ночного сна. (В).
8. Для стимуляции остаточной секреции слюнных и слезных желез системно применяются агонисты М1 и М3 мускариновых рецепторов: пилокарпин 5 мг 4 раза в день. (А).
9. У пациентов со значительным увеличением околоушных, поднижнечелюстных слюнных и слёзных желёз, рецидивирующим характером паренхиматозного сиалоаденита противопоказана их рентгенотерапия ввиду значительного нарастания сухости и увеличения риска развития лимфом (С).
10. Облегчение сухости верхних дыхательных путей (ринит, синусит, ларингит, бронхит) достигается при приеме ацетилцистеина в терапевтических дозах. (С).
11. При диспареунии, обусловленной недостаточной лубрикацией, помимо местного использование лубрикантов, в постменопаузальном периоде показано локальное и системное применение эстрогенов (D).
12. Учитывая высокую частоту развития кандидозной инфекции при наличии сухого синдрома, показано локальное и системное противогрибковое лечение (нистатин, клотримазол, флуконазол) (D).
13. При поражении ЖКТ используют ингибиторы Н+-К+-АТФ-азы, ферментативные препараты, урсодезоксихолевую кислоту.
Лечение внежелезистых системных проявлений БШ.
1. Для лечения системных внежелезистых проявления БШ используются ГК, алкилирующие цитостатические (хлорамбуцил, циклофосфамид), биологические (ритуксимаб) препараты.
2. Больным с рецидивирующими сиаладенитами и минимальными системными проявлениями, такими как суставной синдром, назначают ГК в малых дозах либо НПВП (С).
3. Больным с конституциональными, мышечно-суставными симптомами могут назначаться гидроксихлорохин, метотриксат, азатиоприн, лефлунамид, сульфасалазин, циклоспорин.
4. При значительном увеличении больших слюнных желёз (после исключения лимфомы), диффузной инфильтрации малых слюнных желёз, отсутствии признаков тяжёлых системных проявлений, умеренных и значительных сдвигах показателей лабораторной активности необходимо назначение малых доз ГК в сочетании с хлорамбуцил (С).
5. При лечении васкулита (криоглобулинемический гломерулонефрит, поражение периферической и центральной нервной системы, рецидивирующая пурпура и язвенно-некротическое поражение кожи) назначается циклофосфамид. В комбинации с малыми дозами ГК циклофосфамид применяется при не угрожающих жизни системных проявлениях заболевания (рецидивирующая криоглобулинемическая пурпура, смешанная моноклональная криоглобулинемия, сенсорно-моторная полинейропатия) (С).
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Фармакологическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Нестероидные противовосполительные препараты | Диклофенак натрия | 75-100 мг внутрь 1 раз в сутки 7-10 дней | С |
| Диклофенак натрия | 75 мг в/м 1 раз в сутки 10 дней | С | |
| Мелоксикам | 15 мг внутрь 1 раз в сутки 7-10 дней | С | |
| Цитостатические антиметаболиты | Метотриксат | 15 мг в неделю, подкожно, длительно | С |
| Иммунодепрессанты | Азатиоприн* | 50-200 мг в сутки внутрь, длительно | С |
| Антипролиферативные, иммуносупресивные препараты | Лефлунамид | 20 мг в сутки внутрь, длительно | С |
| Сульфаниламидные препараты | Сульфасалазин | 500-3000 мг в сутки, внутрь, длительно | С |
| Вазодилятирующие, ангиопротективные средства | Дипиридамол | 25 мг внутрь 3 раза в сутки, 1 месяц | С |
| Ингибиторы Н+-К+-АТФ-азы. | Омепразол | 20 мг внутрь, 2 недели | С |
| Ферментные препараты | Панкреатин | 150000-400000 ЕД в сутки 2-4 недели | С |
| Гепатопротекторы | Урсодезоксихолевая кислота | 10мг/кг/сут внутрь, до 6 месяцев | С |
| Противомикробные препараты | Флуконазол | 50-100 мг в сутки внутрь, 2 недели | D |
| Препараты кальция, витамина D3 | Кальция карбонат 2500мг, Холекальциферол 800 МЕ | 1 таб в день внутрь, длительно | С |
*применение препарата возможно после регистрации на территории РК
Хирургическое вмешательство: нет.
Дальнейшее ведение: пациенты с БШ должны находиться под постоянным диспансерным наблюдением ревматолога, стоматолога, офтальмолога. Осмотры проводятся не реже 1 раза в 3 месяца. Лабораторный мониторинг (биохимические и иммунологические показатели) осуществляются 1 раз в 3 месяца. Контроль показателей общеклинического, биохимического анализов крови у пациентов, получающих цитостатические препараты, в начале лечения проводится 1 раз в месяц, затем 1 раз в 2 месяца.
Индикаторы эффективности лечения:
· достижение клинико-лабораторной ремиссии;
· отсутствие осложнений.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ [1-4, 11]
Карта наблюдения пациента, маршрутизация пациента:
Немедикаментозное лечение:
· Режим 2, свободный.
· Диета №15.
Медикаментозное лечение:
В условиях стационара, помимо лечения, указанного в пункт 3.2, применяют:
1. При наличии тяжелых системных проявлений болезни Шегрена (полинейропатия, миозит, васкулит, пурпура, гломерулонефрит и др.) используют пульс-терапию высокими дозами метилпреднизолона и циклофосфамида. После окончания пульс-терапии больному назначают умеренные дозы преднизолона — 20—30 мг в сутки.
2. Лицам с выраженными иммунологическими нарушениями без отчетливых системных проявлений показано проведение плазмафереза. Комбинация пульс-терапии и плазмафереза — наиболее эффективный метод лечения подострой болезни Шегрена с максимальной активностью процесса.
3. Тяжелые системные проявления БШ, такие как криоглобулинемический и интерстициальный нефрит, язвенно-некротический васкулит, сенсорно-моторная нейропатия аксонально-демиелинизирующего и демиелинизирующего типа, мононеврит, полиневрит, энцефаломиелополирадикулоневрит, миозит, интерстициальный пневмонит, генерализованная лимфаденопатия, аутоиммунная гемолитическая анемия и тромбоцитопения, а также MALT-лимфома слюнных желез, требуют более высоких доз преднизолона (20-60 мг/сут) и цитостатических средств (лейкеран 6-10 мг/сут, циклофосфомид0,8-3,0 г/месяц) в сочетании с интенсивными методами терапии (С).
4. Внутривенный иммуноглобулин применяется в лечении агранулоцитоза, аутоиммунной тромбоцитопении, гемолитической анемии при БШ, а также у отдельных больных с выраженной сенсорной нейропатией при резистентности к терапии (D).
Показания к проведению пульс-терапии (D):
· выпотной серозит
· тяжёлые лекарственные аллергические реакции
· аутоиммунная гемолитическая анемия и тромбоцитопения
· при наличии противопоказаний для проведения комбинированной пульс-терапии.
Пульс-терапия позволяет снизить дозу пероральных ГК и уменьшить частоту их побочных проявлений (D).
Показания к комбинированной пульс-терапии (D):
· острый криоглобулинемический гломерулонефрит, гломерулонефрит с быстро прогрессирующей почечной недостаточностью
· язвенно-некротический васкулит
· аутоиммунная панцитопения
· интерстициальный пневмонит
· мононеврит, полиневрит, энцефаломиелополирадикулоневрит, поперечный и восходящий миелит, цереброваскулит
После достижения клинического эффекта и нормализации иммуновоспалительной активности заболевания больные переводятся на поддерживающие дозы ГК и алкилирующих цитостатических препаратов (С).
Показания к проведению экстракорпоральной терапии (D):
Абсолютные:
· язвенно-некротический васкулит
· криоглобулинемический гломерулонефрит
· энцефаломиелополирадикулоневрит, демиелинизирующая миелопатия, полиневрит
· ишемия верхних и нижних конечностей вследствие криоглобулинемического васкулита.
· синдром гипервязкости крови
Относительные
· гипергаммаглобулинемическая пурпура
· мононеврит
· лекарственный дерматит, отек Квинке, феномен Артюса
· интерстициальный пневмонит
· гемолитическая анемия, тромботическая тромбоцитопеническая пурпура
Применение генно-инженерных биологических препаратов
Применение анти-В клеточной терапии ритуксимабом (РТМ) позволяет контролировать системные внежелезистые проявления БШ и уменьшать функциональную железистую недостаточность. РТМ улучшает клиническое течение БШ без увеличения частоты побочных эффектов.
· РТМ назначается больным БШ с тяжелыми системными проявлениями (криоглобулинемический васкулит, гломерулонефрит, энцефаломиелополирадикулоневрит, интерстициальный пневмонит, аутоиммунная панцитопения), а также в случаях резистентности или недостаточной эффективности традиционного лечения ГК и цитостатическими препаратами. (D).
· У больных с небольшой длительностью БШ и сохраненной остаточной секрецией слюнных и слезных желез монотерапия РТМ приводит к увеличению саливации и улучшению офтальмологических проявлений (А).
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Фармакологическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Нестероидные противовосполительные препараты | Диклофенак натрия | 75-100 мг внутрь 1 раз в сутки 7-10 дней | С |
| Диклофенак натрия | 75 мг в/м 1 раз в сутки 10 дней | С | |
| Мелоксикам | 15 мг внутрь 1 раз в сутки 7-10 дней | С | |
| Цитостатические антиметаболиты | Метотриксат | 15 мг в неделю, подкожно, длительно | С |
| Иммунодепрессанты | Азатиоприн* | 50-200 мг в сутки внутрь, длительно | С |
| Антипролиферативные, иммуносупресивные препараты | Лефлунамид | 20 мг в сутки внутрь, длительно | С |
| Сульфаниламидные препараты | Сульфасалазин | 500-3000 мг в сутки, внутрь, длительно | С |
| Иммуноглобулины | Иммуноглобулин человека нормальный | 25-50 мл в/в капельно в сутки в течение 5 дней | D |
| Вазодилятирующие, ангиопротективные средства | Дипиридамол | 25 мг внутрь 3 раза в сутки, 1 месяц | С |
| Ингибиторы Н+-К+-АТФ-азы. | Омепразол | 20 мг внутрь, 2 недели | С |
| Ферментные препараты | Панкреатин | 150000-400000 ЕД в сутки 2-4 недели | С |
| Гепатопротекторы | Урсодезоксихолевая кислота | 10мг/кг/сут внутрь, до 6 месяцев | С |
| Противомикробные препараты | Флуконазол | 50-100 мг в сутки внутрь, 2 недели | D |
| Препараты кальция, витамина D3 | Кальция карбонат 2500мг, Холекальциферол 800 МЕ | 1 таб в день внутрь, длительно | С |
*применение препарата возможно после регистрации на территории РК
Хирургическое вмешательство: показано при прободении роговицы при сухом кератоконъюнктивите, гнойном паротите с угрозой развития абсцесса или флегмоны околоушной железы, эндопротезировании тазобедренных/ коленных суставов при остеонекрозе. Больные с терминальными проявлениями ХПН нуждаются в проведении сеансов гемодиализа и последующей трансплантации почек.
Индикаторы эффективности лечения:
· снижение клинико-лабораторной активности;
· замедление прогрессирования заболевания;
· предотвращение осложнений заболевания;
· улучшение качества жизни;
· предотвращение инвалидизации пациентов.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ [1-4,11]
Показания для плановой госпитализации:
· массивное увеличение слюнных/слёзных желёз, обострение хронического сиаладенита;
· генерализованная лимфаденопатия, гепатоспленомегалия, фокусы лимфоидной инфильтрации в лёгких;
· лихорадка;
· клинические проявления васкулита, периферической и краниальной невропатии, наличие симптомов энцефаломиелополирадикулонейропатии, поражения почек, легких;
· нарастающая протеинурия (>0,5 г/сут), смешанная моноклональная криоглобулинемия, появление моноклональных иммуноглобулинов в сыворотке крови и их лёгких цепей в моче, снижение уровня С4;
· гематологические нарушения: анемия (гемоглобин
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Аубакирова Бакыт Амантаевна – руководитель Городского ревматологического центра при «Городской поликлинике №7» Управления здравоохранения г.Астаны.
2) Дильманова Дина Сатыбалдиевна – кандидат медицинских наук, ревматолог, доцент кафедры Общей врачебной практики №1 с курсом геронтологии РГП на ПХВ «Казахский Национальный медицинский университет им. С.Д. Асфендиярова».
3) Юхневич Екатерина Александровна – и.о. доцента кафедры клинической фармакологии и доказательной медицины РГП на ПХВ «Карагандинский государственный медицинский университет», клинический фармаколог.
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
Ногаева Марал Газизовна – кандидат медицинских наук, ревматолог, ассоциированный профессор кафедры Общей врачебной практики №1 с курсом геронтологии РГП на ПХВ «Казахский Национальный медицинский университет им. С.Д. Асфендиярова».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.