Синдром велленса на экг что это
Электрокардиографическая диагностика прогностически неблагоприятных поражений коронарных артерий
ФГБУ Государственный научно-исследовательский центр профилактической медицины Минздрава РФ, Москва
Медикаментозное лечение большинства пациентов с ишемической болезнью сердца (ИБС) сопоставимо с реваскуляризацией миокарда по влиянию на жесткие конечные точки (инфаркт миокарда, сердечно-сосудистая и общая смертность), а в отдаленной перспективе – и на качество жизни. Только при наличии прогностически неблагоприятных поражений коронарных артерий, к которым относятся стеноз ствола левой коронарной артерии >50% и стенозы >70% в проксимальных сегментах передней нисходящей и огибающей артерии, выполнение реваскуляризации приводит к значительному увеличению продолжительности жизни. Выявление при помощи электрокардиографии пациентов с прогностически неблагоприятным поражением коронарных артерий могло бы существенно оптимизировать тактику их ведения, ускорить выполнение реваскуляризации миокарда у пациентов этой категории. В настоящем обзоре анализируются электрокардиографические признаки прогностически неблагоприятных поражений коронарных артерий.
Распространенность гемодинамически значимого поражения ствола левой коронарной артерии — ЛКА (стеноз 50% и более) среди больных ишемической болезнью сердца (ИБС) составляет от 2,4 до 7% [1—4]. В ряде работ показано существенное увеличение смертности пациентов у этой категории при естественном течении заболевания по сравнению с аналогичным показателем после реваскуляризации миокарда [5—9]. Выполнение реваскуляризации, прежде всего коронарное шунтирование (КШ), позволяет кардинально улучшить прогноз у пациентов с поражением ствола ЛКА [10—13]. Такие доступные и относительно недорогие неинвазивные методики как электрокардиография покоя, нагрузочные тесты с электрокардиографией, на протяжении многих лет используются для диагностики ишемии миокарда и стратификации риска развития сердечно-сосудистых осложнений [14]. В то же время данные о чувствительности и специфичности электрокардиографических методик в диагностике прогностически неблагоприятного поражения коронарных артерий (КА) — стеноз ствола ЛКА >50%, стенозы >70% в проксимальных сегментах передней нисходящей артерии (ПНА) и огибающей артерии (ОА) — варьируют в широком диапазоне. В представленном обзоре литературы мы проанализировали известные публикации по электрокардиографическим методикам диагностики прогностически неблагоприятных поражений КА.
Электрокардиография покоя
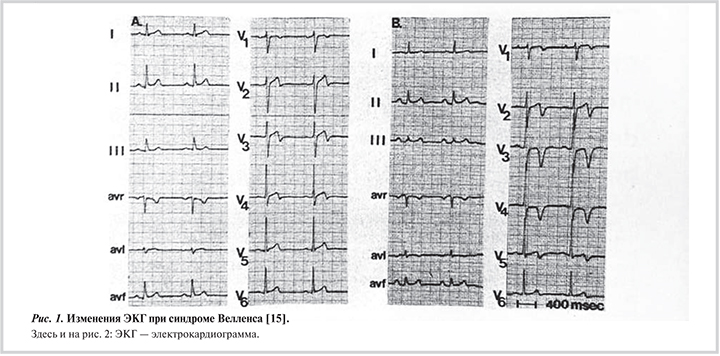
Синдром Велленса. Глубокие отрицательные зубцы Т в прекордиальных отведениях (V2 и V3) впервые были описаны группой кардиологов de Zwaan, Bär и Wellens в 1982 г. у пациентов с острым коронарным синдромом и поражением проксимального сегмента ПНА (рис. 1) [15, 16].
Клинические и электрокардиографические признаки синдрома Велленса:
Электрокардиографические признаки
Клинические признаки стенокардии
Из 145 пациентов, госпитализированных с диагнозом нестабильной стенокардии, авторы обратили внимание на группу из 26 (18%) человек с изменениями сегмента ST и отрицательными зубцами Т в грудных отведениях без изменения комплекса QRS. В зависимости от того, была ли выполнена коронарография (КГ), пациенты были разделены на 2 группы: в 1-й группе (без КГ) пациенты получали стандартную на то время консервативную терапию (β-адреноблокаторы и нитроглицерин), у 8 из 9 развился инфаркт миокарда (ИМ), при этом 3 пациента умерли. Во 2-й группе была выполнена КГ, и у 12 пациентов из 13 с теми же изменениями на ЭКГ был выявлен 90% и более стеноз проксимального отдела ПНА. 9 пациентам из 2-й группы успели выполнить операцию КШ с положительным эффектом. Четверым пациентам из 2-й группы КГ проводили после перенесенного ИМ, еще двоим выполнить КШ не успели, пациенты умерли до проведения реваскуляризации. Таким образом, частота развития ИМ без реваскуляризации среди пациентов с синдромом Велленса составила 92% (12 из 13 пациентов), а летальность — 39% (умерли 5 пациентов из 13). При последующем изучении было показано, что отрицательные зубцы Т могут сохраняться на ЭКГ от нескольких часов до нескольких недель и обязательно должны быть приняты во внимание у пациентов с бессимптомными поражениями [17]. Чувствительность синдрома Велленса в диагностике стеноза проксимального сегмента ПНА составляет 92% и специфичность — 92% [18]. Риск развития ИМ при консервативном ведении пациентов с синдромом Велленса составляет 55%. Всего двоим пациентам с синдромом Велленса на ЭКГ необходимо выполнить реваскуляризацию миокарда для предотвращения одного случая ИМ. Синдром Велленса необходимо дифференцировать от других причин появления отрицательных зубцов Т на ЭКГ: тромбоэмболии легочной артерии, блокады правой ножки пучка Гиса, геморрагического инсульта, приема дигоксина, гипертрофии миокарда левого желудочка, гипокалиемии, аритмогенной дисплазии правого желудочка феноменом «электрической памяти сердца».
Подъем сегмента ST в отведении aVR. Отведение aVR часто незаслуженно забывается при трактовке заключений ЭКГ, тогда как при прогностически неблагоприятных поражениях КА подъем сегмента STaVR может дать бесценную информацию (рис. 2).
В исследовании D. Engelen и соавт. показано, что подъем сегмента STaVR при переднем ИМ является прогностически значимым предиктором окклюзии проксимального сегмента ПНА [19]. При изучении прогностической значимости соотношения подъема сегмента STaVR/STV1 >1 в ка.
Две маски одного синдрома: синдром Велленса
Ранняя реперфузионная терапия является ключевой в стратегии оказания помощи пациентам с острым коронарным синдромом с элевацией сегмента ST (ОКСпST), так как элевация на электрокардиограмме (ЭКГ) признана проявлением критического стеноза или окклюзии коронарной артерии.
В то же время около 10 – 25 % пациентов с острым коронарным синдромом без подъема сегмента ST, по данным коронароангиографии (КАГ), также имеют критический стеноз или окклюзию крупной эпикардиальной артерии. Задержка в проведении реваскуляризации в такой группе пациентов ассоциирована с ухудшением исходов. Хотя в текущих рекомендациях кратко упомянуты критерии эквивалентов ОКСпST, сведения по специфическим паттернам ЭКГ все еще недостаточны.
В данной публикации мы рассмотрим электрокардиографический феномен — синдром Велленса.
Вступление
Синдром Велленса — это клинический синдром, характеризующийся двухфазными или глубоко инвертированными зубцами T в V2-3, в сочетании с недавней болью в грудной клетке в анамнезе, которая теперь исчезла. Он очень специфичен при критическом стенозе левой передней нисходящей артерии (ПНА).
Синдром Велленса был впервые описан в начале 1980-х годов де Цвааном (Zwaan), Велленсом (Wellens) и их коллегами, которые идентифицировали подгруппу пациентов с нестабильной стенокардией, у которых были специфические прекардиальные изменения зубца Т и впоследствии развился обширный инфаркт миокарда передней стенки (ИМ). Синдром Велленса относится к этим специфическим электрокардиографическим аномалиям зубца Т, которые связаны с критическим стенозом проксимальной левой передней нисходящей (ПНА) коронарной артерии.
Синдром Велленса также называют «синдромом коронарной Т-волны ПМЖВ».
ПМЖВ – передняя межжелудочковая ветвь левой коронароной артерии.
Критерии синдрома включают следующее:
Распознавание этой аномалии ЭКГ имеет первостепенное значение, поскольку этот синдром представляет собой предынфарктную стадию ишемической болезни сердца (ИБС), которая часто прогрессирует до ИМ передней стенки.
Данный электрокардиографический паттерн обычно регистрируется при отсутствии болей в грудной клетке, он может быть скрыт во время эпизодов ишемической боли в груди, когда наблюдается «псевдонормализация» зубцов T в V2-3.
Синдром Велленса — ключевой пример того, почему всем пациентам с болью в груди необходимо делать повторные серийные регистрации ЭКГ.
Патофизиология
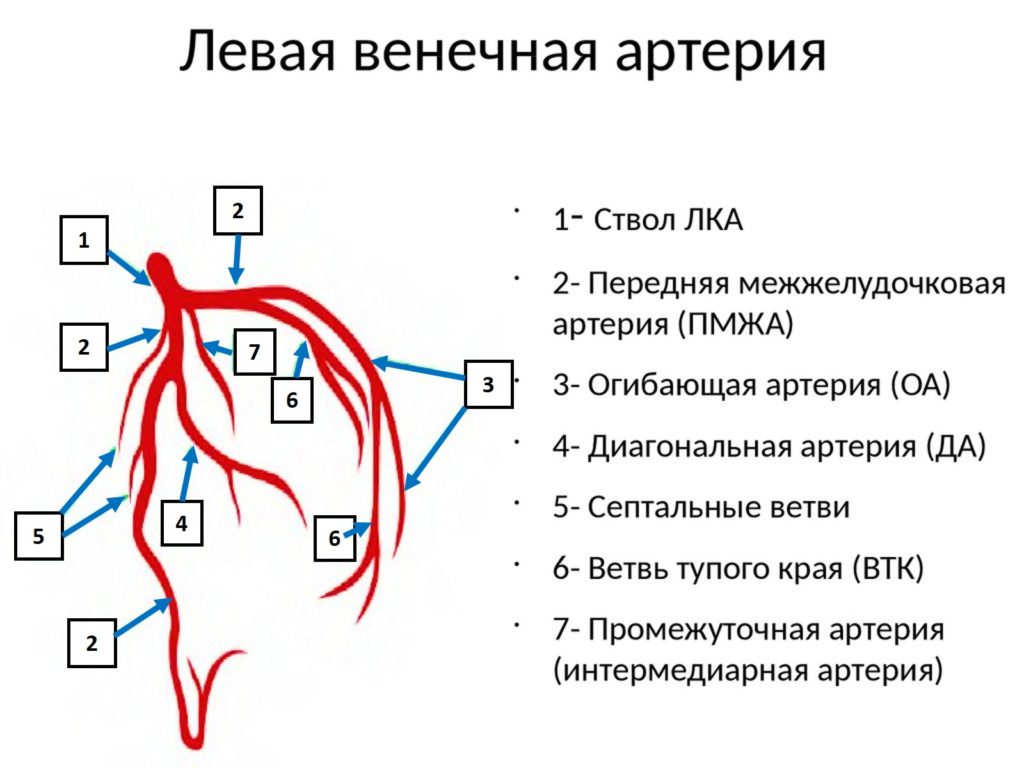
Синдром Велленса представляет собой критический стеноз проксимального сегмента ПМЖВ. ПМЖВ отходит от левой коронарной артерии и проходит в межжелудочковой борозде вдоль передней части сердца к его верхушке. Эта бороздка расположена между правым и левым желудочками сердца. ПМЖВ дает начало 2 основным ответвлениям, диагональной артерии и септальных ветвей.
Поражение проксимального сегмента ПМЖВ может иметь серьезные последствия. Поэтому этот синдром известен как «widow maker» — «создатель вдов» или «синдром левой передней нисходящей артерии».
Левая ПНА кровоснабжает переднюю стенку сердца, включая оба желудочка, а также перегородку. Окклюзия этого сосуда может привести к серьезной дисфункции желудочков, что подвергает пациента серьезному риску острой левожелудочковой недостаточности и смерти.
Этиология
Синдром Велленса — это предынфарктная стадия ИБС. Таким образом, причины синдрома Велленса аналогичны причинам, вызывающим ИБС, в том числе следующие:
Факторы риска синдрома Велленса по сути являются факторами риска ИБС и включают следующее:
Эпидемиология и прогноз
Характерные ЭКГ-изменения при синдроме Велленса относительно часто встречается у пациентов с симптомами нестабильной стенокардии. Среди пациентов, поступивших с нестабильной стенокардией, такая картина ЭКГ присутствует в 14-18% случаев.
Синдром Велленса представляет собой критическое проксимальное поражение ПМЖВ, соответственно, его естественное прогрессирование приводит к развитию ИМ передней стенки. Это прогрессирование настолько вероятно, что одного медикаментозного лечения недостаточно, чтобы остановить данный процесс, что требует ургентного проведения инвазивных методов лечения. Эволюция ИМ передней стенки происходит быстро, в среднем за 8,5 дней от начала синдрома Велленса до инфаркта.
Клиническая симптоматика
Синдром Велленса представляет собой стеноз проксимальной левой передней нисходящей коронарной артерии (ПНА), и пациенты наиболее часто обращаются с симптомами или жалобами, соответствующими ишемической болезни сердца (ИБС). Как правило, история болезни наиболее соответствует нестабильной стенокардии. Стенокардия может иметь разные проявления, но классическая форма включает следующие жалобы:
Могут наблюдаться множественные сопутствующие симптомы, включая потоотделение, тошнота, рвота и усталость.
Пациенты пожилого возраста, диабетики и женщины чаще имеют атипичные симптомы.
Если развивается инфаркт миокарда передней стенки, это может привести к осложнениям и летальному исходу. Таким образом, крайне важно распознать этот ЭКГ феномен на ранних этапах.
Объективное обследование
Объективное обследование не дает никаких признаков, которые давали бы веские основания подозревать именно синдром Велленса. Однако результаты обследования пациента могут свидетельствовать о продолжающемся ишемическом поражении (например, застойной сердечной недостаточности [ЗСН]).
Кроме того, большинство изменений на электрокардиографии (ЭКГ) распознаются тогда, когда у пациента нет боли, что еще раз подчеркивает важность проведения повторной ЭКГ в отделении неотложной помощи.
Диагностика
Возможные диагностические ошибки синдрома Велленса включают следующее:
Дифференциальный диагноз
В дополнение к состояниям, перечисленным в дифференциальной диагностике, следует учитывать и другие состояния, в том числе следующие:
Лабораторные исследования
Следующие лабораторные исследования могут быть показаны в качестве дополнительных тестов у пациентов с подозрением на ишемическую болезнь сердца (ИБС), острым коронарным синдромом (ОКС) и синдромом Велленса:
Обзорная рентгенография и КТ грудной клетки
Для выявления осложнений ишемии, таких как отек легких, необходимо выполнить рентгенографию грудной клетки. Кроме того, рентгенографию органов грудной клетки следует проводить, чтобы исключить другие возможные причины боли в груди, такие как аневризма или расслоение грудного отдела аорты, пневмония и перелом ребер.
Компьютерная томография (КТ) грудной клетки выполняется только по показаниям, чтобы исключить другие причины боли в груди, такие как расслоение аорты или тромбоэмболию легочной артерии. Значение КТ-ангиографии грудной клетки в оценке боли в груди, ИБС и ОКС в настоящее время изучается.
Электрокардиография
ЭКГ следует проводить любому пациенту с жалобами на боль в грудной клетке, если некардиальные причины не могут быть диагностированы другими способами, включая физикальное обследование. Может быть полезно выполнить ЭКГ как при наличии боли, так и после ее исчезновения. Изменения на ЭКГ, наблюдаемые при синдроме Велленса, обычно проявляются, когда у пациента нет боли, но обычно возникают в контексте недавней ангинозной боли в груди.
При синдроме Велленса картина ЭКГ показывает значительное вовлечение зубца T с минимальным изменением сегмента ST. Сами сегменты ST обычно изоэлектрические, но если они ненормальны, то как правило будут меньше 1 мм подъема с большим отрывом сегмента ST от комплекса QRS. Характерные изменения ЭКГ для этого синдрома проявляются в зубце Т и проявляются в 2 формах.
Существует две модели аномалии зубца Т при синдроме Велленса:
Менее распространенная из 2 форм синдрома Велленса, которая встречается у 24% пациентов, состоит из двухфазных зубцов T, чаще всего в отведениях V2 и V3, но также, иногда, в отведениях с V1 по V5 или даже V6.
Синдром Велленса (паттерн типа А):
Синдром Велленса (тип B)
Характерный рисунок обычно проявляется только в периоды без боли в груди. Заметить эту закономерность очень важно, потому что это признак поражения ПМЖВ. Эта ассоциация подчеркивает важность повторных ЭКГ и ЭКГ без боли у пациентов с нестабильной стенокардией. Поскольку ПНА кровоснабжает передний миокард, неспособность распознать этот паттерн может привести к инфаркту миокарда (ИМ) передней стенки, значительной дисфункции левого желудочка или смерти.
Диагностические критерии:
Райнхарт и др. (Rhinehart et al., 2002) описывают следующие диагностические критерии синдрома Велленса:
Эволюция инверсии зубца Т [A-D] после коронарной реперфузии при реперфузии ИМпST и синдроме Велленса (NSTEMI). В соответствии с данными Smith et al. Эволюция инверсии зубца T. ЭКГ при остром ИМ, 2002 г.
Понимание изменений зубца Т при синдроме Велленса
Считается, что у пациентов с синдромом Велленса происходит следующая последовательность событий:
Эта последовательность событий не ограничивается передними отведениями — аналогичные изменения могут наблюдаться в нижних или боковых отведениях, например с окклюзией ПКА или огибающей артерии.
Кроме того, провоцирующим событием не обязательно должно быть образование тромба — синдром Велленса также может возникать в нормальных коронарных артериях после эпизода вазоспазма, к примеру спазма сосудов, вызванного кокаином. Однако безопаснее предположить худшее (например, критический стеноз ПМЖВ) и подготовить пациента к ургентному проведению ангиографии.
Стивен Смит объясняет концепцию патерна синдрома Велленса сменой фаз окклюзии / реперфузии / повторной окклюзии.
Другие диагностические тесты
По данным проведённых ангиографий было показано, что у 100% пациентов с синдромом Велленса будет выявлен 50% или более стеноз проксимального отдела ПМЖВ. Более конкретно, у 83% будет поражение проксимальнее второй септальной ветви.
Проведение стресс-тестирования обычно не показано пациентам с синдромом Велленса на ЭКГ, поскольку это подвергает их риску развития острого инфаркта миокарда передней стенки. Таким образом, у этой группы пациентов следует избегать проведение стресс-тестирования и выполнять срочную ангиографию, чтобы определить степень поражения ПНА и потенциально предоставить информацию о необходимости чрескожного коронарного вмешательства (ЧКВ), аортокоронарного шунтирования (АКШ) или продолжения медицинского лечения. Если установлено, что провокационное тестирование необходимо, его следует проводить осторожно и только в тесном сотрудничестве с кардиологом.
Настороженность
Все специалисты, задействованные в ведение пациента должны быть уведомлены о том, что пациент находится в группе высокого риска и не должен проходить стресс-тестирование, если это явно не рекомендовано кардиологами.
Если симптомы сохраняются или на ЭКГ развивается эволюция в повышении сегмента ST, следует немедленно обратиться к интервенционному кардиологу. Как правило, целесообразно переводить этих пациентов в учреждения с возможностью катетеризации сердца.
Догоспитальный этап оказания помощи
Поскольку синдром Велленса возникает из-за стеноза проксимальной левой передней нисходящей (ПНА) коронарной артерии, пациенты обычно жалуются на боль в груди, которая проявляется в виде нестабильной стенокардии. Во время приступов боли их следует лечить так же, как и любого пациента, испытывающего боль в груди, предположительно сердечного происхождения.
Следует немедленно организовать транспортировку в ближайшую больницу. Особое внимание следует уделять поддержанию дыхания и кровообращения.
Во время транспортировки необходимо предпринять следующие действия:
Если синдром Велленса выявлен в амбулаторных условиях, необходимо принять меры для срочного обследования. Следует избегать стресс-тестирования.
Экстренная стабилизация, профилактика инфаркта миокарда и фармакотерапия
Пациенты с симптомами нестабильной стенокардии, как правило, должны получать лекарственные препараты и другие методы лечения и меры, которые могут помочь предотвратить развитие инфаркта миокарда (ИМ).
Обычно они включают следующее:
Изменения ЭКГ при синдроме Велленса обычно присутствуют только тогда, когда у пациента нет боли в груди. Таким образом, проведение поторных ЭКГ у пациентов с нестабильной стенокардией может быть полезным.
Несмотря на то, что изменения ЭКГ могут быть незначительными, очень важно распознать синдром Велленса, потому что эти пациенты редко могут безопасно пройти стресс-тестирование. Поскольку синдром Велленса является признаком предынфарктного стеноза ПМЖВ, стресс-тест может привести к острому инфаркту миокарда и серьезному повреждению левого желудочка. Таким образом, у таких пациентов, как правило, следует отказаться от проведения стресс-теста и вместо этого назначить проведение ангиографии, чтобы оценить необходимость проведения ангиопластики или аортокоронарного шунтирования (АКШ).
Даже при идеальном медицинском лечении синдром Велленса естественным образом прогрессирует до острого инфаркта миокарда передней стенки. Приблизительно у 75% пациентов с синдромом Велленса, которые получают только медикаментозное лечение и не проходят реваскуляризацию (либо с помощью АКШ, либо с помощью ангиопластики), в течение нескольких дней развивается обширный ИМ передней стенки. ИМ передней стенки несет значительную заболеваемость и смертность: он приводит к дисфункции левого желудочка и к смерти.
Таким образом, пациенты, как правило, должны быть стабилизированы, если это возможно, пока принимаются меры для организации проведения срочной ангиографии и реваскуляризации, если это необходимо.
Дальнейшая стационарная помощь пациентам с синдромом Велленса включает:
Медикаментозная терапия
Цели фармакотерапии — снизить заболеваемость и предотвратить развитие осложнений. Медикаментозные препараты, используемые для лечения синдрома Велленса, включают ацетилсалициловую кислоту, гипотензивные препараты, антиангинальные препараты, антиагреганты, анальгетики, низкомолекулярные гепарины (НМГ), антиаритмические препараты и антикоагулянты.
Зарегистрируйтесь на нашем сайте прямо сейчас, чтобы иметь доступ к большему количеству обучающих материалов!
Подписаться на наши страницы:
Данная статья носит ознакомительный характер. Самолечение может быть вредным для вашего здоровья. Применение любых препаратов, упомянутых в данной статье, возможно только по назначению и под наблюдением врача.
Wellens Syndrome
Wellens Syndrome is a clinical syndrome characterised by biphasic or deeply inverted T waves in V2-3, plus a history of recent chest pain now resolved. It is highly specific for critical stenosis of the left anterior descending artery (LAD)
Wellens Pattern A Type 1 T wave 2
Wellens Pattern A (Type 1)
» data-medium-file=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-2-232×256.jpg» data-large-file=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-2.jpg» > Wellens Pattern A Type 1 T wave 2
Wellens Pattern A (Type 1)
» data-medium-file=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-2-232×256.jpg» data-large-file=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-2.jpg» svg+xml,%3Csvg%20xmlns=’http://www.w3.org/2000/svg’%20viewBox=’0%200%20211%20233’%3E%3C/svg%3E» alt=»Wellens Pattern A Type 1 T wave 2″ width=»211″ height=»233″ data-lazy-srcset=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-2.jpg 284w, https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-2-232×256.jpg 232w» data-lazy-sizes=»(max-width: 211px) 100vw, 211px» data-lazy-src=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-2.jpg» />
Wellens pattern A:
Biphasic T waves
Wellens Pattern B Type 2 T wave
» data-image-caption=»» data-medium-file=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave-199×256.jpg» data-large-file=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave.jpg» > Wellens Pattern B Type 2 T wave
» data-image-caption=»» data-medium-file=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave-199×256.jpg» data-large-file=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave.jpg» svg+xml,%3Csvg%20xmlns=’http://www.w3.org/2000/svg’%20viewBox=’0%200%20185%20239’%3E%3C/svg%3E» alt=»Wellens Pattern B Type 2 T wave» width=»185″ height=»239″ data-lazy-srcset=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave.jpg 300w, https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave-199×256.jpg 199w» data-lazy-sizes=»(max-width: 185px) 100vw, 185px» data-lazy-src=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave.jpg» />
Wellens pattern B: Deeply inverted T waves
Clinical significance
Diagnostic criteria
Rhinehart et al (2002) describe the following diagnostic criteria for Wellens syndrome:
There are two patterns of T-wave abnormality in Wellens syndrome:
Biphasic T Waves (Type A)
Wellens Pattern A Type 1 T wave 2
Wellens Pattern A (Type 1)
» data-medium-file=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-2-232×256.jpg» data-large-file=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-2.jpg» > Wellens Pattern A Type 1 T wave 2
Wellens Pattern A (Type 1)
» data-medium-file=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-2-232×256.jpg» data-large-file=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-2.jpg» svg+xml,%3Csvg%20xmlns=’http://www.w3.org/2000/svg’%20viewBox=’0%200%20237%20261’%3E%3C/svg%3E» alt=»Wellens Pattern A Type 1 T wave 2″ width=»237″ height=»261″ data-lazy-srcset=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-2.jpg 284w, https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-2-232×256.jpg 232w» data-lazy-sizes=»(max-width: 237px) 100vw, 237px» data-lazy-src=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-2.jpg» />
Wellens Pattern A (Type 1)
Wellens Pattern A Type 1 T wave
Wellens Pattern A (Type 1)
» data-medium-file=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-195×256.jpg» data-large-file=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave.jpg» > Wellens Pattern A Type 1 T wave
Wellens Pattern A (Type 1)
» data-medium-file=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-195×256.jpg» data-large-file=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave.jpg» svg+xml,%3Csvg%20xmlns=’http://www.w3.org/2000/svg’%20viewBox=’0%200%20198%20260’%3E%3C/svg%3E» alt=»Wellens Pattern A Type 1 T wave» width=»198″ height=»260″ data-lazy-srcset=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave.jpg 300w, https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave-195×256.jpg 195w» data-lazy-sizes=»(max-width: 198px) 100vw, 198px» data-lazy-src=»https://litfl.com/wp-content/uploads/2018/08/Wellens-Pattern-A-Type-1-T-wave.jpg» />
Wellens Pattern A (Type 1)
Deeply Inverted T Waves (Type B)
Wellens Pattern B Type 2 T wave
» data-image-caption=»» data-medium-file=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave-199×256.jpg» data-large-file=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave.jpg» > Wellens Pattern B Type 2 T wave
» data-image-caption=»» data-medium-file=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave-199×256.jpg» data-large-file=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave.jpg» svg+xml,%3Csvg%20xmlns=’http://www.w3.org/2000/svg’%20viewBox=’0%200%20225%20290’%3E%3C/svg%3E» alt=»Wellens Pattern B Type 2 T wave» width=»225″ height=»290″ data-lazy-srcset=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave.jpg 300w, https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave-199×256.jpg 199w» data-lazy-sizes=»(max-width: 225px) 100vw, 225px» data-lazy-src=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave.jpg» />
Wellens Pattern B (Type 2)
Wellens Pattern B Type 2 T wave 2
» data-image-caption=»» data-medium-file=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave-2-227×256.jpg» data-large-file=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave-2.jpg» > Wellens Pattern B Type 2 T wave 2
» data-image-caption=»» data-medium-file=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave-2-227×256.jpg» data-large-file=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave-2.jpg» svg+xml,%3Csvg%20xmlns=’http://www.w3.org/2000/svg’%20viewBox=’0%200%20258%20292’%3E%3C/svg%3E» alt=»Wellens Pattern B Type 2 T wave 2″ width=»258″ height=»292″ data-lazy-srcset=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave-2.jpg 400w, https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave-2-227×256.jpg 227w» data-lazy-sizes=»(max-width: 258px) 100vw, 258px» data-lazy-src=»https://litfl.com/wp-content/uploads/2018/09/Wellens-Pattern-B-Type-2-T-wave-2.jpg» />
Wellens Pattern B (Type 2)
Wellens T wave evolution
T wave changes can evolve over time from Type A to Type B pattern (Smith et al).
Understanding T wave changes
The following sequence of events is thought to occur in patients with Wellens syndrome:
This sequence of events is not limited to the anterior leads — similar changes may be seen in the inferior or lateral leads, e.g. with RCA or circumflex occlusion.
Also, the inciting event does not necessarily have to be thrombus formation — Wellens syndrome may also occur in normal coronary arteries following an episode of vasospasm, as in this case of cocaine-induced vasospasm. However, it is safer to assume the worst (i.e. critical LAD stenosis) and work the patient up for an angiogram.
The concept of occlusion/reperfusion/re-occlusion is explained by Dr Stephen Smith. Also check out Example 5, below.
History of Wellens Syndrome
1979 – Gerson et al first described the occurrence of exercise-induced U wave inversion (inverted terminal T-waves) in the precordial leads in patients with proximal left anterior descending artery (LAD) ischemia. 33/36 patients (92%) with this abnormality had >75% stenosis in the proximal LAD.
1980 – Gerson further evaluated ‘U-wave inversion‘, this time at rest, and found 24/27 (89%) of patients with the ECG findings had evidence of LAD or left main ischemia.
1982 – De Zwaan, Wellens et al reported a similar ECG abnormality without mentioning inverted U-waves. They observed that patients admitted for unstable angina with this ECG finding were at high risk for myocardial infarction.
Semantic nomenclature
There is confusion in the literature regarding the naming of the T wave patterns, with some authors using Type 1 (Type A) for biphasic T waves and Type 2 (Type B) for inverted. It may be better to just describe the T wave pattern!
Original description**
ECG patterns in precordial leads of the patients reported. Pattern A was found in four patients; pattern B, in 22 patients
Example ECGs
Example 1
Wellens Syndrome (Type A Pattern)
Example 2
Wellens Syndrome (Type A Pattern)
Example 3
Wellens Syndrome (Type B Pattern)
Example 4
Wellens Syndrome (Type A Pattern)
The prehospital ECG from
15 minutes earlier demonstrates a clear anterolateral STEMI:
Example 5
This fantastic ECG series (submitted by paramedic Andrew Bishop) shows a stuttering pattern of LAD occlusion, reperfusion and re-occlusion in a middle aged lady with chest pain.
The ECGs are presented in chronological order, over a 45 minute period from the prehospital environment to the cath lab:
(a) Patient experiencing chest pain and diaphoresis
(b) Resolution of pain
TOP 100 ECG QUIZ LITFL 005 2b
» data-image-caption=»» data-medium-file=»https://litfl.com/wp-content/uploads/2018/08/TOP-100-ECG-QUIZ-LITFL-005-2b-340×58.jpg» data-large-file=»https://litfl.com/wp-content/uploads/2018/08/TOP-100-ECG-QUIZ-LITFL-005-2b.jpg» > TOP 100 ECG QUIZ LITFL 005 2b
» data-image-caption=»» data-medium-file=»https://litfl.com/wp-content/uploads/2018/08/TOP-100-ECG-QUIZ-LITFL-005-2b-340×58.jpg» data-large-file=»https://litfl.com/wp-content/uploads/2018/08/TOP-100-ECG-QUIZ-LITFL-005-2b.jpg» svg+xml,%3Csvg%20xmlns=’http://www.w3.org/2000/svg’%20viewBox=’0%200%20766%20131’%3E%3C/svg%3E» alt=»TOP 100 ECG QUIZ LITFL 005 2b» width=»766″ height=»131″ data-lazy-srcset=»https://litfl.com/wp-content/uploads/2018/08/TOP-100-ECG-QUIZ-LITFL-005-2b.jpg 1021w, https://litfl.com/wp-content/uploads/2018/08/TOP-100-ECG-QUIZ-LITFL-005-2b-340×58.jpg 340w, https://litfl.com/wp-content/uploads/2018/08/TOP-100-ECG-QUIZ-LITFL-005-2b-768×131.jpg 768w» data-lazy-sizes=»(max-width: 766px) 100vw, 766px» data-lazy-src=»https://litfl.com/wp-content/uploads/2018/08/TOP-100-ECG-QUIZ-LITFL-005-2b.jpg» />
(c) Recurrence of chest pain and diaphoresis
(d) Ongoing ischaemic symptoms
(e) Symptoms improving
(f) Now Pain Free
Shortly after this series of ECGs was taken, this patient suffered a VF arrest that was refractory to defibrillation. She was placed on a mechanical CPR device and taken to the cath lab, where she was found to have a 100% proximal LAD stenosis. This was stented, she was successfully cardioverted and subsequently made a good neurological recovery!
Differential Diagnosis of Wellens Syndrome
While the morphology of the T wave changes in Wellens syndrome is often quite distinctive, there are numerous other conditions that may produce similar patterns of precordial T-wave inversion, including:
Explore the links above to appreciate the similarities and differences between these ECG patterns.
But is this Wellens?
This ECG was initially posted as an example of Wellens syndrome. What do you make of it?
Whilst T-wave inversion in V2-3 here may appear to represent Wellens syndrome, the presence of associated T-wave inversion in V1 and lead III is highly specific for the diagnosis of pulmonary embolism.
When right precordial T-wave inversion is present, the clinician should be prompted to look for other ECG features suggestive of RV dilatation, including clockwise rotation and right axis deviation.
Other features suggestive of PE here include:
What about this example?
This is an example of Pseudo-Wellens syndrome due to left ventricular hypertrophy
ECG Review
This pattern of T wave changes:
Learn from the Experts!
Consolidate your learning with lessons from the masters of ECG interpretation. Follow the links below for expert commentary, video lessons, case-based discussion and detailed explanations to take your learning to the next level.
Related Topics