Скрининг предстательной железы что это такое
Скрининг рака предстательной железы
В чем заключается скрининг рака предстательной железы?
Скрининг рака предстательной железы заключается в регулярном измерении уровня простат-специфического антигена (ПСА) в крови у мужчин от 50 до 65-70 лет.
При повышении уровня ПСА выше определенного порогового значения (традиционно это 4 нг/мл) производится т.н. систематическая биопсия предстательной железы под контролем трансректального ультразвукового исследования. При биопсии забираются кусочки ткани простаты, которые исследуются под микроскопом на предмет выявления признаков рака простаты.
У каких мужчин скрининг рака предстательной железы не проводится?
Скрининг рака предстательной железы не проводится у молодых мужчин (до 40 лет), поскольку это заболевания в таком возрасте практически не встречается. В возрасте от 40 до 50 лет рак предстательной железы выявляется также редко, кроме случаев с наследственной предрасположенностью.
Поэтому в данном возрастном промежутке скрининг показан только при наличии рака простаты у близкого родственника пациента. У пожилых мужчин и мужчин с тяжелыми неизлечимыми заболеваниями, у которых вероятность прожить 10 лет и более невелика, скрининг может приносить больше вреда, чем пользы, поскольку выявление и лечение начальных форм рака предстательной железы никак не скажется на продолжительности жизни, но может ухудшить ее качество.
При помощи каких методов можно выявить рак предстательной железы?
Традиционно рак предстательной железы диагностировался при помощи пальпации простаты через прямую кишку. К сожалению, этот простой метод может выявить опухоль только в том случае, когда она достаточно большая и часто уже не подлежит радикальному лечению.
Поэтому, чтобы выявить опухоль на раннем этапе, когда она еще не пальпируется, требуется выполнить так называемую биопсию, которая заключается в заборе кусочков ткани простаты специальной иглой из определенных зон железы.
Чтобы не пропустить опухоль требуется выполнить от 6 до 10 (иногда и более) биопсий. Такая биопсия называется систематической и выполняется под контролем трансректального ультразвукового исследования. Обычно биопсия выполняется не всем мужчинам, а только тем, у которых имеется повышение уровня ПСА в крови.
Что такое Простат-специфический антиген (ПСА)
ПСА (простат-специфический антиген) – это опухолевый маркер рака предстательной железы. ПСА представляет собой белок, который вырабатывается исключительно в предстательной железе и в минимальных концентрациях попадает в кровь. При раке предстательной железы обычно в кровь попадает большее количество ПСА, что используется для раннего выявления этого заболевания.
Тем не менее, у такой методики имеется существенный недостаток, который заключается в том, что повышение уровня ПСА часто бывает при других, доброкачественных заболеваниях простаты (например, воспаление простаты или доброкачественная гиперплазия предстательной железы).
При помощи каких методов можно «увидеть» рак предстательной железы?
Несмотря на то, что болевые ощущения при биопсии можно значительно уменьшить, используя местную анестезию, многие мужчины опасаются этой процедуры и интересуются, нельзя ли каким либо образом «увидеть» (или визуализировать) рак, чтобы выполнять биопсию более избирательно. К сожалению, при помощи простых методов, например, трансректального ультразвукового исследования, надежно выявить рак предстательной железы нельзя.
Использование магнитно-резонансной томографии (МРТ)
Перспективным является использование магнитно-резонансной томографии (МРТ) в определенных режимах, однако это пока является предметом научных исследований.
Есть ли недостатки скрининга рака предстательной железы?
Да, как и у любого скрининга, они имеются. Так, в ходе скрининга можно выявить так называемый «незначимый» рак, который в отсутствие скрининга никогда бы не был выявлен (а значит и пролечен). А «ненужное» лечение в таких случаях может приводить к осложнениям и стойким последствиям.
Кроме того из-за неспецифичности ПСА рак выявляется только у 20-30 % из числа мужчин с повышенным уровнем этого маркера, а значит оказывается, что биопсия не нужна большинству пациентов, которым она проводится.
Нужен ли скрининг рака предстательной железы?
В настоящее время западные ученые ведут дискуссии о необходимости скрининга рака предстательной железы, поскольку у ученых нет твердой уверенности, что польза от скрининга превышает его потенциальные недостатки. Что касается нашей страны, то в настоящее время ведется изучение вопроса о необходимости внедрения скрининга.
Тем не менее, внедрение в Беларуси элементов скрининга в форме так называемого «раннего выявления» принесло бы несомненную пользу, учитывая частое выявление этого заболевания в далеко зашедшей стадии.
Что надо знать о скрининге рака предстательной железы?
Если у Вас в семье были случаи рака предстательной железы у кровных родственников или Вы ответственно относитесь к своему здоровью и хотели бы принять участие в программе раннего выявления рака простаты, несмотря на возможные неудобства, обратитесь к своему урологу для выполнения исследования уровня ПСА в крови.
Помните, что только профессионально выполненная биопсия предстательной железы (а иногда несколько биопсий) может исключить наличие рака предстательной железы при повышенном уровне ПСА.
Ультразвуковое исследование с эластографией сдвиговой волны и мультипараметрическая магнитно-резонансная томография при заболеваниях предстательной железы
В современной онкоурологии актуальность проблемы заболевания раком предстательной железы обусловлена широкой распространенностью данной патологии и лидирующим местом в структуре онкологической заболеваемости мужчин большинства стран мира. По данным Белорусского канцер-регистра в структуре заболеваемости злокачественными новообразованиями мужчин предстательная железа занимает первое место.
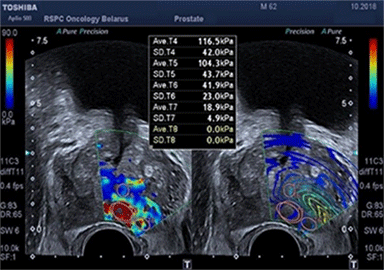
Существующие стандартные методы диагностики злокачественных опухолей предстательной железы обладают высокой точностью при выявлении заболевания. В РНПЦ ОМР им.Н.Н.Александрова используются и новые методы исследования, позволяющие улучшить стандартный подход на основе применения трансректального ультразвукового исследования с эластографией сдвиговой волны, которая открыла новые возможности количественной оценки жесткости ткани и позволяет определить локализацию подозрительных очагов.
Для подтверждения или исключения наличия злокачественной опухоли предстательной железы выполняется биопсия под контролем трансректального ультразвукового исследования. Она состоит из целевого этапа получения материала из подозрительных очагов, которые выявлены при помощи мультипараметрической МРТ таза и трансректального УЗИ с эластографией сдвиговой волны (т.к. точность определения диагноза возрастает, когда биопсия ориентирована на более жесткие области) и рекомендуется в сочетании с систематическим многоточечным этапом по определенной схеме.
Эластография показывает преимущества при выявлении в области верхушки и средней части простаты, тогда как МРТ – в визуализации базальной и переходной зон.
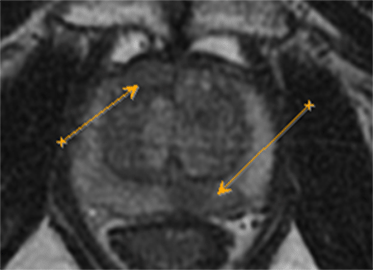
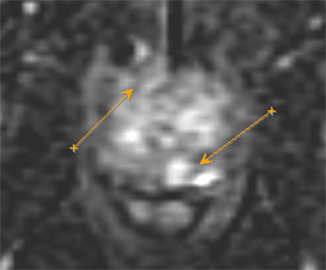
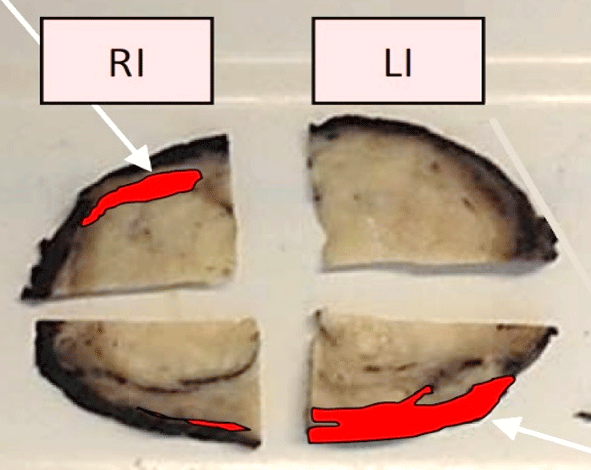
На рисунке представлен клинический пример пациента с повышенным уровнем ПСА. Ему выполнены мультипараметическая МРТ и трансректальное УЗИ с эластографией сдвиговой волны по данным которых определялись подозрительные очаги (указано стрелками или красным цветом). В последующем выполнена биопсии предстательной железы, которая состояла из систематического и целевого этапов. По результатам биопсии установлен диагноз рак предстательной железы с суммой баллов Глисона 4+3 (ISUP Grade 3). Пациенту выполнена радикальная простатэктомия в результатах которой подтвердилась правильно установленная стадия и лечение проведено успешно.
Установившийся тренд на изменение подходов к методике выполнения биопсии предстательной железы с включением целевого этапа при проведении систематической биопсии является результатом определенных успехов развития методов лучевой диагностики, в частности совместного использования при планировании биопсии результатов мультипараметрической МРТ и трансректального УЗИ с эластографией сдвиговой волны.
Скрининг рака предстательной железы
Рак предстательной железы в развитых странах (например в США) является вторым по частоте встречаемости после рака легких у мужчин. Для раннего выявления (скринига) в конца 80 гг. используется тестирование крови на уровень ПСА (простатоспецифического антигена). До недавнего времени этот тест являлся золотым стандартом в проведении обследования у мужчин на предмет выявления рака предстательной железы. Однако с октября 2011 года Целевая Профилактическая Служба Соединенных Штатов (U.S. Preventive Services Task Force (USPSTF)) больше не рекомендует проведение теста на уровень ПСА как рутинное мероприятие, охватывающее всех мужчин в возрасте старше 50 лет. Такая рекомендация основана на отсутствии бесспорных доказательств того, что скрининг на рак простаты действительно уменьшает смертность от этого заболевания. С другой стороны лечение рака простаты ведет к таким побочным эффектам как, напрмер, импотенция и недержание мочи. Таким образом решение о том, проводить скрининг или нет должно быть основано на взвешивании потенциальной пользы и вреда от такого подхода. В противоположность этому поощряется позиция активного наблюдения в течение всей жизни, которая позволяет решить вопрос о лечении в случае обнаружения быстропрогрессирующей опухоли. Также отмечается, что изменение образа жизни, увеличивающее физическую активность, способно снизить вероятность развития рака предстательной железы.
Статистические данные о раке простаты
Согласно данным the American Cancer Society (ACS) у 1 из 6 мужчин в течение жизни будет диагностирован рак простаты и 1 из 36 умрет от этой болезни. Большинство раковых опухолей предстательной железы растет медленно, но в некоторых случаях прогрессия очень быстрая. Были опубликованы данные нескольких исследований, в которых сообщалось, что среди многих мужчин,умерших от других причин, по результатам вскрытия обнаружился недиагностированный рак простаты. Согласно этим исследованиям, вероятность развития рака предстательной железы к возрасту 80 лет составляет от 7 до 9 человек на каждые 10 человек. Также по результатам гистологических исследований было обнаружено, что рак предстательной железы развивается из измененных клеток, в результате простатической интраэпителиальной неоплазии – (PIN).
Факторы риска развития рака простаты
Риск-факторы включают возраст, расу, национальность, наличие подобных случаев и близких родственников и учитвают степень простатической интраэпителиальной неоплазии. Риск увеличивается в два раза, если мужчина имеет брата или отца, у которого обнаружен рак предстательной железы. Такие симптомы как трудности при мочеиспускании, кровь в сперме, боль и дискомфорт в области малого таза, импотенция и боль в костях должны насторожить.
Как проводится скрининг на рак проедстательной железы
Задачей скрининга является по возможности наиболее раннее обнаружение заболевания, еще на той стадии, когда не развивается клинически выраженных симптомов. Для этого традиционно используется пальцевое исследование простаты через прямую кишку. Очень часто рак начинается именно в отделах простаты, расположенных поблизости от поверхности прямой кишки. Такая локализация позволяет сравнительно легко обнаружить затвердения или другие проявления неоднородности простаты. Уровень ПСА также возрастает при раке простаты, но не при всех формах этого заболевания. Трансректальное узи предстательной железы позволяет выявить подозрительные участки в железе. В последнее время для этой цели используется и эластография – которая как бы является «продолжением пальца» уролога. Однако даже в совокупности эти методы не могут дать убедительных доказательств для правильного диагноза.
Обзор данных, которые берутся в рассчет при скрининге рака простаты
Целевая Профилактическая Служба Соединенных Штатов (U.S. Preventive Services Task Force (USPSTF)) всесторонне изучила практическую ценность скрининга. Был произведен обзор многочисленных клинических исследований. При проведении обзора ставилось 4 вопроса:
Служба выявила, что проведение ПСА скрининга ведет чаще к существенному риску, чем к пользе. Тест на уровень ПСА не способен дать ответ на вопрос о том, агрессивный или неагрессивный рак у пациента, что может вызвать бесполезное хирургическое лечение и применение радиации с множеством побочных эффектов. Среди 1000 прооперированных от рака простаты 5 человек умирает в течение месяца после операции, а от 10 до 70 испытывают серьезные осложнения. В то же время около 200 человек из 1000 леченных при помощи хирургии или радиации, испытвают импотенцию, недержание мочи и дисфункцию кишечника. Таким образом был сделан вывод, что скрининг ПСА не уменьшает смертность от рака, но может провоцировать серьезные осложнения, вызванные лечением ранних форм.
Изменение образа жизни для профилактики рака простаты
Заключение
С рекомендациями, которые опубликованы Целевой Профилактической Службой США, не согласна Американская Урологическая Ассоциация. Представители этой ассоциации настаивают на том, что правильно проведенный и интерпретированный тест ПСА дает большие возможности для сохранения жизни пациента. В любом случае выбор метода скрининга и лечения рака простаты остается предметом дискуссии и как поступать в каждой конкретной ситуации, зависит от многих факторов, которые оцениваются врачом.
В урологии мы работаем по таким направлениям как:
Скрининг предстательной железы что это такое
Еще один крупный мета-анализ подтвердил неэффективность популяционного скрининга рака предстательной железы с помощью определения ПСА в крови. Скрининг не оказывал никакого эффекта на снижение показателей общей смертности и смертности, связанной непосредственно с самим заболеванием [1].
В данный мета-анализ вошли результаты 5 крупных рандомизированных исследований, в которые начиная с 1988 года было включено в общей сложности 721 718 мужчин в возрасте от 40 до 80 лет. Максимальное среднее время наблюдения за участниками исследований достигло 18 лет. Скрининг подразумевал определение уровня ПСА в комбинации с пальцевым ректальным исследованием или без него. В зависимости от дизайна клинического исследования интервал между скрининговыми процедурами варьировал от 1 года до 4 лет. В случае превышения уровня порогового значения ПСА (чаще всего >3 нг/мл) проводились стандартные диагностические процедуры, включая биопсию предстательной железы. В контрольной группе мужчины наблюдались в соответствии со стандартами рутинной клинической практики.
Результатом скрининга явилось только увеличение заболеваемости раком предстательной железы за счет выявления ранних (I-II ст.) стадий. В абсолютных значениях – это 7 дополнительных пациентов на каждых 1000 человек, включенных в группу активного скрининга, в сравнении с группой контроля.
Анализируя исторический опыт, необходимо вспомнить, что ПСА тест должен был изначально использоваться лишь в качестве инструмента мониторинга за лечением пациентов РПЖ. Но начиная с 1993 г. он был одобрен в США в качестве инструмента для проведения популяционного скрининга рака предстательной железы. В дальнейшем ежегодно на определение ПСА у асимптомных мужчин старше 50 лет в рамках скрининговых программ государство тратило 3 млрд. долларов, что составляло более половины бюджета, выделяемого Национальному институту рака (NCI). К этому необходимо прибавить затраты, связанные с последующими лечебными мероприятиями. Практически 25-летний опыт использования данного теста именно в этом качестве потерпел невиданное фиаско. Рак предстательной железы, который выявлялся с помощью скрининговых мероприятий, не требовал вообще никакого лечения в 30% случаев, т.к. являлся неагрессивным по своей природе и никогда бы не проявился в течение жизни. Во всех других случаях рак предстательной железы, выявленный в ходе стандартной клинической практики, т.е. при появлении минимальных симптомов или жалоб со стороны пациента при самостоятельном обращении его к врачу, может с тем же успехом быть подвергнут лечению, как и рак, выявленный в результате скрининга, без всякого ущерба для продолжительности жизни больного. Единственный «плюсом» скрининговых программ явилась возросшая нагрузка на урологов, связанная с необходимостью проведения диагностических и лечебных мероприятий. Как сказал Ричард Аблин (США), который был одним из открывателей ПСА, в своей книге «Великая мистификация с предстательной железой»: «Я считаю, что использование ПСА теста для скрининга асимптомного рака у мужчин было инициировано ради денег, ради очень больших денег».
Безусловно, неэффективность скрининговых программ связана, с одной стороны, с непониманием четких критериев, ассоциированных с повышенным риском развития рака предстательной железы (наследственность, расовая принадлежность и т.д.), а с другой – с отсутствием дополнительных молекулярных тестов, которые позволили бы понять, какие именно опухоли, выявленные в ходе скрининга, являются агрессивными и требуют немедленного лечения.
Негативные результаты скрининговых мероприятий заставляют нас еще раз задуматься над необходимостью тщательного анализа целей, дизайна и экономической эффективности любых скрининговых программ еще на этапе их планирования.
Скрининг заболеваний простаты: какие анализы нужно сдавать мужчине
Обследование простаты нужно начинать в любом возрасте при любых симптомах патологических процессов: нарушении мочеиспускания, проблемах с потенцией и др. Профилактическое ежегодное обследование у уролога обязательно проходят все мужчины старше 40 лет.
Как проходит осмотр простаты
Профилактическое обследование предстательной железы начинается с посещения уролога. Врач изучает этот орган с помощью ректального обследования — пальцем через прямую кишку.
Этот базовый профилактический осмотр простаты показывает, имеет ли предстательная железа нормальный размер или начала увеличиваться. Не ждите, пока простата будет давать о себе знать при посещении туалета — такие симптомы появляются при значительном увеличении органа.
Профилактические обследования простаты — что происходит с простатой
Простата, предстательная железа — орган, расположенный позади мочевого пузыря. Железа находится на уровне мочеиспускательного канала, поэтому нарушения в органе, главным образом гипертрофия или воспаление, связанные с отеком или ростом простаты, дают о себе знать частыми позывами к мочеиспусканию и затруднением мочеиспускания.
Откуда возникают проблемы с простатой? Эта железа чувствительна к концентрации мужских гормонов — андрогенов. С гиперплазией предстательной железы ученые связывают нарушения производства тестостерона и превращение тестостерона в дигидротестостерон. Также нарушения в органе могут быть связаны с диетой, повышающей уровень холестерина в крови.
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Медикаментозное-лечение-1.jpg?fit=399%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Медикаментозное-лечение-1.jpg?fit=732%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/%D0%9C%D0%B5%D0%B4%D0%B8%D0%BA%D0%B0%D0%BC%D0%B5%D0%BD%D1%82%D0%BE%D0%B7%D0%BD%D0%BE%D0%B5-%D0%BB%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5-1.jpg?resize=900%2C676″ alt=»Медикаментозное лечение» width=»900″ height=»676″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Медикаментозное-лечение-1.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Медикаментозное-лечение-1.jpg?w=399&ssl=1 399w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Медикаментозное-лечение-1.jpg?w=732&ssl=1 732w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Медикаментозное-лечение-1.jpg?w=768&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Медикаментозное лечение
В дополнение к профилактике, стоит включить в диету больше помидоров, тыквенных семечек, чеснока. Эти продукты предотвращают гиперплазию и рак предстательной железы. Также мужчинам полезно пить зеленый чай.
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Зеленый-чай.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Зеленый-чай.jpg?fit=824%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/%D0%97%D0%B5%D0%BB%D0%B5%D0%BD%D1%8B%D0%B9-%D1%87%D0%B0%D0%B9.jpg?resize=900%2C601″ alt=»Зеленый чай» width=»900″ height=»601″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Зеленый-чай.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Зеленый-чай.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Зеленый-чай.jpg?resize=824%2C550&ssl=1 824w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Зеленый-чай.jpg?resize=768%2C513&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Зеленый чай
Как часто нужно обследовать простату
С 40 лет мужчины должны обследовать простату пальцевым осмотром через прямую кишку один раз в год.
Если уролог обнаруживает увеличение предстательной железы, мужчина должен также один раз в год проходить УЗИ брюшной полости и УЗИ простаты.
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Ультразвуковая-диагностика.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Ультразвуковая-диагностика.jpg?fit=826%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/%D0%A3%D0%BB%D1%8C%D1%82%D1%80%D0%B0%D0%B7%D0%B2%D1%83%D0%BA%D0%BE%D0%B2%D0%B0%D1%8F-%D0%B4%D0%B8%D0%B0%D0%B3%D0%BD%D0%BE%D1%81%D1%82%D0%B8%D0%BA%D0%B0.jpg?resize=900%2C599″ alt=»Ультразвуковая диагностика» width=»900″ height=»599″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Ультразвуковая-диагностика.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Ультразвуковая-диагностика.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Ультразвуковая-диагностика.jpg?resize=826%2C550&ssl=1 826w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Ультразвуковая-диагностика.jpg?resize=768%2C511&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Ультразвуковая диагностика
Если простата увеличена или у отца или братьев мужчины был рак простаты, необходимо в дополнение к основным методам переодически проверяться на уровень маркеров PSA, которые помогут диагностировать рак простаты на ранних стадиях.
Если наследственность на рак простаты хорошая, этот анализ можно начинать сдавать после 50 лет.
Анализ на ПСА простаты
Анализ на ПСА — это профессиональный диагностический инструмент, используемый для выявления специфического антигена простаты, который сопровождает поражения в предстательной железе.
ПСА — аббревиатура от английского термина простат-специфический антиген. Это вещество вырабатывается в предстательной железе и служит для разжижения спермы. Вот почему его самая высокая концентрация обнаруживается в семенной жидкости.
В кровь здорового человека попадает небольшое количество ПСА. Развивающаяся злокачественная опухоль простаты приводит к высвобождению PSA в кровь в больших количествах. Поэтому специфический антиген простаты считается маркером рака.
Тест на концентрацию ПСА проводится из небольшого образца крови — противопоказаний для его выполнения нет.
Когда назначается анализ на ПСА
Маркер PSA (простат-специфический антиген) может обнаруживать рак предстательной железы на очень ранней стадии.
Симптомы при которых нужно сделать тест:
Расшифровка анализа
Стандартные показатели ПСА:
Повышение уровня ПСА в крови является предупреждением о том, что рак предстательной железы может развиться, даже если опухоль настолько мала, что ее трудно обнаружить во время ректального исследования.
Повышенные уровни PSA в крови вызывают подозрение на злокачественную опухоль, но рак подтверждается не всегда. Около 20% мужчин имеют повышенный уровень ПСА в крови по другим причинам. Поэтому в каждом случае необходимо проводить дальнейшую диагностику, объясняя причины повышения уровня ПСА в крови.