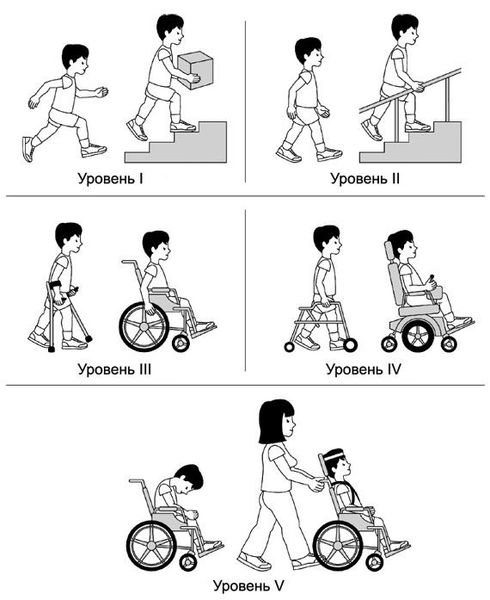
Сохранный ребенок что это значит
Моторная и сенсорная алалия: что это, симптомы, виды
Одна из аномалий развития речи называется моторной алалией. При этом заболевании ребенок не способен говорить полностью или частично. Нарушений интеллекта или слуха у малыша нет: он способен обучаться и познавать мир, получать новые навыки. Типичная картина заболевания включает позднее формирование речевых реакций, скудный словарный запас, нарушение произношения звуков.
Причины и факторы риска
Дети с моторной алалией обычно рождаются с этой патологией. Причинами чаще всего бывают различные травмы и патологические процессы, которые возникают во время внутриутробного развития ребенка. Во время вынашивания навредить могут:
Могут стать причинами алалии и проблемы в первые годы жизни ребенка. Поражение головного мозга вызывают:
Также заболевание может сформироваться после перенесенной краснухи, менингоэнцефалита, сильных травм и ушибов головы и из-за соматических патологий.
Клиническая картина и особенности поведения детей
Детей с моторной алалией отличают по следующим признакам:
Существует и более тяжелая форма алалии: при ней ребенок понимает обращение, но не говорит вообще.
Помимо проблем с речью ребенок может проявлять и другие типичные симптомы, например, у малышей часто наблюдается быстрая утомляемость, особенно во время обучения. Нередка излишняя активность, которая перемежается периодами усталости. У многих детей наблюдается либо сильная заторможенность, либо сильная расторможенность — зависит от особенностей травмы.
Важно! Алалия не возникает вследствие стресса или тяжелых событий в жизни. Ее причина — поражение головного мозга, а не страхи или психологическая травма.
Формы алалии
Существует несколько форм моторной алалии. Принято выделять моторный и сенсорный вид заболеваний. В первом случае ребенок не может говорить, во втором — не понимает обращенную к нему речь. Иногда возникает смазанная симптоматика, в этом случае врачи ставят диагноз «смешанная алалия».
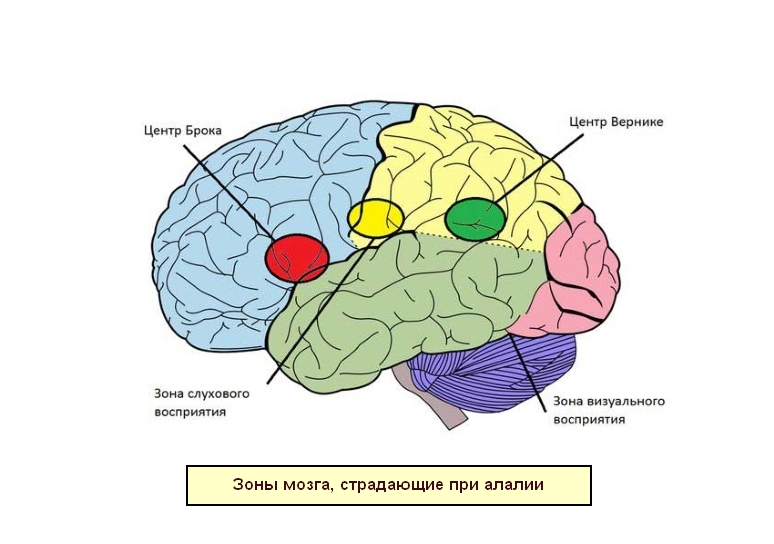
Алалия — это повреждение мозга, из-за которого ребенок не говорит
Моторная алалия
Моторная (экспрессивная) алалия — это заболевание, при котором у ребенка поражена часть мозга, отвечающая за воспроизведение речи. Она находится в левом полушарии. При нормальном развитии новорожденный сначала усваивает неречевые шумы: природные, технические, предметные. Они усваиваются правым полушарием и становятся базой для активного речевого развития.
Задача левого полушария — отфильтровать из собранных правым полушарием звуков признаки речи. Неречевые звуки проходят через мозолистое тело из одного полушария в другое и превращаются в звуки речи. Это формирует речевую базу и позволяет ребенку научиться говорить. Но дети с моторной алалией не могут видоизменить неречевые звуки — у них поврежден участок мозга, отвечающий за эту функцию.
В зависимости от силы повреждения малыш может различать звуки и усваивать их смысловые связи, но при этом у него не выходит сформировать артикуляционные движения. Если повреждения мозговой коры и левого полушария не сильные и сохранны моторные зоны, можно восстановить эту способность.
В зависимости от локализации проблем, моторная алалия может принимать две формы:
Оба вида моторной алалии лечатся комплексом мер, которые включают как медикаментозную терапию, так и логопедические занятия.
Симптомы моторной алалии
Симптомами моторной алалии называют:
Ранняя диагностика данного заболевания позволяет вовремя начать лечение и сделать его более эффективным. Если вы заметили один или несколько симптомов, не откладывайте посещение врача.
Диагностика и лечение моторной алалии
При моторной алалии большое внимание уделяется диагностике. Проблема в том, что эту болезнь можно легко перепутать с другими нарушениями речи. Обследование должно включать:
Детей с моторной алалией необходимо лечить сразу несколькими методами. При грамотном подходе можно вернуть ребенка к речевой норме за 2-3 года. Для этого необходимо:
Очень важно правильно подобрать препараты с учетом степени повреждения головного мозга. Также лечение должно проходить у опытного логопеда, который уже знаком с проблемой и знает, как с ней работать. Избегайте народных методов: они малоэффективны и просто тратят ваше время.
Возможные осложнения и последствия
Если упустить время и не лечить детей с моторной алалией, у них в последующем могут возникнуть значительные проблемы. Самые частые последствия:
Осложнения значительно затрудняют интеграцию ребенка в общество и снижают его возможности обучения.
Речевой негативизм может быть следствием и других факторов. Например, дикцию нарушают кривые зубы. Читайте об этом подробнее здесь: Причины, опасность и лечение кривых зубов у детей и взрослых.
Прогноз
Прогноз и улучшения, которые наблюдаются во время лечения детей с моторной алалией, очень сильно зависят от степени повреждения мозговых структур. Во многом наш организм способен компенсировать некоторые нарушения, но это при обширных поражениях это невозможно. Также влияет возраст начала лечения, т. к. чем старше человек, тем меньше шансов восстановить речевую функцию.
Болезнь имеет благоприятный прогноз: через 2-3 года регулярных занятий ребенок дойдет до языковой нормы, компенсирует нарушения и избавится от большинства симптомов.
Профилактика
Профилактику алалии необходимо начинать еще во время беременности. В этот период необходимо избегать факторов, которые могут повредить центры речи в головном мозге ребенка или стать причиной недостаточного их развития. Также нельзя отказываться от грудного вскармливания без веских причин, регулярно проводить обследования малыша и заниматься комплексным развитием ребенка.
Панацеи, волшебного способа, который с гарантией спасет от развития моторной алалии, не существует. Но правильный подход к вынашиванию и воспитанию малыша поможет упростить диагностику в начале жизни и сделать более эффективным последующее лечение.
Сенсорная алалия
Сенсорная алалия является следствием поражения коркового конца слухоречевого анализатора (Вернике центр) и его проводящих путей. Из-за этого повреждения ребенок «не слышит» слова окружающих, несмотря на хороший слух и способность к развитию активной речи. Собственная речь у ребенка отсутствует полностью, а если и развивается, то останавливается на уровне лепетных слов. Малыш может повторить только что услышанное слово и запомнить его на некоторое время. Отсутствие способности распознавать звуки приводит к тому, что ребенок не понимает речи вовсе.
Методы диагностики и симптоматика
Диагностика проводится теми же методами, что и для детей с моторной алалией: ребенку необходимо пройти ЭЭГ, рентгенографию черепа, МРТ головного мозга, отоскопию и др. Для уточнения диагноза следует посетить невролога, логопеда, психолога, отоларинголога.
Диагноз ставится, когда наблюдается сразу несколько следующих симптомов:
Нередко у детей с сенсорной алалией проявляются нестандартная работа слуха. Они хорошо слышат любые звуки, но быстро от них устают, поэтому могут перестать воспринимать громкие звуки (истощение слуховой функции). Одинаковые по частоте и громкости эффекты ребенок может воспринимать по-разному: то слышать их, то не слышать. Чем больше интервал между звуками/словами, тем лучше ребенок их распознает.
Коррекционная работа логопеда
Важно понимать, что главная задача логопеда при работе с алаликом — включить сохранные каналы речевой деятельности и заставить их активно работать. Для этого существует множество приемов, правильно применять которые может только специалист. Родители не могут заменить логопеда.
Занятия с логопедом при алалии очень важны
Способы лечения
Сенсорную алалию чаще всего лечат в первую очередь медикаментами. Но это не совсем правильный подход: необходимо комплексное влияние. Этапы лечения следующие:
Чем больше вариантов активностей в лечении вы подключите и лучше условия создадите, тем больше шанс справиться с болезнью.
Методика выполнения массажа
Нередко при алалии рекомендуют делать специальный логопедический массаж. Он необходим не для развития органов артикуляции, а для того, чтобы ребенок начал лучше их чувствовать. Но часто массаж не требуется вовсе: нарушение речи нередко вызвано не проблемами с артикуляционным аппаратом, а иными факторами.
Самостоятельно массаж проводить нельзя: это должен делать специалист, который прошел специальное обучение и знает особенности работы с пациентами. Также массаж противопоказан при увеличении лимфоузлов, вирусных или бактериальных заболеваниях ротовой полости, болезни крови и сосудов и в некоторых других случаях.
Режим тишины при коррекции сенсорной алалии
Существует особая методика, которая помогает повысить восприимчивость к звукам у ребенка. Она заключается в создании определенных условий жизни. Логопед рекомендует родителям организовать тихий час и день отдыха слуха с определенной регулярностью. В детской комнате для этого устраняются лишние звуки: телевизор, компьютер, планшет. Также в это время взрослые не должны разговаривать с ребенком.
Режим тишины перемежается режимом интереса. Ребенок перестает убегать от надоевших звуков и начинает изучать их. Логопед помогает малышу определять предмет звучания и распознавать речь. Также специалист обращает внимание ребенка на различные эмоциональные реакции, помогает их скопировать и проявить при необходимости.
Прогноз и профилактика
Хотя при моторной алалии прогноз более благоприятный, родителям детей с сенсорной формой не стоит сдаваться. Здесь также сильное влияние имеет степень поражения мозга. Обязательно пройдите все возможные варианты диагностики и подберите препараты, помогающие организму компенсировать утраченные функции.
Выводы. Советы специалиста
Дети с моторной алалией имеют шанс на нормальную жизнь, если родители не пустили все на самотек. Определить заболевание можно в возрасте 3 лет, когда проблема вполне поддается коррекции. В первую очередь необходимо поставить диагноз и подтвердить его у нескольких врачей. Так, свое заключение должен дать сурдолог, ведь алалия во многом похожа на обычную глухоту.
Лечение заболевания обязательно должно быть комплексным. Во время диагностики определяется его причина и назначается курс. После ребенку необходимо давать лекарства, посещать физиотерапевтический кабинет, занятия по общей ручной моторике и др. Немалую роль играет стимулирование речевой активности с логопедом.
Помните, что прогноз при алалии хотя и зависит от степени поражения головного мозга, но определяется правильным лечением. Своевременное определение проблемы и использование всех доступных метолов терапии нередко позволяет полностью устранить моторную алалию и значительно ослабить влияние сенсорной алалии на жизнь ребенка.
Жизнь с паллиативным статусом
Как продолжать жизнь с паллиативным статусом
Жизнь с заболеваниями, угрожающими жизни, требует большого напряжения и упорства. Это касается не только пациентов, но и их семей: родных и близких. Часто пациенты и их родные говорят о лечении, как о «борьбе» с болезнью. И несмотря на трудности этого пути, опыт объединения против заболевания иногда позволяет острее ощутить семейные узы, любовь и сплоченность.
Однако, к сожалению, не всегда такое лечение приводит к полной победе. Тогда помощь пациенту становится ориентированной на поддержание максимально достойного уровня жизни, и купирование симптомов. В таком случае принято говорить о паллиативном статусе пациента.
И пациент, и близкие ему люди нередко страшатся услышать от врача, что лечение больше не предполагает выздоровления. Когда приходится столкнуться с этой информацией, люди испытывают отчаяние, переживают шок и эмоциональную боль. Это трудная для самого человека, но вполне нормальная реакция на трудные события.
Но хотя переход в паллиативный статус означает, что лечение больше не может быть нацелено на выздоровление пациента, он не означает, что жизнь пациента обрывается сию минуту. Даже в ситуации возможной скорой смерти человека, у него есть некоторое время, которое он может быть здесь, жить, находиться среди родных. И хотя неопределенность и усталость от пройденного пути часто сопровождает родных и самого пациента, возрастает ценность каждого дня жизни, обостряются чувства, ощущение связи с близким человеком, значимость совместно проведенного времени.
Но есть и ряд факторов, которые могут дополнительно омрачать этот особый период жизни семьи, когда в ней есть человек живущий с паллиативным статусом.
В первую очередь, это физическая боль, если она не взята под контроль, а также трудности самостоятельного ухода за пациентом в домашних условиях. Однако, не только медицинская сторона жизни имеет значение.
Рассмотрим некоторые из психологических факторов, которые могут негативно влиять на жизнь семьи и самого пациента, усугублять страдания.
Запрет на открытое обсуждение темы болезни и близости смерти.
Замалчивание, табуирование темы умирания может негативно сказываться как и на эмоциональном состоянии пациента, так и на отношениях в семье.
Восприятие паллиативного статуса как факта смерти.
Гиперопека по отношению к пациенту.
Отсутствие заботы близких о самих себе.
Еще один коварный фактор. Игнорирование родными своих личных потребностей неизбежно вызывает истощение.
Как следует из вышесказанного, важно выработать стратегию, поддерживающую силы родных, достоинство пациента и способность совместно радоваться.
Важно акцентировать внимание на том, что помогает сохранять личные ресурсы в это время. Иногда это проще сделать при участии специалиста-психолога.
Сохранение пациентом посильной деятельности, точки самостоятельного контроля над жизнью.
Это могут быть самые небольшие действия, как умывание или прослушивание аудиокниги в течение 5-10 минут. Но даже они могут быть опорой в сохранении удовлетворения от себя.
Акцент на удовольствии.
Включенность в повседневность.
Несмотря на то, что иногда мысли о будущем или прошлом захватывают с головой, способность жить сегодняшним днем и находить в нем интересные моменты может быть поддержкой для семьи.
Кроме того, внимания требуют и личные текущие дела, обязанности и планы каждого члена семьи. От них не стоит отказываться без крайней необходимости.
Для пациента также полезно переключать внимание с болезни и ее тягот на жизнь вокруг.
Подведение итогов пути. Благодарность прошлому и себе.
При возможности открыто обсуждать с семьей тему смерти, у пациента появляется возможность осмыслить прошлое, оживить его в беседе, сохранить его и пережить разные чувства. Не все из них могут быть тяжелыми, важно дать место и светлым эмоциям и впечатлениям.
Позиция сопровождения близкими пациента, даже в умирании.
При условии, что у родных есть эмоциональные силы, они могут разделить с пациентом его путь, даря друг другу бесценную возможность быть рядом до конца и полноценно попрощаться.
Сохранение человеческого достоинства в условиях болезни и лечения.
Забота родных о самих себе и посильная самостоятельность пациента помогают чувствовать больше энергии, уважения к себе, а также освобождает место для простого общения друг с другом.
Как близким поддержать самих себя?
В период ухода за близким человеком с паллиативным статусом, даже при самых лучших условиях, родные тратят очень много сил и ресурсов, ухаживая за пациентом и готовясь к принятию утраты. Необходимо уметь поддержать себя и для этого полезно сохранять акцент на своем личном будущем. Это требует понимания и принятия того факта, что после смерти родного человека, жизнь остальных членов семьи и друзей продолжится и по-прежнему будет стоить внимания, усилий, вложений. Кроме того, как мы уже говорили, способность радоваться, заниматься своими личными делами, получать удовольствие и удовольствие от занятий, помнить о своих личных потребностях может быть очень важным для сохранения психологического равновесия рядом с болеющим родным человеком. Поэтому планирование своего времени так м образом, чтобы оно предполагало личное время, приятные дела, инвестиции в планы на будущее не только не вредно, но и необходимо.
Чем может быть полезна поддержка психолога?
Безусловно, все то, о чем мы говорили выше организовать и сделать самостоятельно может быть крайне непросто. Иногда заботы в семье не оставляют сил для самостоятельных изменений ситуации, а тяжелые переживания могут словно парализовать. Тогда может быть уместно участие психолога.
Сохранный ребенок что это значит
Алалия. Красивое слово. Наверное, так мог бы называться какой-нибудь нежный цветок. Или райский островок в теплом море. Или загадочная, манящая планета в глубинах космоса.
Но на самом деле алалия – это очень опасная болезнь, поражающая головной мозг малышей и отнимающая у них одну из самых больших радостей на свете – радость полноценного общения.
Название «алалия» происходит от древнегреческого «laliа» — речь и приставки отрицания «а». Это – недоразвитие или полное отсутствие речи у ребенка, что является результатом поражения речевых центров головного мозга.
КАК РАСПОЗНАТЬ АЛАЛИЮ?
Важнейший симптом этого опасного заболевания – отсутствие связной речи у ребенка. Если в три-четыре года ваш малыш продолжает мило лепетать, гукать и издавать другие звуки, которые так радовали и забавляли вас, когда ему было полтора-два года, — это может быть симптомом алалии. И вам срочно необходимо обратиться к специалисту.
ЧЕМ МОЖЕТ БЫТЬ ВЫЗВАНА АЛАЛИЯ?
В основе появления алалии у детей – неправильное или неполное формирование центров головного мозга, отвечающих за восприятие и воспроизведение речи. Нейроны, из которых строятся эти центры во внутриутробный период и в первые годы жизни, попросту «не вызревают», останавливаются в своем развитии. Это приводит к тому, что ребенок лишается возможности связно говорить, понимать чужую речь.
Необходимо запомнить: алалия – это результат грубого нарушения развития отделов головного мозга. «Сама собой» она не пройдет. Никакие попытки научить ребенка-алалика говорить, предпринимаемые в домашних условиях, без обращения к специалистам положительных результатов не дадут. Никакие настойчивость, терпение, любовь не помогут малышу без квалифицированного руководства, без помощи и поддержки со стороны педиатров, детских психологов, нейро-психологов, логопедов.
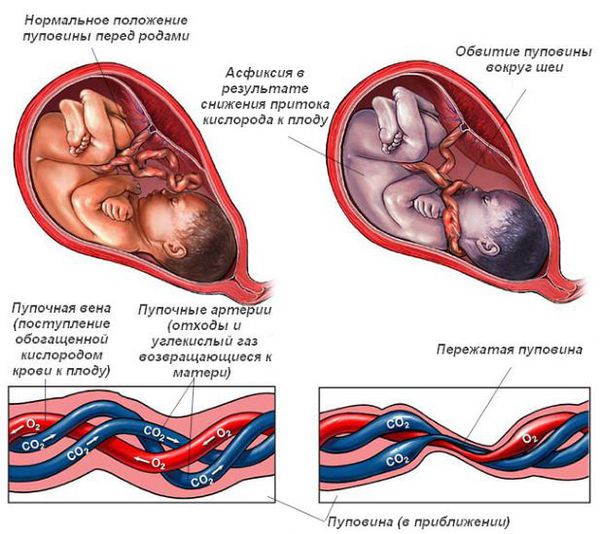
Патологии в развитии головного мозга малышей могут быть различные. Болезнь может поразить плод еще на этапе внутриутробного развития из-за:
СУЩЕСТВУЮТ УГРОЗЫ И ЗДОРОВЬЮ НОВОРОЖДЕННЫХ, ЭТО:
Однако статистические данные говорят о том, что в наибольшем числе случаев патология развития речи у ребенка возникает в возрасте от 1 до 3 лет. При этом болезнь может быть спровоцирована различными факторами, такими как:
Нельзя забывать и о наследственной предрасположенности к алалии.
КАКИЕ СУЩЕСТВУЮТ ВИДЫ АЛАЛИИ?
В зависимости от того, какая зона головного мозга ребенка повреждена, различают три основные вида алалии: сенсорная, моторная и смешанная.
Сенсорная алалия развивается в случае поражения той части коры головного мозга, которая отвечает за анализ речи. Ребенок не в состоянии понять обращенную к нему речь, не может сопоставить визуальный образ предмета и его звуковое обозначение.
ХАРАКТЕРНЫМИ СИМПТОМАМИ ЭТОГО ВИДА АЛАЛИИ МОГУТ ЯВЛЯТЬСЯ:
Моторная алалия возникает в результате нарушения развития центра Брока – участка головного мозга, который обеспечивает моторную организацию речи, нормальное функционирование речевого аппарата. При таком виде алалии ребенок понимает обращенную к нему речь, однако сам не в состоянии в полной мере овладеть речевыми навыками.
СИМПТОМАМИ МОТОРНОЙ АЛАЛИИ ЯВЛЯЮТСЯ:
СМЕШАННАЯ АЛАЛИЯ – НАИБОЛЕЕ ОПАСНЫЙ НЕДУГ, ПОСКОЛЬКУ ВЫЗЫВАЕТСЯ ОДНОВРЕМЕННЫМ ПОРАЖЕНИЕМ РАЗЛИЧНЫХ УЧАСТКОВ МОЗГА. ПРИ ЭТОМ РЕБЕНОК НЕ ТОЛЬКО НЕ ПОНИМАЕТ РЕЧИ ДРУГИХ ЛЮДЕЙ, НО И САМ НЕ МОЖЕТ РАЗГОВАРИВАТЬ.
КОРРЕКЦИЯ АЛАЛИИ
Лечение и коррекция алалии – процесс сложный, требующий много времени и усилий. При этом абсолютно необходимо тесное взаимодействия врачей и родителей.
Необходимо отметить, что, поскольку алалия вызывается нарушениями в развитии участков головного мозга, при ее лечении не обойтись без медикаментозного воздействия. Разумеется, что назначать применение соответствующих препаратов могут исключительно профессиональные врачи.
Вместе с тем лечение обязательно должно включать в себя и такие виды терапии, как:
Помимо специалистов, огромная работа предстоит и родителям. Дома нужно обязательно продолжать заниматься с ребенком по методикам, разработанным вместе с врачами.
Только совместными усилиями вы сможете помочь малышу, страдающему этой опасной болезнью.
Что такое детский церебральный паралич (ДЦП)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Морошек Е. А., детского невролога со стажем в 13 лет.
Определение болезни. Причины заболевания
Детский церебральный паралич (ДЦП) — это заболевание, при котором движения у ребёнка ограничены или отсутствуют, а поддержание вертикальной позы и ходьбы затруднено. Часто сопровождается сниженным интеллектом, задержкой речи и эпилепсией.
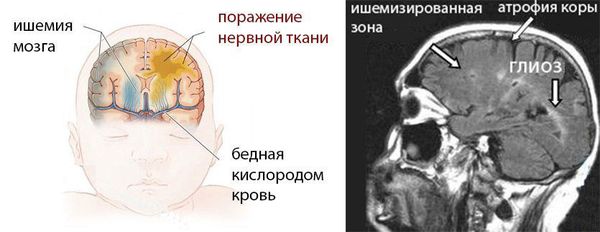
ДЦП формируется в результате пороков развития головного мозга до рождения или сразу после. Причины, которые мешают развиваться головному мозгу, патологически воздействуют на плод во время беременности или на мозг новорожденного ребёнка в первые недели жизни.
Моторные нарушения при церебральных параличах часто сопровождаются:
Единой причины формирования ДЦП не существует. Как правило, это комплекс факторов, которые повлияли на развитие и созревание головного мозга плода и ребёнка. Условно все факторы можно разделить на три основные группы:
Резус-конфликт также может стать причиной ДЦП, но только если помимо него были другие причины развития патологии.
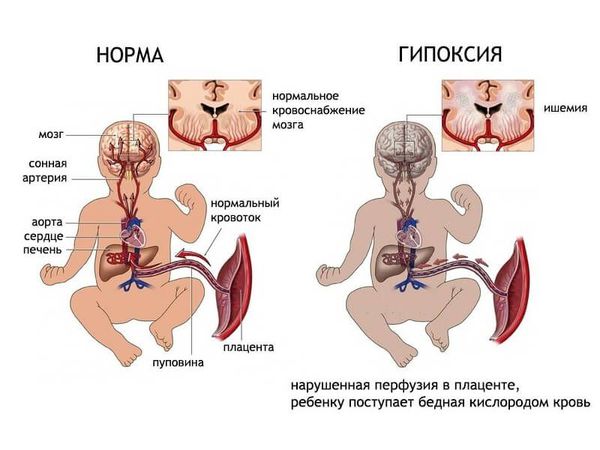
Чем больше неблагоприятных факторов воздействовало на плод во время беременности и на ребёнка после рождения, тем выше риск формирования ДЦП. Например, гипоксия мозга плода на протяжении всей беременности может привести к недостаточному развитию головного мозга как структурно, так и функционально. К моменту рождения в головном мозге могут сформироваться кисты, которые в последующем будут играть роль очага, провоцирующего эпилепсию. Недоразвитость двигательных путей (нервов, которые отвечают за совершение движений) приводит к патологии двигательной функции.
В процесс могут быть вовлечены зоны мозга, которые отвечают за речь. Формируется системное недоразвитие речи в виде моторной или сенсомоторной дисфазии — нарушения речи с поражением корковых центров. Если повреждены моторные зоны, ребёнок понимает обращённую речь, но не может говорить (дизартрия). Если повреждены сенсорные зоны, ребёнок не понимает обращённую речь, проговаривает случайные слова. При смешанных формах может отсутствовать как способность воспринимать речь, так и разговаривать.
Симптомы детского церебрального паралича
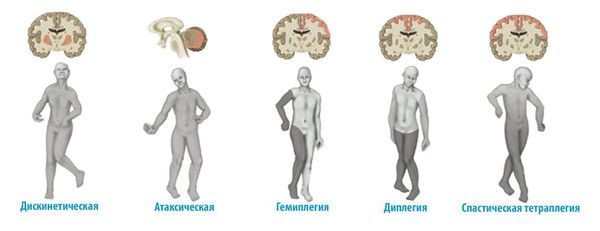
Клиническое проявление ДЦП у детей зависит от формы заболевания и может характеризоваться самыми разными патологическим изменением мышечного тонуса:
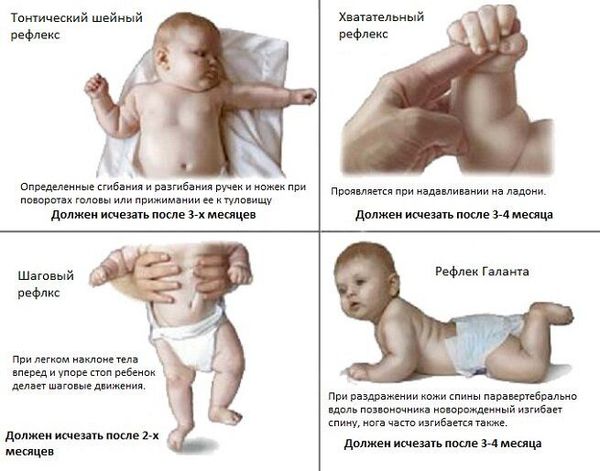
Ранние признаки формирования ДЦП можно наблюдать с рождения. По мере созревания и роста ребёнка они могут модифицироваться и проявляться по разному. К ранним признакам относятся:
Если доношенный ребенок к 3 месяцам не удерживает голову, к 6 месяцам не переворачивается, к 10 месяцам не ползает и не сидит, то обязательно нужно обратить на это внимание, не ждать пока он наверстает упущенное, а сразу обращаться к детскому неврологу.
Основные клинические симптомы уже сформированного церебрального паралича [1] :
Патогенез детского церебрального паралича
Патогенез формирования ДЦП — это сложный процесс внутриутробного и родового поражения мозга, который влечет за собой и многообразие клинических проявлений. Патоморфологические изменения в нервной системе многообразны. У 30–40 % детей имеются аномалии развития мозга:
Дистрофические изменения мозговой ткани являются следствием глубоких циркуляторных расстройств — недостаточно питания в тканях мозга из-за недостаточного кровотока мозга. Они проявляются диффузным или очаговым глиозом (смертью мозговых нейронов и замена их на неспецифическую рубцовую ткань), кистозной дегенерацией, атрофией коры больших полушарий, порэнцефалией (кистозными полостями в тканях мозга), отложениеми солей.
Наряду с описанными изменениями могут обнаруживаться недостаточно сформированная оболочка нервных проводников, нарушение разделения нервных клеток и их аксонов, патология межнейрональных связей и сосудистой системы мозга и другие изменения.
Классификация и стадии развития детского церебрального паралича
Выделяют три стадии заболевания: ранняя, начальная остаточная (резидуальная) и остаточная.
• В ранней стадии патология, возникшая у плода при внутриутробном поражении мозга или поражении в процессе родов, могут вызывать ощутимые нарушения регуляции тонуса мышц и подавлять врожденные двигательные рефлексы. Выявляется отчётливый гипертензионный синдром (повышение внутричерепного давления, которое характеризуется головной болью и раздражительностью) и судороги. Со стороны двигательной системы отмечается угнетение всех или части врожденных рефлексов: защитного — нет поворота головы в сторону, рефлекса опоры — нет выпрямления ног, хватательного рефлекса, ползания и других. Судорожный синдром может наблюдаться с первых дней жизни. Очень рано, иногда к концу второго года жизни, формируется функциональный кифоз или кифосколиоз в поясничном и грудном отделах позвоночника. Одним из наиболее тяжелых симптомов в отношении прогноза являются торсионные спазмы (медленное сокращение мышц, вытягивающее ноги, руки и туловище), которые приводят к вынужденному положению (чаще скручиванию туловища или переразгибанию туловища).
• Вторую стадию заболевания, в зависимости от причин ДЦП, рассматривают как начальную резидуальную или начальную резидуально-хроническую. Она начинается сразу после того, как проходят острые проявления. Эта стадия характеризуется тем, что установочные рефлексы не формируются или формируются недостаточно. У детей с ДЦП появление рефлексов задерживается до 2-5 лет и более, либо они не формируются совсем, в то время как тонические рефлексы продолжают нарастать. Показателен отрицательный симптом Ландау: здоровый ребенок, поддерживаемый на весу в горизонтальном положении, примерно с полугода начинает поднимать голову, разгибать туловище и выносить руки вперед; ребенок с ДЦП не может этого сделать и повисает на руках врача. Нарастают патологические содружественные движения. Проявляются контрактуры — ограничения в подвижности суставов.
Осложнения детского церебрального паралича
У детей, которые не могут самостоятельно передвигаться и часто находятся в лежачем состоянии, сохраняется высокий риск развития пневмонии, инфекций мочевыделительной системы, нейрогенных запоров, аспирации верхних дыхательных путей слюной и пищей. Эти особенности развиваются из-за низкой подвижности. Дыхание ослаблено, грудная клетка не работает так, как у здоровых детей, которые постоянно активны.
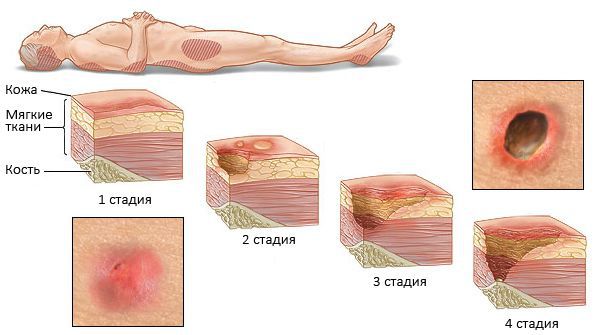
При недостаточном уходе и подвижности ребенка от сильной мышечной спастичности могут возникать пролежни — повреждение целостности кожи. Когда ребенок долго лежит в одном положении, кости под действием силы тяжести давят на мягкие ткани (мышцы, жир, кожа). Их питание (кровообращение) нарушается, и они отмирают. Профилактикой пролежней является частая смена положения, использование различных валиков и подушек, которые подкладывают под опасные места — крестец, пятки и коленные суставы.
Диагностика детского церебрального паралича
Дети первого года жизни, особенно рожденные раньше срока, требуют особого внимания со стороны врача невролога. Если ребёнок родился раньше срока, то при оценке нервно-психического развития необходимо учитывать степень недоношенности, коррегировать возраст (из фактического возраста вычитать то количество недель, которое он «не досидел» в утробе), но при этом не надеятся, что при наличии отклонений ребёнок сам компенсирует разницу. Родители объективно не могут оценить все факторы, влияющие на развитие ребёнка, и определить риск формирования ДЦП. На динамическом осмотре малышей невролог уже в первый месяц жизни может выставить риски формирования заболевания.
Головной мозг нужно обязательно обследовать с помощью нейросонографии (УЗИ головного мозга, НСГ). Она проводится у детей в период, пока остаётся незакрытым родничок (до 1,5 лет жизни), и показывает структурные изменения головного мозга.
При необходимости проводят МРТ головного мозга. Магниторезонансная томография — исследование, которое позволяет получить информацию о функции и строении мозга, выявить патологию и посмотреть, как болезнь протекает в динамике. По сравнению с НСГ, на МРТ лучше визуализируется структура мозга, что позволяет найти очень мелкие патологические образования.
ЭНМГ (электронейромиография) позволит провести дифференциальную диагностику поражения центральной нервной системы от периферической и других нейромышечных заболеваний (спинальная мышечная атрофия, миопатиия, миастения и другие).
Часто требуется консультация генетика, особенно при нормальном акушерско-гинекологическом анамнезе и родах, чтобы правильно поставить диагноз и прогноз заболевания.
Для контроля развития тазобедренных суставов необходимо проводить рентгенографию тазобедренных суставов в прямой проекции с расчетом индекса Реймерса. Это индекс миграции головки бедренной кости из вертлужной впадины, который показывает наличие подвывиха и определяет тактику ведения пациентов ортопедом (врач решает, оперировать или не оперировать в случае отклонений).
Лечение детского церебрального паралича
Можно выделить неско лько основных подходов к лечению ДЦП:
Лечебные подходы применяют в зависимости от степени тяжести ДЦП и возраста ребёнка. Функциональная терапия, консервативное ортопедическое лечение и постуральный менеджмент могут быть использованы с самого раннего возраста. Ботулинотерапия обычно применяется с 2-х летнего возраста. Применение этих подходов в сочетании с непрерывным длительным лечением и коррекцией всех коморбидных (сопутствующих) нарушений обеспечивает высокую эффективность комплексного лечения. Оральные антиспастические препараты при ДЦП часто применяют ограничено из-за развития системных побочных эффектов.
Неотъемлемой частью реабилитационного процесса детей с ДЦП является психолого-логопедическая помощь и социальная адаптация. Она заключается в о бучении детей навыкам речи, общения с другими детьми, окружающими, развитии мелкой моторики, обучении навыкам самообслуживания.
Ортопедическое лечение помогает устраненить контрактуры и деформации, а также создать рациональное положение ребенка. Лечение включает специальные лечебные укладки в часы отдыха и сна, этапную коррекцию контрактур с помощью гипсовых шин и циркулярных повязок. Большое значение имеет профилактика вторичных деформаций и контрактур у детей в период бурного роста в 5-7 лет и затем с 12-15 лет, когда отмечается тенденция к образованию и рецидиву контрактур.
При стойких контрактурах проводят оперативное лечение, но не ранее чем в 3-летнем возрасте, так как до этого происходит активный костный рост и при раннем оперативном лечении могут возникать рецидивы из-за роста ребенка. В современной нейроортопедии стараются как можно дольше отсрочить оперативное лечение, чтобы не вызвать откатов в дальнейшем.
Прогноз. Профилактика
Прогноз при ДЦП определяется формой паралича. Для оценки перспектив реабилитационного лечения и социальной адаптации решающую роль играет состояние интеллекта и речевых функций пациента, а также наличие сопутствующих синдромов.
Профилактика ДЦП возможна с момента рождения ребенка и заключается в ранней реабилитации. В зависимости от тяжести можно как предотвратить формирование ДЦП, так и улучшить исход, если невозможно полностью нивелировать заболевание.