Спирометрия возраст легких что это значит
Оценка “Возраста легких” с помощью спирометрии для побуждения к прекращению курения
Мотивация прекратить курение появляется после консультации с врачом. Для дальнейшего улучшения этого образовательного процесса, с помощью спирометрии можно продемонстрировать курящему человеку ухудшение его дыхательных функций. В дополнение к сравнению результатов спирометрии человека с ожидаемыми нормальными результатами можно использовать оценку “возраста легких” для более полной демонстрации последствий курения. Исходя из имеющихся линейных регрессивных уравнений, были выведены формулы, позволяющие рассчитать “возраст легких”, выраженный через дыхательные функции. Полученный результат затем можно сравнить с хронологическим “возрастом легких” данного пациента. Нормальные и абнормальные группы, выявленные путем использования анкеты о состоянии дыхательной системы и с помощью тестирования функционирования легких, использовались для сравнения ценности одиночного и комбинированного тестов спирометрии. Принудительный объем выдоха за 1 секунду (FEV1) доказал свое превосходство перед любыми другими одиночными или комбинированными тестами спирометрии для наилучшего разделения двух групп и имел самую маленькую стандартную ошибку при оценке возраста легких. И спирометрия, и оценка возраста легких чрезвычайно полезны для улучшения мотивации прекращения курения. © 1985 Academic Press Inc.
ВВЕДЕНИЕ
Многие врачи считают, что их пациенты с предубеждением относятся к предостережениям о вреде курения. Применялись самые различные методы убеждения, обычно с минимальным успехом (хотя были заметные исключения). Вполне вероятно, что тестирование спирометрии еще не достигло своего полного значения в этом процессе. Один из подходов – начальная оценка функционирования легких пациента. Если результаты теста находятся в ожидаемом нормальном диапазоне, курящего информируют о том, что прекращение курения может предотвратить повреждение легких. Два исследования показали, что приблизительно 11% пациентов с нормальными результатами тестирования спирометрии бросили курить в течение последующих 2-7 лет. Если же результаты спирометрии отклоняются от нормы, то это можно объяснить курением и настаивать на воздержании для предотвращения дальнейшего повреждения легких. Другим подходом является последовательное использование спирометрии для отслеживания функционирования легких пациента после прекращения курения. Улучшение функционирования можно объяснить прекращением курения, что обеспечивает дальнейшее усиление желания бросить курить.
В предыдущих исследованиях, в городском центре отслеживания эмфиземы использовались анкета и обычное тестирование функционирования легких для мотивации прекратить курение. Пациентов информируют о клинической важности их дыхательных симптомов, указанных в анкете, и степени ухудшения функциональности легких по данным спирометрии. В результаты тестирования была включена оценка “возраста легких”. Несмотря на довольно короткое собрание и на отсутствие участия со стороны врача или медсестры, в последующие 18-36 месяцев был зафиксирован 20% уровень прекращения курения среди пациентов.
Этот опыт указал на ценность оценки возраста легких, основанной на функционировании легких, в качестве психологического инструмента для привлечения внимания курильщиков к очевидному преждевременному старению легких. Можно использовать сравнение ожидаемого эффекта старения дыхательной системы и дополнительного повреждения от курения. Целью данной статьи является презентация методов расчета возраста легких и выявление теста функционирования легких или комбинации тестов, наилучшим образом отражающих степень повреждения легких, выраженную как разница между хронологическим возрастом и реальной оценкой возраста легких.
МЕТОДЫ И РЕЗУЛЬТАТЫ
Предложенные расчеты основываются на уже известных нормальных значениях компонентов принудительного жизненного объема (FVC) 988 здоровых некурящих людей в возрасте 20-84 года. Исходя из этих величин, были выведены линейные регрессивные уравнения и номограммы для расчета ожидаемых нормальных результатов с учетом пола, возраста и роста пациента. Использовались два метода оценки возраста легких пациента.
В первом случае уравнения были решены относительно возраста легких. Эти уравнения показаны в таблице 1 и относятся к четырем компонентам маневра FVC. В соответствующие уравнения подставляются значения роста и результаты теста, после чего рассчитывается возраст легких. Это можно легко проделать на калькуляторе.
Таблица 1. Уравнения для оценки “возраста легких”
Примечание: H = рост (в дюймах); возраст легких = года; FVC = принудительный жизненный объем; FEV1 = принудительный объем выдоха за 1 сек; FEF 25-75% = средняя скорость потока во время средней половины принудительного объема; FEF 200-1,200 = средняя скорость потока между 200 и 1,200 мл FVC.
Во втором случае используется номограмма (см. рис.1 и рис.2), при этом проводят прямую линию, соединяющую рост пациента и результаты теста; пересечение этой линии со шкалой “возраст” [AGE] указывает на возраст легких.
Рис.1 Номограмма для нормальных мужчин (BTPS). Прямая линия, соединяющая рост пациента и результаты теста (FEV1) пересекает столбик “ВОЗРАСТ” [AGE]. Точка пересечения указывает на возраст легких.
Рис.2 Номограмма для нормальных женщин (BTPS). Прямая линия, соединяющая рост пациента и результаты теста (FEV1) пересекает столбик “ВОЗРАСТ” [AGE]. Точка пересечения указывает на возраст легких.
Результаты спирометрии двух пациентов, исследованных в лаборатории функционирования легких, показаны графически на рис. 3 и 4. Рис. 3 показывает тест, в котором измеряемый параметр FEV1 совпадает с ожидаемым нормальным результатом, полученным из таблицы 1 или рис. 1, что означает, что реальный возраст легких практически совпадает с хронологическим возрастом. Рис. 4 показывает результаты теста, которые значительно ниже ожидаемого нормального результата. Это указывает на то, что рассчитанный возраст легких на 20 лет превышает хронологический. Желательно совмещать и комбинировать тесты во избежание зависимости результатов от одного тестирования. Рассчитываемый возраст легких для любой комбинации компонентов FVC – это средняя величина всех полученных возрастов легких во всех выбранных тестах в данной комбинации.
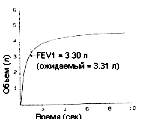
Рис. 3: спирограмма некурящего человека с нормальным возрастом легких.
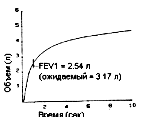
Рис. 4: спирограмма курильщика с возрастом легких, на 20 лет превышающем хронологический возраст.
Для определения относительной надежности результатов каждого теста спирометрии или комбинации тестов при оценке возраста легких, для каждого теста или комбинации была рассчитана стандартная ошибка (SE). Рассчитываемый возраст легких для любой комбинации тестов – это средняя величина всех полученных возрастов легких в выбранных тестах, используемых в данной комбинации. SE была получена путем сравнения рассчитанного возраста легких для каждого теста или комбинации тестов с хронологическим возрастом для всех 988 нормальных пациентов. В таблице 2 перечислены SE для каждого теста и комбинации тестов для мужчин и женщин. Разница между SE для каждого теста или комбинации тестов чрезвычайно мала. Наименьшую SE, указывающую на наиболее надежный и наилучший результат, имеет FEV1. Альтернативой может служить комбинация FVC, FEV1 и FEF 25-75%, у которой вторая по величине наименьшая SE.
Таблица 2. Стандартная ошибка при расчете “возраста легких”, используя одиночные тесты и их комбинации
| Мужчины | Женщины | Оба | |
| FVC | 26.1915 | 22.4704 | 24.4879 |
| FEV1 | 16.2527 | 15.3657 | 15.8449 |
| FEF 25-75% | 24.0471 | 26.1986 | 25.0870 |
| FVC + FEV1 | 19.8944 | 17.9626 | 19.0038 |
| FVC + FEF 25-75% | 19.0222 | 18.7703 | 18.8943 |
| FEV1 + FEF 25-75% | 18.4157 | 18.6365 | 18.5129 |
| FVC + FEV1 + FEF 25-75% | 17.8222 | 17.1975 | 17.5227 |
Затем были изучены относительные преимущества одиночных тестов или комбинаций тестов для оценки возраста легких. Для этого были исследованы различные слои населения, включая работников больниц и пациентов с различной степенью функционирования дыхательной системы, как уже было описано в отдельном исследовании. Их разделили в нормальную и абнормальную группы в соответствии с ответами в анкете о состоянии дыхательной системы и результатами тестирования функционирования легких. В нормальной группе реальный возраст легких совпадает с хронологическим возрастом. Целью использования этих ретроспективных данных является сравнение уравнений для расчета возраста легких для выявления их способности разделить две группы наилучшим образом и показать как можно меньше удаленных точек. Это графически изображено на рис. 5 и 6, которые изображают сравнение между реальным и рассчитанным возрастом легких для FEV1 и комбинации из трех тестов. Рисунки показывают диапазон возраста легких и степени разделения нормальной и абнормальной групп.
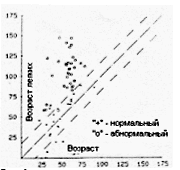
Рис. 6: сравнение реального возраста легких с хронологическим возрастом, используя комбинацию FVC, FEV1 и FEF 25-75%.
ОБСУЖДЕНИЕ
Врач может сыграть решающую роль в побуждении пациента прекратить курение. Программы по прекращению курению различаются содержанием, но часто включают в себя следующее: образовательную часть, выражение оптимизма по поводу шансов успеха, сумка с лекарствами, предоставляемая Американской Легочной Ассоциацией, Американским Раковым Обществом или другими организациями, и усиление желания бросить курить с помощью последующих контактов. Дополнительно можно использовать измерение воздушного потока при выдохе. При обнаружении у пациента уменьшенной степени функционирования легких нужно убедить человека в необходимости прекращения курения. С помощью спирометрии врачи могут количественно оценить степень преграждения дыхательных путей. Уменьшение FEV1 обычно считается достаточно чувствительным и точным измерением преграждающей болезни в более поздних стадиях развития. Помимо процентного соотношения параметров пациентов от ожидаемых нормальных величин, оценка возраста легких, основанная на FEV1, может обеспечить дополнительную стимуляцию для воздержания от курения и избежания дальнейшего повреждения. Необходимо обратить внимание на то, что возраст легких нельзя ассоциировать с остатком жизни. Функциональный возраст одного органа нельзя использовать для определения функционального возраста другого органа или всего человека. Оценка возраста легких предлагается как средство впечатления курящего степенью ухудшения функционирования легких в результате курения. Будучи частью образовательной программы, определение возраста легких может предоставить дополнительный стимул для предотвращения дальнейшего повреждения и потенциал для улучшения функционирования и уменьшения возраста легких. Рекомендуется проводить программу в следующей последовательности: определить курильщика, провести спирометрию и, если FEV1 меньше, чем нижняя граница ожидаемого нормального результата, определить возраст легких. Для определения надежности оценки возраста легких необходимы дальнейшие исследования.
Спирометрия
Спирометрия относится к инструментальным методам диагностики легких, которые делятся на три большие группы: используемые для морфологической визуализации, для оценки функции и позволяющие оценить оба этих показателя.
Для исследования морфологических изменений в бронхолегочной системе используют рентгенографию, КТ и МРТ. Эти методы широко распространены, но они не позволяют судить о том, как функционирует дыхательная система.
Лучшим способом оценить функцию внешнего дыхания является спирометрия, позволяющая не только подтвердить диагноз, но и определить тяжесть состояния пациента.
Спирометрия – что это
Справочно. Спирометрия – это исследование воздушного потока, позволяющее оценить функцию внешнего дыхания (ФВД) по многим показателям.
Проводят спирометрию с помощью специального аппарата, представленного компьютером с программным обеспечением и функциональной частью. Последняя состоит из мундштука, воздухопроводящей части и датчиков воздушного потока.
Пациент зажимает во рту мундштук и дышит в него так, как говорит врач. Воздух проходит через проводящую часть и попадает на датчик. Последний регистрирует силу, скорость и объем потока, преобразуя эти данные в различные показатели. Компьютер записывает все результаты, чертит графики и таблицы.
С помощью полученных данных строится общее представление о ФВД.
Справочно. Функцией внешнего дыхания называют способность дыхательной системы проводить воздух из внешней среды в ткань легких и в обратном направлении, а также возможность диффузии газов через ткань легких.
Оценка ФВД является важным диагностическим и прогностическим критерием, потому спирометрия часто проводится пациентам с заболеваниями легких.
Когда назначают исследование
Спирометрия показана тогда, когда необходимо подтвердить наличие заболевания дыхательной системы, узнать степень его выраженности и установить эффективность проводимого лечения.
Показаниями к назначению исследования являются:
Методы оценки ФВД
Справочно. На данный момент существует не так много методик, позволяющих узнать функцию внешнего дыхания. Сейчас применяются только самые точные и малоинвазивные тесты, минимизирующие возможность ошибки и риск возникновения инфекционных осложнений.
Самыми распространенными из этих методов являются:
Подготовка к исследованию
Справочно. Данная методика не требует специальной подготовки пациента. Единственное условие ее выполнения – исключение всех факторов, которые могут повлиять на результат.
В день проведения спирометрии нельзя:
Кроме того, на пациенте должна быть свободная одежда, не сдавливающая грудную клетку и живот. Корсеты и бандажи перед процедурой следует снять.
Методика проведения
Перед спирометрией врач измеряет массу тела пациента и его рост, заносит показатели в компьютер, также в программу вносятся данные пациента, его возраст, пол и полное имя.
Справочно. После этого обследуемый садится на стул, сохраняя максимально ровную осанку. Лишние движения во время проведения методики запрещены из-за возможных искажений результатов.
На аппарат надевают одноразовый мундштук, после чего врач учит пациента правильно дышать. Ему заранее объясняют, что значит спокойное дыхание, глубокое дыхание, форсированный выдох и вдох. Затем на нос пациента надевают зажим, а мундштук помещают в рот и просят плотно прижать его губами.
Врач запускает программу и дает пациенту инструкции. Вначале его просят дышать в спокойном привычном темпе. Затем – сделать максимально глубокий вдох и выдох. После этого пациент дышит максимально быстро и поверхностно. Инструкции могут быть изменены в соответствие с поставленными целями.
Все это время программа записывать полученную информацию, чертит графики, подсчитывает показатели спирометрии. После этого все результаты выводятся на экран компьютера врача. Как правило, методику повторяют дважды или трижды, чтобы убедиться в отсутствии погрешности в технике выполнения.
Справочно. При необходимости отличить обратимые изменения бронхиального дерева от необратимых, пациенту вводят сальбутамол. Спирометрию проводят до пробы с препаратом и через 15 минут после его введения.
Спирометрия с бронхолитиком позволяет провести дифференциальную диагностику между бронхиальной астмой и ХОБЛ, потому применяют его не всегда.
Спирометрия – норма
Спирометрия позволяет определить множество показателей внешнего дыхания и сравнить их с нормативными значениями. Последние могут значительно отличаться у лиц разного пола и возраста.
Внимание. В каждом конкретном случае показатель нормы задает программа согласно введенных исходных данных. Нормы рассчитываются в процентах от показателя нормы.
В ходе проведения методики определяются следующие показатели спирометрии:
Справочно. Это наиболее информативные показатели спирометрии, которые позволяют определить основные виды патологии дыхательную системы. В зависимости от поставленных задач количество показателей может быть увеличено.
Особенности исследования у детей
Детям сложно объяснить, как именно необходимо дышать во время проведения спирометрии. Они часто допускают ошибки, могут капризничать или отказываться выполнять тест.
Справочно. До 5 лет проводить исследование бессмысленно, поскольку до этого возраста дети не могут сделать правильный выдох. Любое повышение нагрузки – плачь, крик, излишняя подвижность – искажают результаты теста. Потому его делают детям школьного возраста, находящимся в спокойном состоянии.
Рекомендуется проведение методики в детском кабинете функциональной диагностики, где есть игрушки, отвлекающие картинки и доброжелательная атмосфера. Детский врач-диагност умеет находить подход к детям и объяснять им, что требуется делать.
До 9 лет желательно использовать вспомогательные картинки. Например, показывать ребенку праздничный торт со свечой, которую он сможет задуть, если правильно выдохнет воздух в трубку. Во время спирометрии важно следить за тем, чтобы мундштук был плотно охвачен губами и воздух не проходил мимо него.
Следует несколько раз повторить методику, а затем сравнить показатели. Если два полученных один за другим результата отличаются незначительно, спирометрию можно считать информативной. В противном случае исследование стоит повторить еще раз или отложить на некоторое время.
Интерпретация полученных данных у детей также имеет свои особенности.
Справочно. Существуют специальные формулы, которые переводят нормативные показатели взрослых, пересчитывая их с учетом детского возраста. Как правило, пользуются программами, которые автоматически выдают результаты, учитывая возраст обследуемого.
Спирометрия – расшифровка
Во время интерпретации результатов отвечают на два вопроса: есть ли изменения ФВД и по какому типу происходят изменения, если они есть.
Существует три типа нарушения функции внешнего дыхания:
Более подробная расшифровка всех показателей и графиков, нарисованных компьютером, позволяет заподозрить конкретную патологию.
К какому врачу обратиться
Заболеваниями легких занимается пульмонолог, который дает направление на исследование. В том случае, если соответствующий аппарат есть в поликлинике, направление может дать участковый терапевт. Для детей существуют соответствующие детские специалисты – детский пульмонолог и участковый педиатр.
В случае, если исследование проводят с целью выявления бронхиальной астмы, назначить спирометрию может врач-аллерголог. Любой специалист, которому необходимо проверить функцию внешнего дыхания пациента может сделать такое назначение.
Справочно. Проводят исследование в кабинете функциональной диагностики. Там работает врач-диагност, который имеет сертификат, позволяющий работать со спирометром.
Диагност следит за правильностью выполнения методики, дает указания пациенту, после чего пишет заключение на основании полученных данных. Расшифровку результата, чаще всего, делает врач, назначивший исследование.
Пациенты с хроническими заболеваниями бронхолегочной системы могут выполнять альтернативную методику самостоятельно. Для этого у них есть карманные пикфлоуметры, показывающие пиковую скорость выдоха.
Справочно. Пикфлоуметрия менее информативна, чем спирометрия, но позволяет в общих чертах определить функцию внешнего дыхания за несколько секунд. Приобрести такой прибор можно в магазине медицинской техники.
Противопоказания
Спирометрия является неинвазивным методом, риски развития осложнений при ее проведении минимальны.
Внимание. Однако стоит учитывать, что во время исследования из-за особой методики дыхания головной мозг кратковременно испытывает гипоксию. Кроме того, повышается давление в легких, в грудной клетке и в сосудах малого круга кровообращения, увеличивается нагрузка на дыхательную мускулатуру и мышцы брюшного пресса.
Отсюда следует ряд противопоказаний к проведению спирометрии:
Отличие спирометрии от спирографии
Разница между двумя понятиями заключается в словообразовании согласно правилам греческой терминологии. Медицинские названия, обозначенные латинским и греческим языками, переводятся по частям, их образующим.
Термин “Спирометрия” состоит из двух частиц: “спиро-” и “-метрия”. Первая переводится как дыхание, дышать, а вторая – измерение. Термин “Спирография” имеет ту же первую часть, а вторая часть “-графия” означает записывать.
Справочно. Отсюда следует, что спирометрией обозначают сам процесс измерения функции внешнего дыхания. Спирография же – изображение или запись полученных результатов на бумаге. Как правило, термины считают синонимами, поскольку во время проведения исследования результат всегда записывают на бумаге.
Спирография легких
Оценка функции внешнего дыхания играет большую роль в диагностике большого количества заболеваний легких и бронхов, позволяя обнаружить изменения еще до появления их первых признаков, определить динамику изменений при проведении лечения. С этой целью сегодня используются разные методы, но одним из наиболее информативных и при этом безопасных является спирография.
Что такое спирография
Спирография или спирометрия представляет собой диагностический метод исследования функции внешнего дыхания и является главным способом оценки функционального состояния легких и бронхов. Она широко применяется в пульмонологии и терапии, поскольку позволяет установить:
Дополнительно определяется индекс Тиффно (ИТ), являющийся отношением ОФВ1/ФЖЕЛ.
Таким образом, спирография дает большое количество информации об особенностях функционирования органов дыхания конкретного больного, что позволяет не только обнаружить признаки патологических изменений, но и разработать наиболее эффективную тактику лечения. В результате удается обнаружить:
Процедура может проводиться детям, начиная с 5-ти лет. Но в силу возраста она не всегда оказывается информативной, поскольку ребенку бывает сложно объяснить, что от него требуется, особенно при выполнении форсированного выдоха.
Показания к проведению спирографии
Поскольку спирография является безопасным и достаточно простым в проведении диагностическим методом, ее широко используют в пульмонологии, а также в терапии при подозрении на наличие заболеваний пульмонологического профиля. А именно ее назначают при:
Также провести спирографию рекомендуется всем, кто имеет большой стаж курения.
Выполнение спирографии показано и в профилактических целях. Поэтому ее вносят в перечень обязательных исследований, подлежащих выполнению при ежегодном профилактическом медицинском обследовании. Кроме того, ее назначают людям, работающим на вредных производствах, и детям при наличии у близких родственников хронических заболеваний органов дыхания, аллергических реакций, проявляющихся бронхоспазмом. Она же используется для внесения корректив в терапию бронхиальной астмы и ХОБЛ.
Особенности подготовки
Для получения максимально точных данных выполнение спирографии требует несложной подготовки. Так, следует воздержаться от употребления пищи за 6—8 часов до ее проведения, поэтому обычно исследование назначают на утро. Также перед процедурой не рекомендуется пить крепкий чай или кофе, курить. Накануне следует поужинать легким блюдами, отказаться от алкоголя и энергетиков. Допускается за час до исследования выпить стакан теплой воды. Кроме того, лучше отказаться от утренней зарядки, если таковая практикуется.
На спирографию стоит приходить в свободной, удобной одежде, которая не стесняет дыхания. Поэтому лучше не надевать галстук, тесное белье и т. д. Непосредственно процедура проводится примерно через 20 минут после того, как пациент пришел в клинику. Это время требуется для того, чтобы полностью нормализовалась работа дыхательной и сердечно-сосудистой системы после физической нагрузки.
По рекомендации лечащего врача перед спирографией стоит сделать перерыв в использовании бронхолитиков, часто назначающихся при бронхиальной астме, ХОБЛ и других обструктивных заболеваниях органов дыхания. Так, использование β2-антагонистов короткого действия, в частности Сальбутамола, Вентолина, Беродуала следует отменить минимум за 6 часов до проведения спирографии. Ингаляции β2-антагонистов длительного действия, т. е. Серетида, Фостера, Форадила, Симбикорта, Сереванта и применение Оксиса необходимо проводить не позднее, чем за 12 часов до исследования. Что же касается пролонгированных теофиллинов, например, Спирива, то отмену препарата производят за сутки до спирографии. Но прекращать прием данных лекарственных средств следует только по согласованию с лечащим врачом.
Как проводится спирометрия
По сути, спирография и спирометрия – одно и то же. Единственная разница между этими понятиями заключается в том, что спирометрией можно назвать сам процесс выполнения исследования, а при спирографии его результат выдается в виде графика, точно описывающего функцию легких. Сегодня эти понятия идентичны и взаимозаменяемы.
Сейчас практически везде для оценки дыхательной функции используется компьютерная спирометрия, хотя ранее для этих целей применялись механические приборы, как правило, водного типа. Современные цифровые устройства, называемые спирографами, позволяют снять нужные показания в разных режимах и автоматически рассчитать необходимые соотношения, что существенно ускоряет и упрощает проведение диагностики. Система дополнительно учитывает вес, рост, пол, возраст пациента.
Спирография может выполняться при спокойном дыхании с целью определения жизненной емкости легких, при форсированном (резком, сильном) выдохе и с проведением функциональных проб:
Аппарат для выполнения спирографии может быть закрытым и открытым. В первом случае он имеет вид герметично закрывающейся прозрачной камеры, соединенной с регистрирующей частью. Открытые аппараты обеспечивают вдыхание атмосферного воздуха и представляют собой компьютер того или иного размера и присоединенный к нему мундштук с датчиками.
Непосредственно проведение спирографии заключается в следующем:
Чтобы добиться правильного выполнения форсированного выдоха, может потребоваться 3—8 попыток, так как приступ кашля, смыкание голосовых связок, ранняя остановка выдоха, перекрытие мундштука приводит к получению неточных результатов.
Исследование длится 15—45 минут. После окончания процедуры компьютер составляет график по результатам исследования, который называют спирограммой. При обнаружении отклонений в ней процедуру обычно повторяют, порой неоднократно. Если же изменения стойкие и сохраняются от исследования к исследованию, больному рекомендуется пройти дополнительные диагностические процедуры или выполнить спирометрию с бронхолитиком.
Например, в спорных случаях может выполняться исследование особенностей диффузии легких, т. е. качество поступления кислорода из легких в кровь и выведения углекислого газа. Изменение этого параметра указывает о тяжелых нарушениях дыхательной функции. Также пациентам может рекомендоваться проведение бронхоспирометрии, т. е. введение бронхоскопа под анестезией с оценкой функциональности каждого легкого в отдельности с вычислением его минутного, жизненного объема и ряда других показателей.
В комплексе со спирографией нередко назначаются ЭКГ, УЗИ сердца и рентген легких, так как это позволяет точно установить наличие или отсутствие связи между патологиями бронхолегочной и сердечно-сосудистой систем.
Расшифровка результатов
Интерпретация результатов исследования – задача специалиста. При этом обязательно учитываются не только полученные данные, но и качество проведенной процедуры, возможность ложноположительной и ложноотрицательной интерпретации.
Заключение составляется путем сравнения полученных данных с нормальными показателями ОФВ1, ЖЕЛ, ФЖЕЛ, ИТ, МВЛ и другими. У здоровых людей эти величины всегда выше 80% от показателей нормы. На наличие патологических изменений указывает получение данных ниже 70% нормальных показателей.
Частота дыхания
Изначально оцениваются показатели частоты дыхания, т. е. количество сделанных вдохов и выдохов в течение минуты. В норме взрослый человек делает 16—20 дыхательных движений в минуту, дети – больше в зависимости от возраста. На этот показатель влияет положение тела пациента во время проведения исследования, степень эмоционального возбуждения и употребление накануне пищи. Если эти условия выполнения спирографии не были нарушены, увеличение частоты дыхания может указывать на наличие:
Если учащение дыхательных движений сочетается со снижением глубины, подобное может быть признаком сухого плеврита, острого миозита, межреберной невралгии, переломов ребер, присутствия в легких метастаз.
Снижение показателей частоты дыхания характерно для поражений головного мозга, в частности, менингита, опухолей, отека головного мозга и кровоизлияний в него.
Дыхательный объем
Дыхательный объем (ДО) – количество вдыхаемого воздуха за 1 вздох. В норме он составляет 0,5—0,8 л, но диагностическим параметром считается его снижение на фоне увеличения частоты дыхания или наоборот. Так, увеличение дыхательного объема при увеличении частоты дыхания наблюдается при повышенной температуре тела или присутствии анемии. Снижение обоих показателей типично для эмфиземы легких, выраженного сужения трахеи, заболеваний, вызывающих угнетение функции дыхательного центра, расположенного в головном мозге.
Минутный объем дыхания
МОД рассчитывается путем получения произведения показателя частоты дыхания на дыхательный объем. Поэтому в норме у взрослого человека МОД составляет порядка 4—10 л. Этот параметр является важным для оценки качества вентиляции мельчайших составляющих легких, альвеол. Ведь при глубоком и поверхностном дыхании попадающий в легкие воздух по-разному их наполняет. При неглубоком, частом дыхании он может не доходить до альвеол, что снижает качество течения газообменных процессов в организме.
Возрастание показателей МОД может указывать на развитие легочной или сердечной недостаточности легкой и средней тяжести, тиреотоксикоза или поражений центральной нервной системы. Снижение же этой величины является признаком тяжелой легочной или сердечной недостаточности, микседемы или угнетения дыхания.
Но МОД во многом зависит от психологического состояния пациента, степени тренированности легких, особенностей метаболизма. Поэтому часто этот показатель воспринимают в качестве вспомогательного.
Жизненная емкость легких
ЖЕЛ показывает не общий объем легких, а максимально возможный объем воздуха, который конкретный человек способен вдохнуть и выдохнуть, т. е. в него входит и резервный объем вдоха и выдоха. У здорового взрослого человека этот показатель равен 3000—5000 мл и приближается к индивидуально рассчитанной по математической формуле должной жизненной емкости легких (ДЖЕЛ).
ДЖЕЛ для взрослых мужчин = (27,63 – 0,122 х В) х L;
ДЖЕЛ для взрослых женщин = (21,78 – 0,101 х В) х L.
В норме разница между полученным и рассчитанным показателем не должна быть более 15%. Получение большей разницы характерно для:
Незначительное снижение ЖЕЛ указывает на обструктивные заболевания бронхов.
Форсированная жизненная емкость легких
Этот показатель, сокращенно называемый ФЖЕЛ, в норме должен быть не более чем на 100-300 мл меньше ЖЕЛ. С его помощью можно оценить эластичность легких, качество функционирования дыхательных мышц и проходимость бронхов.
При увеличении разницы между ЖЕЛ и ФЖЕЛ до 1500 мл и более, следует предположить наличие:
Объем форсированного выдоха за 1 секунду
ОФВ1 – индивидуальный показатель, зависящий от пола, возраста и веса. У здорового человека он должен находиться в пределах 1,4—4,2 л/сек. Но полученный при спирографии результат обязательно сравнивают с должным, который рассчитывают для каждого пациента отдельно по формуле:
ОФВ1 для мужчин = 0,036∙рост – 0,031∙вес;
ОФВ1 для женщин = 0,026∙рост – 0,028∙вес.
Отклонения полученного ОФВ1 от должного является показателем наличия хронической бронхиальной обструкции, а также позволяет контролировать динамику течения заболевания.
Обнаружить обструктивные заболевания на ранних этапах развития поможет средняя объемная скорость (СОС), отражающая скорость выполнения форсированного выдоха в средине дыхательного движения.
Индекс Тиффно
ИТ рассчитывается как отношение ОФВ1 к ЖЕЛ и у здоровых людей равен 70—90%. Этот показатель уменьшается при:
По ИТ можно установить тип обструкции. Дополнительно проводится проба с бронхолитиками и, если после ее проведения ИТ возрастает, причина заключается в бронхоспазме. Если же ситуация не изменяется, следует искать корень проблемы в других патологиях.
Максимальная вентиляция легких
У взрослых здоровых людей МВЛ равна 50—180 л/мин. Снижение этого показателя характерно для развития дыхательной или сердечной недостаточности.
Показатели скорости движения воздуха
Эти параметры рассчитываются по достаточно сложному алгоритму, заключающемся в построении треугольника на полученной спирограмме. Нормальными значениями считаются 160—300 мм/мин.
Таким образом, на основании изменения только одного из показателей спирометрии невозможно поставить диагноз. Всегда полученные данные оцениваются в комплексе и по изменению ряда параметров говорят о наличии того или иного заболевания, что дополнительно подтверждают другими инструментальными исследованиями.
Противопоказания
Несмотря на простоту и безопасность процедуры, существуют ситуации, когда проведение спирографии может нанести пациенту вред. Выполнение спирографии противопоказано при:
Важно: несмотря на большую информативность спирографии, не всегда проблемы с дыханием связаны с нарушением функции внешнего дыхания, и нормальные показатели спирографии не являются признаком здоровья, поэтому могут присутствовать те или иные жалобы, связанные с одышкой и кашлем.
Одними из факторов, оказывающих влияние на функцию легких, могут быть:
Всех пациентов обследуют, учитывая множество факторов, оказывающих влияние на функцию легких, а терапия подбирается индивидуально в зависимости от состояния организма и его резервных возможностей. Комплексный подход в сочетании с другими методами лечения дает возможность сократить период реабилитации и усилить эффективность проводимых мероприятий, минимизировать медикаментозное лечение, уменьшить риск возникновения осложнений в будущем.
Таким образом, спирография является весьма информативным диагностическим методом, позволяющим получить много информации о работе органов дыхания, проследить эффективность назначенной терапии и дифференцировать ряд патологий бронхов и легких от заболеваний сердечно-сосудистой и других систем. При этом он отличается простотой выполнения, безопасностью и доступностью, что позволяет использовать спирографию практически без ограничений, в том числе в рамках профилактических осмотров.







