стертая форма заболевания это
инфекция стертая
Смотреть что такое «инфекция стертая» в других словарях:
КОКЛЮШ — КОКЛЮШ, (pertussis, tussis convulsiva), острая инфекционная б нь, характеризующаяся своеобразным судорожным кашлем и циклическим течением. Первое упоминание о К. относится к 1578 г., когда эпидемия К. с огромной смертностью имела место в Париже и … Большая медицинская энциклопедия
Дизентерия — I Дизентерия (dysenteria; греч. dys + enteron кишка, кишечник) инфекционная болезнь, характеризующаяся поражением желудочно кишечного тракта, с преимущественной локализацией патологического процесса в дистальном отделе толстой кишки, и явлениями… … Медицинская энциклопедия
Дифтерия — I Дифтерия (diphtheria; греч. diphthera кожа, пленка) инфекционная болезнь, при которой в результате действия специфического токсина развиваются фибринозное воспаление с образованием пленок в месте внедрения возбудителя (чаще на слизистых… … Медицинская энциклопедия
Мононуклеоз инфекционный — I Мононуклеоз инфекционный (mononucleosis infectiosa; греч. monos один + лат. nucleus ядро + ōsis; синоним: болезнь Пфейффера, болезнь Филатова, мононуклеозная ангина, острый доброкачественный лимфобластоз) инфекционная болезнь, протекающая в… … Медицинская энциклопедия
Паротит эпидемический — I Паротит эпидемический (parotitis epidemica; синоним: свинка, заушница, паротитная инфекция) инфекционная болезнь, характеризующаяся поражением железистых органов и (или) нервной системы. Этиология. Возбудитель РНК содержащий вирус, относящийся… … Медицинская энциклопедия
Яи́чники — (ovaria) парная женская половая железа, расположенная в полости малого таза. В яичнике созревает яйцеклетка, которая выбрасывается в момент овуляции в брюшную полость, и синтезируются гормоны, поступающие непосредственно в кровь. АНАТОМИЯ Яичник… … Медицинская энциклопедия
Полиомиелит — Полиомиелит … Википедия
Публикации в СМИ
Тиф брюшной
Брюшной xe «Тиф:брюшной» тиф (БТ) — острое инфекционное заболевание (генерализованный салмонеллёз), характеризуется язвенным поражением лимфатического аппарата тонкой кишки, бактериемией; проявляется интоксикацией, типичной лихорадкой, розеолёзными высыпаниями на коже, увеличением печени и селезёнки. Заболеваемость: 0,12 на 100 000 населения в 2001 г.
Классификация • По клиническим формам •• Типичная форма (классический клинический вариант) •• Атипичные формы: ••• Cтёртая ••• Cубклиническая ••• C преобладанием поражения отдельных органов и систем (колотиф, менинготиф, пневмотиф и т.д.) • По степени тяжести: •• Лёгкая форма •• Среднетяжёлая форма •• Тяжёлая форма • По течению: •• Неосложнённое •• С осложнениями и рецидивами.
Этиология. Salmonella typhi — аэробная грамотрицательная палочка семейства энтеробактерий.
Эпидемиология • БТ — антропонозное заболевание. Источники инфекции — больные люди и бактерионосители. Наибольшую эпидемиологическую опасность представляют бактерионосители и больные со стёртыми и лёгкими формами заболевания. Хронические бактерионосители — основной резервуар инфекции в природе • Характерна летне-осенняя сезонность • Механизм заражения — фекально-оральный. В возникновении эпидемических вспышек БТ основное значение имеет водный фактор. Контактно-бытовой и пищевой пути передачи обусловливают спорадические случаи заболевания.
Анамнез • Контакт с больным БТ или бактерионосителем за 1 мес до появления первых симптомов заболевания • Пребывание больного в регионе, неблагополучном в эпидемиологическом отношении по БТ.
• Периоды течения •• Инкубационный (7–25 сут, в среднем 12–14) •• Начальный (4–7 сут) •• Разгара болезни (1–2 нед) •• Разрешения болезни (до 1 нед) •• Реконвалесценции (2–4 нед).
• Клинические симптомы •• Лихорадка — самый постоянный объективный симптом. Для БТ характерны 3 типа температурных кривых ••• Трапециевидная температурная кривая Вундерлиха — классическая, с последовательной сменой стадий повышения температуры тела, постоянно высоких значений и спада; их продолжительность соответствует начальному периоду болезни, её разгару и разрешению ••• Волнообразная температурная кривая Боткина с последовательным чередованием 3–4-дневных эпизодов фебрильной и субфебрильной температуры тела ••• Температурная кривая Кильдюшевского с короткой (1–2 сут) стадией постоянно высокой температуры и продолжительной (2–2,5 нед) стадией спада; характерна для детей • • Интоксикация (анорексия, головная боль, бессонница) — на высоте возможно развитие делирия, психотических состояний и расстройств сознания ( status typhosus) • • Поражение ЖКТ — утолщённый, обложенный серо-коричневым налётом язык с отпечатками зубов на боковых поверхностях (тифозный язык), укорочение перкуторного звука над илеоцекальной зоной (симптом Падалки), болезненность и инфильтрат, опреаеляемые при пальпации этой области (симптом Образцова–Гаусмана), симптомы энтероколита (метеоризм, диарея с испражнениями в виде горохового пюре или запор), колотиф • • Гепатоспленомегалия (определяют пальпаторно с конца первой или начала второй недели) • • Поражение кожи — бледность кожных покровов, розеолёзная сыпь, выступающая над поверхностью кожи ( roseola elevata), необильная, дискретная, появляется на 8–12 день болезни, локализуется на коже груди и живота, сохраняется в течение 3–4 сут и исчезает бесследно. В период разрешения возможно появление элементов потницы ( crystallina miliaria) и жёлтого окрашивания кожи ладоней и стоп (симптом Филлиповича) • • Поражение ССС — брадикардия и дикротия пульса, умеренная артериальная гипотензия. При развитии осложнений — коллапс, тахикардия • • Поражение ЦНС — менингиты и менингоэнцефалиты серозного и гнойного характера, менинготиф • • Поражение органов дыхания — инфильтративные формы пневмоний, пневмотиф • • Поражение почек — симптомы нефрита или гемолитико-уремического синдрома, нефротиф.
Лабораторные исследования • Выделение возбудителя или обнаружение его Аг •• Бактериологический метод: посев и выделение возбудителя из крови (гемокультура), кала (копрокультура), мочи (уринокультура), жёлчи (билинокультура), костного мозга (миелокультура); положительные результаты выделения возбудителя — абсолютный диагностический признак БТ •• Методы иммунофлюоресцентного анализа для обнаружения Аг возбудителя в биологических жидкостях • Обнаружение АТ к Аг возбудителя в РНГА •• АТ к О-Аг (термостабильный липополисахарид, эндотоксин) выявляют на первой неделе болезни •• АТ к Н-Аг (термолабильный, жгутиковый) регистрируют у реконвалесцентов и привитых, появляются на 6–8 сут заболевания и сохраняются в течение периода реконвалесценции; одновременный положительный результат реакции с О- и Н-Аг при преобладании титров О-агглютининов свидетельствует об активно текущем процессе •• АТ к Vi-Аг (термолабильный, соматический) не имеют диагностического и прогностического значения, реакцию применяют для выявления носителей (положительная реакция — 1:5 и выше) и привитых (Vi-Аг включают в состав вакцин) • ОАК — лейкопения, относительный лимфоцитоз, анэозинофилия; увеличение числа эозинофилов в периферической крови — прогностически благоприятный признак.
Дифференциальную диагностику проводят со всеми заболеваниями с постепенным ростом температуры тела в течение первых 5–7 дней и с высокой температурой тела, сохраняющейся более недели, особенно если не выявляют других причин её возникновения. Правило Вундерлиха: диагноз БТ маловероятен, если в 1-е или 2-е сут отмечают температуру тела 40 °С, а на 4 сут температура тела не достигает 39 °С.
• Постельный режим до 10-го дня нормальной температуры тела.
• Диета с механическим, термическим и химическим щажением; диета №2, комплекс витаминов.
• Этиотропное лечение — антибиотикотерапия, не предотвращает развитие рецидивов, осложнений и хронического бактерионосительства • • Хлорамфеникол. Схема лечения для взрослых: по 0,5 г 4 р/сут до 4 дня нормальной температуры тела, по 0,5 г 3 р/сут до 8 дня и по 0,5 г 2 р/сут до 12 дня нормальной температуры тела. Схема лечения для детей та же, но исходная доза — 75–80 мг/кг/сут с последующим уменьшением дозировки на 25% и 50% соответственно. Препарат рекомендуют принимать за 1 ч до или через 2 ч после еды, запивать большим количеством воды • • Цефтриаксон 30 мг/кг/сут в/в или в/м в 2 приёма (по 1 г каждые 12 ч) или цефоперазон 60 мг/кг/сут в/в в 2 приёма в течение 14 дней • • Ампициллин 1,5 г внутрь 4 р/сут или амоксициллин по 2 г 3 р/сут до 10 дня нормальной температуры тела (в течение 4–6 нед при носительстве) • • Ко-тримоксазол, ципрофлоксацин, офлоксацин.
• Симптоматическая терапия — купирование интоксикации (инфузионная дезинтоксикационная терапия), улучшение процессов репарации слизистой оболочки кишечника и коррекция обменных расстройств (инфузии иммуноглобулинов и других препаратов крови, витамины).
• Терапия неотложных состояний •• При инфекционно-токсическом шоке — инфузии плазмозамещающих препаратов (например, полиглюкина), ГК в высоких дозах (преднизолон до 30 мг/кг в/в или дексаметазон в течение 48 ч сначала 3 мг/кг в/в, затем 1 мг/кг каждые 6 ч), допамин, натрия гидрокарбонат • • При кишечном кровотечении — строгий постельный режим, холод на живот, голод на 8–10 ч, инфузии препаратов крови, ингибиторы фибринолиза; по возможности — воздержание от хирургического вмешательства • • При перфорации стенки кишки — экстренное хирургическое вмешательство.
Осложнения могут развиться при лёгких или даже стёртых формах БТ • Кишечное кровотечение развивается на 2–3 нед болезни, сопровождается внезапным снижением температуры тела («врез» температурной кривой), учащением пульса, исчезновением его дикротии, снижением АД, прояснением сознания (кажущееся благополучие), дёгтеобразным стулом (иногда с примесью алой крови). При массивном кровотечении возможен летальный исход • Брюшнотифозная перфорация кишечника происходит на 3–4 нед болезни, может быть единичной и множественной. Симптомы: боль в животе с локализацией в правой подвздошной области (первые несколько часов), симптомы раздражения брюшины, внезапное снижение температуры тела, тахикардия, нарастание лейкоцитоза • Инфекционно-токсический шок характерен для тяжёлых форм, наблюдают в течение первой недели заболевания.
Течение и прогноз. Течение БТ — рецидивирующее. Под рецидивами при тифо-паратифозных заболеваниях подразумевают возврат основных симптомов заболевания в периодах разрешения и реконвалесценции на фоне нормальной температуры тела. Рецидивы появляются в первые 1,5–3 нед периода реконвалесценции, а иногда позже — через 2–3 мес нормальной температуры тела, их может быть несколько — от 1 до 9 (чаще — один). Каждый рецидив сопровождается бактериемией, и его клиника не отличается от таковой при основной волне болезни. Принципиальное отличие — короткая продолжительность проявлений (7–10 дней). При своевременном и адекватном лечении БТ и его осложнений прогноз благоприятный.
Профилактика • Выписка реконвалесцентов не ранее 21 дня с момента нормализации температуры тела и получения отрицательных результатов трёхкратного бактериологического исследования кала, мочи и однократного исследования жёлчи (жёлчь исследуют на 10 сут нормальной температуры тела) • Первый забор материала проводят на 5‑е сут нормальной температуры тела, а затем с 5-дневным интервалом • Реконвалесценты подлежат 3-месячному диспансерному наблюдению для выявления возможного рецидива и бактерионосительства • Активную профилактику проводят в регионах с высоким уровнем заболеваемости (25 и более случаев на 100 000 населения) с помощью комбинированных химических вакцин • Детям до 7 лет назначают брюшнотифозный бактериофаг • В очаге БТ проводят дезинфекцию • За контактными лицами устанавливают медицинское наблюдение в течение 25 сут с ежедневной термометрией и обязательным бактериологическим исследованием кала и мочи • Общие мероприятия: жёсткий контроль доброкачественности питьевой воды и деятельности предприятий по производству, переработке и реализации пищевых продуктов.
Особенности БТ у детей • Грудные дети в связи с особенностями питания и относительной изолированностью от потенциальных источников инфекции болеют редко • С возрастом риск заболевания возрастает • Преобладание симптомов поражения ЖКТ — частая рвота, диарея, вплоть до развития кишечного токсикоза • Температурная кривая или неправильного типа, или типа Кильдюшевского • Интоксикация проявляется возбуждением ЦНС (беспокойство, психомоторное возбуждение, судорожные припадки, менингизм) • Осложнения наблюдают редко • Отсутствие характерной брадикардии • Благоприятное течение.
Что такое мононуклеоз инфекционный? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
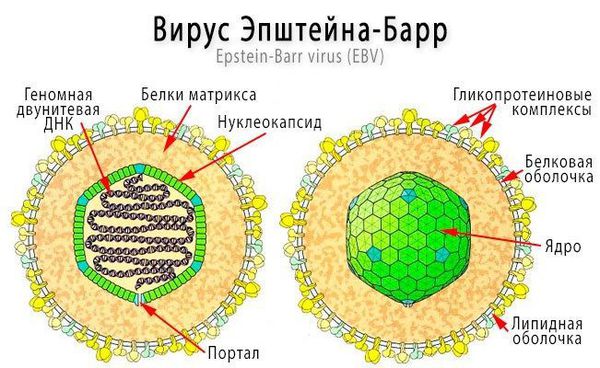
Инфекционный мононуклеоз (болезнь Филатова, железистая лихорадка, «поцелуйная болезнь», болезнь Пфейфера) — острое инфекционное заболевание, которое вызывается вирусом Эпштейна — Барр (ВЭБ).
Какой урон вирус наносит организму
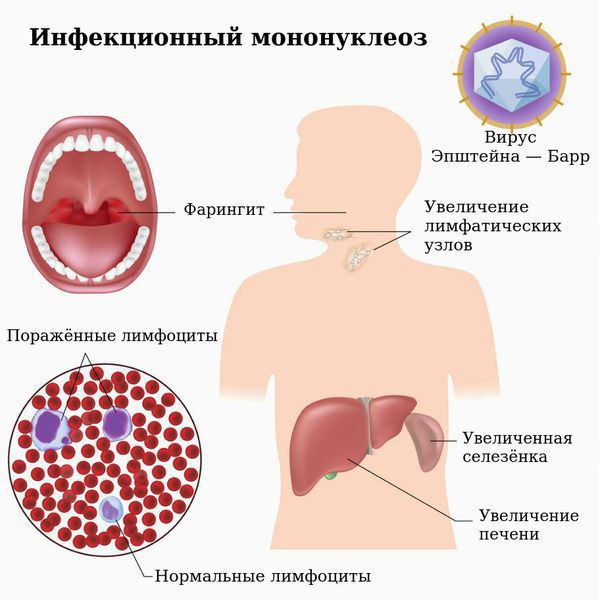
Заболевание характеризуется лихорадкой, поражением лимфатических узлов, тонзиллитом, увеличением печени и селезёнки и выраженным изменением состава крови. Вирус поражает циркулирующие в крови В-лимфоциты и тем самым нарушает клеточный и гуморальный иммунитет.
Этиология
Заболевание впервые описано в 1884 году отечественным педиатром Н. Ф. Филатовым и в 1889 году Р. Ф. Пфейфером. В 1964 году Майкл Энтони Эпштейн и Ивонна Барр выделили возбудителя болезни, который был назван в их честь.
Эпидемиология
Источник инфекции — больной человек с манифестными и стёртыми формами заболевания, но преимущественно — вирусоносители, не имеющие никаких явных признаков заболевания (как клинически, так и лабораторно).
После первичного инфицирования вирус может выделяться в течение 18 месяцев, преимущественно со слюной. Далее возможность выделения значительно снижается и зависит от конкретных условий, в которых происходит жизнедеятельность больного (заболевания, травмы, приём препаратов, снижающих иммунитет).
Максимальная частота инфицирования приходится на возраст 10-18 лет. Чем раньше происходит заражение (за исключением раннего детского возраста), тем менее выраженными будут клинические проявления заболевания. Повышение заболеваемости происходит в зимне-весенний период. Это связано как со снижением общей резистентности организма и сплоченностью коллективов, так и в значительной степени с изменением гормонального фона и повышением романтического влечения молодых людей.
Симптомы инфекционного мононуклеоза
Инкубационный период от 4 до 15 дней, по некоторым данным — до 1 месяца.
При инфицировании в раннем детском возрасте течение заболевания обычно асимптомное или малосимптомное и чаще проходит под маской лёгкого ОРЗ.
Симптомы инфекционного мононуклеоза у взрослых
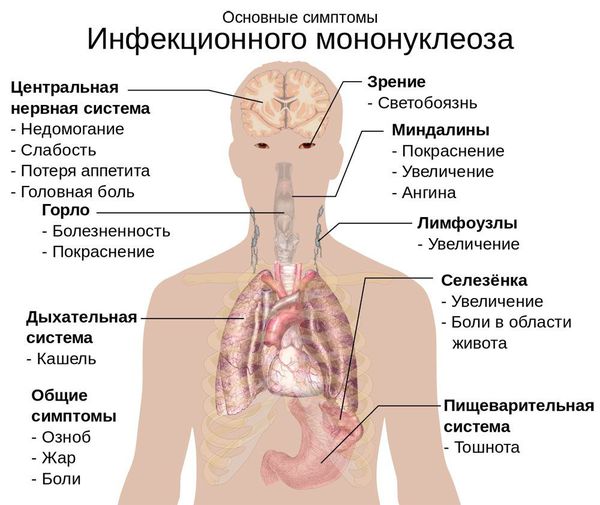
Начало заболевания постепенное, основной синдром появляется позже трёх суток от начала клинических проявлений. Постепенно появляется и нарастает лихорадка с повышением температуры тела до 38-39 ℃. Лихорадка продолжается до трёх недель и более, при этом больной испытывает слабость, отсутствие аппетита. Миалгии (мышечные боли) не характерны.
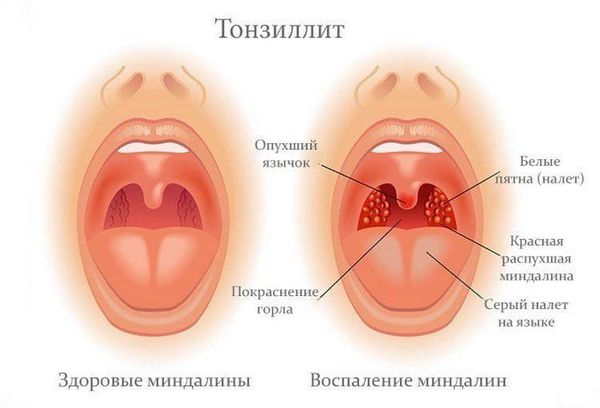
Симметрично увеличиваются лимфоузлы разных групп, преимущественно заднешейные, переднешейные, затылочные, у некоторых больных также вовлекаются подмышечные, локтевые, паховые, внутрибрюшные группы (мезаденит). Характерной особенностью является их малоболезненность, мягкоэластичность, отсутствие изменений покровной ткани. Увеличение размеров сохраняется до 1 месяца и более и зачастую приводит к значительным дифференциально-диагностическим трудностям. После определённого начального периода в типичных случаях развивается острый тонзиллит (лакунарный, язвенно-некротический) с обильным белым или грязно-серым творожистым налётом, который легко крошится, снимается шпателем и растирается на стекле. К симптомам инфекционного мононуклеоза относятся б оли в горле, которые носят умеренный характер.
В некоторых случаях развивается периорбитальный отёк, проявляющийся двусторонним преходящим отёком век. Практически всегда происходит увеличение селезёнки, которая характеризуется гладкостью, эластичностью, и чувствительностью при пальпации. Достигая иногда больших размеров, селезёнка может разорваться. Нормализация её величины происходит не ранее четырёх недель от начала болезни, может затягиваться на несколько месяцев.
При неверном истолковании симптоматики и применении антибиотиков аминопенициллинового ряда в 70-80 % случаев появляется сыпь (может быть пятнистая, пятнисто-папулёзная, ярко-красная, с тенденцией к слиянию, различной локализации, без явной этапности появления).
При адекватном иммунном ответе течение заболевания обычно доброкачественное и заканчивается формированием вирусоносительства при полном отсутствии симптоматики и лабораторных изменений.
Какие «неправильные» варианты течения болезни возможны у взрослых
В редких случаях болезнь может развиваться по типу «хронического мононуклеоза» (с периодами обострений и ремиссий). Это возможно при врождённых или приобретённых нарушениях в иммунной системе, иммунодепрессивных заболеваниях или приёме цитостатических ( противоопухолевых) препаратов.
Чем опасна хроническая форма инфекционного мононуклеоза
В клинической картине хронического мононуклеоза фигурируют практически все синдромы острого процесса, но они проявляются не так выраженно: тонзиллит, как правило, отсутствует, и на первый план выходит абстинентный синдром. Данное состояние не является самостоятельным заболеванием, это следствие имеющегося основного иммунопатологического процесса, поэтому его следует рассматривать не как мононуклеоз, а как хроническую активную Эпштейна — Барр вирусную инфекцию. Следовательно, к обследованию и лечению необходимо подходить с учётом этой позиции.
Патогенез инфекционного мононуклеоза
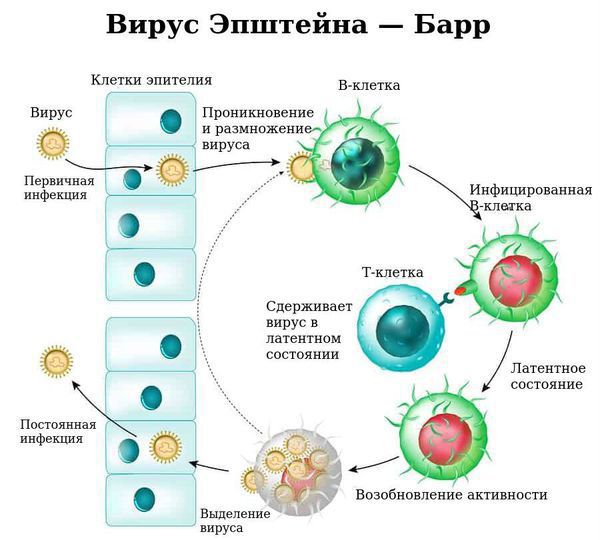
Входные ворота инфекции — слизистая оболочка ротоглотки и верхних дыхательных путей.
Размножаясь в клетках эпителия, вирус вызывает их разрушение, далее происходит выброс в кровь новых вирионов (вирусных частиц) ВЭБ и медиаторов воспаления, что обуславливает вирусемию (попадание вируса в кровоток) и генерализацию инфекции. В том числе происходит накопление вируса в лимфоидной ткани ротоглотки и слюнных железах, а также развитие интоксикационного синдрома.
Патофизиология: как реагирует иммунитет на инфекционный мононуклеоз
Ввиду тропности ВЭБ к рецепторам B-лимфоцитов (СД-21), вирус внедряется в них и начинает размножаться, стимулируя пролиферацию (разрастание) B-лимфоцитов. В результате развиваются нарушения клеточного и гуморального иммунитета, что ведёт к выраженному иммунодефициту. Следствием этого может стать наслоение бактериальной флоры (гнойный тонзиллит).
С течением времени активируются Т-лимфоциты (СД-8), обладающие супрессорной и цитотоксической активностью, появляются атипичные мононуклеары, что приводит к угнетению вируса и переходу заболевания в фазу неактивного носительства. ВЭБ обладает рядом свойств, позволяющих ему в определённой мере ускользать от иммунного ответа, что особенно ярко проявляется при хронической активной инфекции.
Как вирус, вызывающий инфекционный мононуклеоз, проникает в клетки:
Классификация и стадии развития инфекционного мононуклеоза
По клинической форме:
По течению:
По степени тяжести:
Осложнения инфекционного мононуклеоза
Специфические:
Неспецифические:
Диагностика инфекционного мононуклеоза
Лабораторные методы
Общеклинический анализ мочи. Изменения малоинформативны, указывают на степень интоксикации.
Серологические реакции. Наибольшее значение в современной практике имеют методы выявления антител различных классов к антигенам ВЭБ методом ИФА ( иммуноферментного анализа) и нуклеиновых кислот самого возбудителя в полимеразной цепной реакции (ПЦР). Особо стоит отметить, что обнаружение антител класса G к ядерным, капсидным и ранним протеинам вируса при отсутствии антител класса М (и тем более характерных клинических и общелабораторных признаков ВЭБ-инфекции) не является причиной для постановки диагноза активной (персистирующей) ВЭБ-инфекции и назначения дорогостоящего лечения.
Инструментальные методы
Дифференциальная диагностика
Лечение инфекционного мононуклеоза
Место лечения и лечебно-охранительный режим зависят от степени тяжести процесса и наличия или отсутствия осложнений. Больные с лёгкими формами заболевания вполне могут проходить лечение дома, средней тяжести и более тяжёлые — в инфекционном стационаре, по крайней мере, до нормализации процесса и появления тенденций к выздоровлению.
Показано обильное питьё до 3 л/сут. (тёплая кипячёная вода, чай), назначение стола № 15 (общий стол) при лёгких формах, в некоторых случаях — стол № 2 по Певзнеру (жидкая и полужидкая молочно-растительная пища, не содержащая экстрактивных веществ, богатая витаминами, мясные нежирные бульоны и т. п.). Рекомендовано ограничение физической активности (при тяжёлых формах — строгий постельный режим).
Лечение инфекционного мононуклеоза у взрослых
Достаточно дискутабельным является вопрос о специфическом воздействии на ВЭБ при остром заболевании. Этиотропная терапия показана лишь больным средней степени тяжести (с тенденцией к затяжному течению и осложнениям) и выраженной формой заболевания. Возможности такой терапии достаточно ограничены: отсутствует высокоэффективное средство прямого противовирусного действия (применяются препараты на основе ацикловира и производных, оказывающих лишь частичное влияние на ВЭБ), нередко развивается герпесвирусный гепатит. Поэтому их назначение должно быть взвешено и обосновано в каждом конкретном случае.
Применение иммуномодуляторов в разгар заболевания следует считать нецелесообразным, т. к. их действие является неспецифичным, малопрогнозируемым и при развитии иммунопатологического гиперпролиферативного процесса при ВЭБ-инфекции может привести к непредсказуемым последствиям. В фазе выздоровления их приём, напротив, может ускорить процесс возвращения иммунного гомеостаза в нормальное русло.
При развитии бактериальных осложнений (тонзиллит) показан приём антибиотиков (исключая аминопенициллиновый ряд, сульфаниламиды и левомицетин, т. к. они угнетают кроветворение и могут вызвать развитие высыпаний). В некоторых случаях их назначение может быть оправдано при выявлении резчайшего иммунодефицита (абсолютная нейтропения) даже при отсутствии явного гнойного процесса.
Патогенетическая терапия включает все основные звенья общего патопроцесса: снижение повышенной температуры тела, поливитамины, гепатопротекторы по показаниям, дезинтоксикация и т. п.
Лечение инфекционного мононуклеоза у детей
Дети переносят заболевание легче взрослых, поэтому им, как правило, показано лишь симптоматическое лечение.
Прогноз. Профилактика
За переболевшими инфекционным мононуклеозом устанавливается медицинское наблюдение сроком 6 месяцев (в случаях тяжёлого течения — до 1 года). В первый месяц каждые 10 дней показан осмотр инфекциониста, сдача клинического анализа крови с лейкоцитарной формулой, АЛТ. Далее при нормализации показателей рекомендован осмотр раз в 3 месяца до окончания срока наблюдения, включая анализы крови, двукратное тестирование на ВИЧ и УЗИ органов брюшной полости в конце периода наблюдения.
Специфической профилактики не существует, ведутся эксперименты с вакциной.
Почему развиваются рецидивы инфекционного мононуклеоза
Инфекционный мононуклеоз редко развивается повторно, это может происходить при активации спящей инфекции. В таких случаях, как правило, симптомы болезни отсутствуют и заболевание выявляется только при лабораторном исследовании. Однако у людей со СПИДом или другими иммунодефицитными состояниями отмечаются характерные симптомы: слабость, боли в горле и увеличение лимфатических узлов. Течение болезни в таком случае более длительное, чем при первичной инфекции.