у новорожденного зрачок неправильной формы
У новорожденного зрачок неправильной формы
Исследовать зрачки новорожденных детей на предмет их изменений могут родители, медсестры, неонатологи. Возможность сочетанной аномалии развития или заболевания всегда высокая. Причина направления к врачу может быть сомнительной, так как глазные щели у недоношенных детей маленькие, ребенок большую часть дня спит, а в некоторых случаях происходит отек век после длительной интубации или лечения глюкокортикостероидами.
Нельзя отклонять или подвергать критике любые странности в описании зрачков направившим врачом, сестрой или родителями, так как подобная находка довольно часто небезосновательна. При полноценном исследовании глаз обычно обнаруживается причина, дополнительную информацию может дать исследование в щелевой лампе. После тщательного обследования проводится расширение зрачков и фундоскопия, так как сопутствующие заболевания сетчатки — явление нередкое.
В период новорожденности размер зрачков минимален, поэтому у терапевта возникают некоторые сложности в их исследовании у младенца, особенно при темной радужке. Увеличение их размера происходит в первые шесть месяцев жизни. Зрачки достигают своего окончательного размера только к подростковому возрасту.
У некоторых пациентов возникают преходящие нарушения размера зрачков. Была описана периодическая анизокория. Нет ничего необычного в том, что нарушения зрачков отсутствуют в день обследования, поэтому важно тщательно собрать анамнез у родителей и попросить их описать то, что они видели.
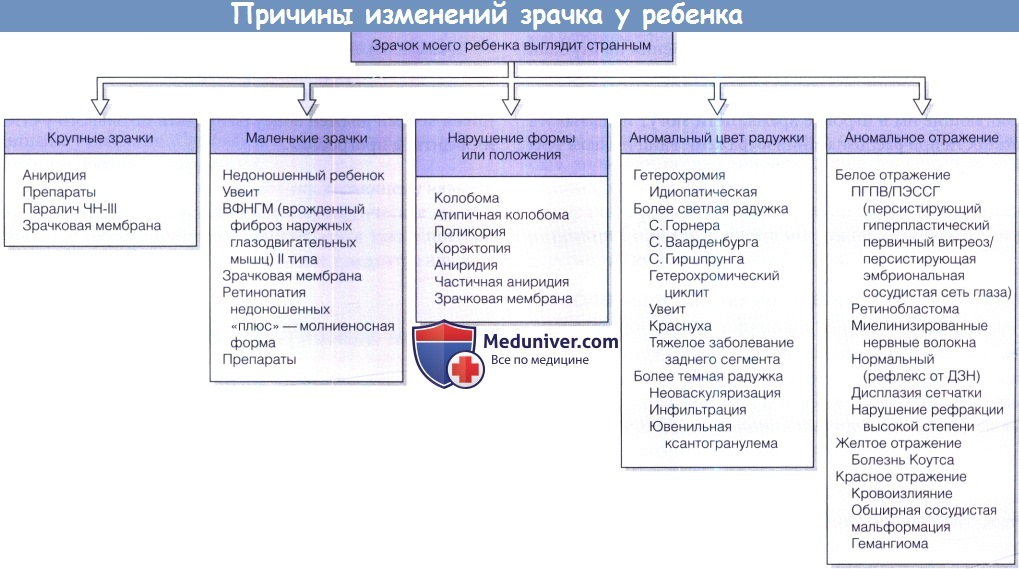
Ниже в блоке перечислены основные причины изменений зрачков у младенцев.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое колобома: диагностика и лечение
Колобома – это врожденная (присутствующая при рождении) аномалия глаза. Колобомы – это недостающие кусочки ткани, которые могут выглядеть как зазоры или вырезы. Когда колобома поражает радужную оболочку глаза, она проявляется в виде замочной скважины или кошачьего глаза в зрачке. По оценкам, от колобомы страдает каждый десятитысячный человек. Это заболевание не всегда меняет внешний вид глаза и не во всех случаях влияет на зрение человека. Поэтому считается, что у некоторых людей оно, скорее всего, не диагностируется.
Колобомы могут включать в себя одну или несколько структур глаза, в том числе:
Симптомы колобомы
Симптомы колобомы могут включать в себя:
Колобомы, как правило, не ухудшают зрения, если только они не поражают сетчатку или зрительный нерв.
Колобомы часто сопутствуют другим заболеваниям глаз, в том числе таким заболеваниям, как:
Колобомы могут возникать сами по себе (так называемые несиндромные или изолированные колобомы) или они могут быть частью синдрома, поражающего другие органы и ткани (так называемые синдромные колобомы).
Причины
Причиной колобомы является аномальное развитие глаза в матке (в утробе), в частности, во второй месяц развития плода. Дефект является результатом неправильного закрытия шва (называемого фиссурой зрительного нерва) во время развития плода. При развитии плода зрительная трещина образует нижнюю часть глазного яблока, поэтому в нижней части глаза проступают колобомы. Точное строение глаза, которое в конечном итоге подвергнется воздействию колобомы, зависит от того, какой участок фиссуры зрительного нерва не закрылся должным образом.
Генетическое воздействие
Изменения в генах, влияющие на раннее развитие глаза, могут быть связаны с колобомой. Фактически, по данным Дома генной инженерии, многие из этих генов были идентифицированы, но только у очень небольшого числа людей. Необходимы дополнительные исследования для окончательной связи специфических генетических дефектов с развитием колобомы.
Экологические факторы
Экологические факторы (такие как употребление алкоголя матерями во время беременности) могут повысить риск возникновения колобомы у плода
Диагноз
Офтальмолог будет использовать инструмент, называемый офтальмоскопом, для обследования глаз младенца при подозрении на колобому. По мере того, как ребенок становится старше, могут быть проведены другие тесты для измерения масштаба проблемы. Эти тесты могут включать тесты остроты зрения (для измерения наличия и тяжести потери зрения).
Лечение
Хотя в настоящее время нет лекарства от колобомы, существуют некоторые варианты лечения.
Для людей с нарушениями зрения лечение направлено на то, чтобы помочь ребенку адаптироваться. Некоторые из сопутствующих заболеваний колобомы (например,катаракта) могут быть вылечены. Лечение катаракты, глаукомы или других сопутствующих заболеваний глаз поможет улучшить состояние зрения, но не решит проблему полностью.
Лечение колобом, влияющих на радужную оболочку глаза, может помочь ей выглядеть нормально. Лечение может включать в себя цветные контактные линзы или линзы (когда оба глаза страдают), чтобы радужка выглядела, как будто она круглая. Существует также хирургическая процедура, которая может быть сделана, чтобы исправить внешний вид радужки. Возможно проведение нескольких процедур для восстановления колобомы века.
Проблемы со зрением
Лечение для тех, у кого проблемы со зрением из-за колобомы, может включать в себя:
Профилактическое лечение
Для предотвращения «ленивого глаза» (для ребенка с колобомой только на одном глазу) лечение может включать в себя терапию незатронутого глаза, например:
По данным Американской академии офтальмологии, «иногда это лечение (глазная повязка, глазные капли или очки для незатронутого глаза) может улучшить зрение в глазах даже при сильных колобомах».
Если у Вас есть ребенок с диагнозом колобома, вы, вероятно, знаете,что у вашего ребенка может быть нормальное зрение или потеря зрения, но вы все равно можете беспокоиться о том, что ждет его в будущем. В этом могут помочь знания о колобоме, а также ознакомление с текущими медицинскими исследованиями, обращение за помощью к другим родителям и участие в системе поддержки (например, индивидуальная или групповая терапия). Одним из лучших способов помочь ребенку, страдающему колобомой, является регулярное посещение офтальмологической клиники и офтальмологическое обследование. Регулярное посещение офтальмологической клиники и офтальмологические обследования повысят шансы ребенка на раннее выявление новых проблем. Поиск любых проблем или обнаружение ухудшения зрения ребенка на ранней стадии приведет к наилучшему долгосрочному результату.
У новорожденного зрачок неправильной формы
Симптомы заболеваний сосудистой оболочки зависят от локализации патологического процесса. Боль и светобоязнь являются симптомами ирита, но не заболевания собственно сосудистой оболочки. Хориоидея тесно контактирует с сетчаткой, поэтому обычно поражается и сетчатая оболочка, при поражении макулы отмечается снижение остроты зрения, сопровождающееся появлением помутнений и «парящих мушек» вследствие клеточной инфильтрации стекловидного тела.
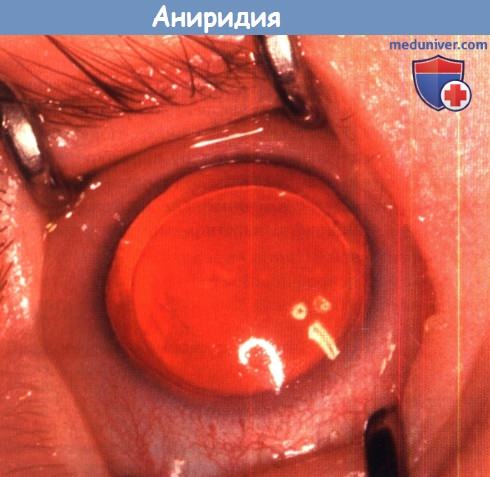
Врожденные структурные аномалии и аномалии развития зрачка включают в себя иридодонез, аниридию, микрокорию, поликорию, корэктопию, эктопию, колобому, атрофию сфинктера радужки и расширенные овальные зрачки. Приобретенные аномалии включают в себя последствия травм, ишемию, кровоизлияния или поражение опухолью, например лимфомой, ювенильной ксантогранулемой, лейомиомой, нейрофибромой, а также изменения при лейкозе.
Врожденные аномалии зрачка:
— Аниридия
— Эктопия
— Колобома
— Поликория
— Микрокрия
— Корэктопия
— Анизокория
Анизокорией называется различный размер зрачков. Ее частота среди здоровых людей достигает 20%. Она может наследоваться по аутосомно-доминантному механизму с вариабельной экспрессивностью. Врожденная идиопатическая микрокория, аномалия развития зрачковой мембраны, обычно односторонняя, характеризуется почти полным отсутствием эксцентрически расположенного зрачка. Она может передаваться по аутосомно-доминантному механизму. Эта патология сопровождается близорукостью и коэктопией. Деформация зрачков может быть вызвана неравномерным делением клеток нервного гребня стромы радужки. Описана двусторонняя микрокория, сопровождающаяся микрофтальмом и аномалиями заднего сегмента. Раннее хирургическое лечение и окклюзионная терапия могут привести к развитию практически полезных зрительных функций.
Врожденные аномалии радужки:
— Пятна Брушфильда
— Меланоз радужки
— Выворот радужки
— Узелки Лиша
— Стромальная киста радужки
— Ювенильная ксантогранулема
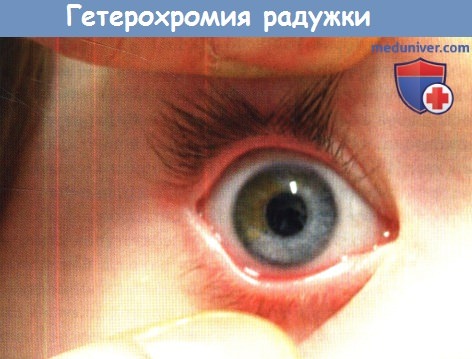
— Гетерохромия радужки
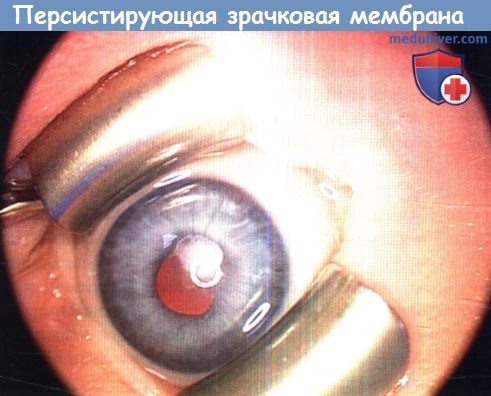
— Персистирующая зрачковая мембрана
— Колобомы
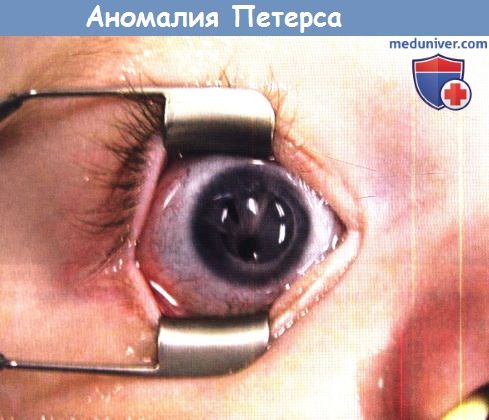
а) Персистирующие зрачковые мембраны. Врожденные персистирующие зрачковые мембраны возникают вследствие неполной инволюции сосудистой оболочки хрусталика (tunica vasculosa lentis), сохраняющейся до третьего триместра и встречающейся у недоношенных детей. Чаще всего это спорадическая аномалия. Мембрана сформирована тяжами, тянущимися центрально от круговых сосудов радужки и формирующих переднюю сосудистую оболочку хрусталика. Она может перекрывать весь зрачок и фиксироваться к передней капсуле хрусталика с развитием катаракты или без нее. Аномалия может сочетаться с микрокорнеа, мегалокорнеа, микрофтальмом и колобомами. Обширные персистирующие мембраны встречаются нечасто.
В большинстве случаев они протекают бессимптомно и не требуют лечения или требуют лишь назначения мидриатиков. Однако иногда бывает очень сложно ответить на вопрос, является ли мембрана у пациента амблиогенной.
Удаление мембраны выполняется микроножницами или витреотомом после введения вискоэластика. При интраоперационном повреждении хрусталика развивается катаракта, хирургу следует избегать разрезов радужки и иридодиализа. Для разрушения адгезий между тяжами мембраны и нормальной радужкой используется Nd: YAG лазер. Аномалия потенциально опасна дисперсией пигмента и гифемой. Прогноз для зрения может быть хорошим,» но изначально низкая острота зрения является неблагоприятным прогностическим признаком. Миопическая и гиперметропическая анизометропия характерна для глаз с более выраженными гиперпластическими персистирующими зрачковыми мембранами. У младенца в возрасте пяти недель выявлена персистирующая зрачковая мембрана на левом глазу.
Мы сочли, что родители будут проводить назначенное консервативное лечение, поэтому был назначен мидриаз и ношение заклейки. В четыре месяца у ребенка стала отмечаться непереносимость заклейки. Мы удалили мембраны через маленький разрез с помощью ножниц для капсулотомии с введением вискоэластика. После операции оптические среды прозрачны, ребенок терпит заклеивание. В настоящее время у него нормальное зрение обоих глаз. У десятилетнего ребенка при осмотре выявлены зрачковые мембраны обоих глаз, фотофобия и сниженная острота зрения. Зрачки плохо расширялись, осмотреть глазное дно и определить рефракцию оказалось невозможным. С использованием вискоэластика при помощи ножниц для капсулотомии мембраны удалены. Через четыре года острота зрения с коррекцией составила logMAR 0,3 (6/12, 20/40,0,50), имеется миопия средней степени.
б) Врожденные эпителиальные и стромальные кисты. Кисты радужки могут быть врожденными и возникать вследствие скопления жидкости в выстланной эпителием кисте. Они могут локализоваться в пигментном эпителии или строме и быть выстланы плоским эпителием или нейроэпителием. Пигментные кисты радужки обычно стационарные, имеют прозрачную сосудистую стенку и развиваются на зрачковом краю радужки. Стромальные кисты локализуются на передней поверхности радужки и прогрессируют. Хотя некоторые авторы отдают предпочтение консервативным методам лечения, многие считают, что необходимо оперативное вмешательство. Основными методиками являются аспирация с криотерапией основания кисты у лимба или без нее, введение склерозанта (рискованно), оперативное иссечение с секторальной иридэктомией, применение Nd: YAG или аргонового лазера или лучевая терапия.
Дифференциальный диагноз врожденной кисты радужки включает в себя эпителиальные имплантационные послеоперационные кисты, последствия травм и опухоли радужки и цилиарного тела. Осложнения включают в себя глаукому, катаракту и спонтанный отрыв кисты. Кисты цилиарного тела встречаются реже; они бывают солидными или заполненными жидкостью и бывают причиной астигматизма и амблиопии. У новорожденного выявлена огромная стромальная киста радужки, пересекающая зрительную ось. В возрасте шести недель киста дренирована и частично иссечена. Через три года имелась маленькая киста, зрение было нормальным.
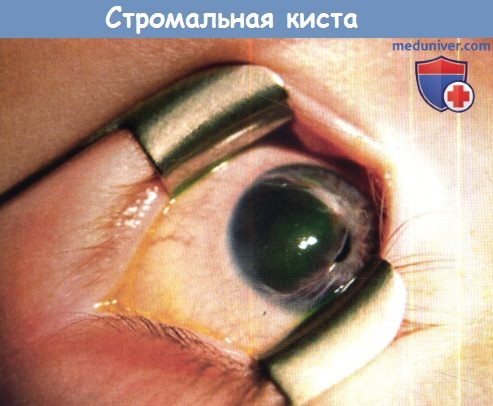
в) Выворот радужки или выворот сосудистой оболочки. Выворотом радужки называется состояние, при котором задний пигментный эпителий радужки переходит на переднюю поверхность радужки. Аномалия может быть врожденной или приобретенной. Иногда выворот радужки сопровождается глаукомой, нейрофиброматозом 1 типа (NF1), или дисгенезом переднего сегмента. Флоккулы радужки представляют собою выросты пигментного эпителия зрачкового края.
Они могут сопутствовать семейному расслоению аорты. У двухлетней девочки выявлено повышение внутриглазного давления и выраженная экскавация диска зрительного нерва. Визуализируется выворот сосудистой оболочки. Выполнена трабекулэктомия с применением митомицина, достигнут контроль ВГД на уровне 8 мм, через год проведена ревизия фильтрационной подушки, острота зрения по результатам теста Sheridan Gardner повысилась до значений, соответствующих logMAR 0,48 (6/18,20/60,0,33).
г) Гетерохромия радужек. Различия в цвете радужек могут быть врожденными и приобретенными. При врожденной гетерохромии пораженная радужка темнее, что является симптомом глазного меланоцитоза, окулодермального меланоцитоза или синдрома секторальной гамартомы. Врожденный синдром Горнера вызывает ипсилатеральную гипопигментацию, миоз и птоз. Синдром Ваарденбурга (WS) — аутосомно-доминантное заболевание, проявляющееся сенсоневральной глухотой, белой прядью волос и гетерохромией радужек. Синдром Ваарденбурга 1 типа включает в себя смещение внутренней спайки век наружу, выступающий корень носа и изменения бровей. Заболевание вызывается мутацией гена PАХах3. Синдром Ваарденбурга 2 типа не сопровождается лицевым дисморфизмом: ответственный за развитие заболевания ген локализован на 3р12-р141. Другие типы встречаются реже.
Секторальная гетерохромия радужек в сочетании с болезнью Гиршпрунга — аутосомно-рецессивное состояние, являющееся результатом аномалии развития клеток нервного гребня.
При приобретенной гетерохромии радужка более темная. Причиной аномалии является процесс инфильтрации невусами, меланоматозными опухолями и отложения некоторых веществ в ткани радужки, например железа (сидероз). Гемосидероз представляет собою отложение железа вследствие длительно сохраняющейся гифемы. Приобретенная более светлая окраска радужки — симптом гетерохромного иридоциклита Фукса. Также нельзя забывать о возможности развития инфильтратов при ювенильной ксантогранулеме, метастатическом поражении злокачественной опухолью и при лейкозе. Приобретенный синдром Горнера иногда вызывает гетерохромию.
Синдром Вильямса — редкое аутосомно-доминантное заболевание. Сопутствующие системные изменения включают в себя поражение аортального клапана, гиперкальциемию, «эльфийское» лицо, длинные губы, гиперакузию и задержку развития. Радужка имеет характерный звездообразный рисунок. Другие глазные изменения включают в себя косоглазие, дальнозоркость и извитость вен сетчатки.
д) Ювенильная ксантогранулема. Ювенильная ксантогранулема — доброкачественное состояние неизвестной этиологии, развивающееся в младенческом или раннем детском возрасте. Наблюдается пролиферация нелангергансовых гистиоцитов, плазматических клеток, изредка — эозинофилов и гигантских клеток Тутона. Изменения кожи сопровождаются поражением глаз или же поражаются только глаза, обычно изменения локализуются на радужке, но могут поражать и сосудистую оболочку, глазницу, роговицу, конъюнктиву и склеру. Развиваются желтоватые локализованные или диффузные изменения, чаще всего односторонние. Они могут быть васкуляризованы и вызывать гифему, на фоне которой возможно развитие глаукомы и отека роговицы. Факторы риска развития поражения глаз включают в себя количество очагов поражения кожи и возраст моложе двух лет. Диагноз обычно ставится по результатам клинического обследования. Заболевание чаще встречается у детей, больных нейрофиброматозом.
При поражении кожи выполняется биопсия и выявляются типичные гигантские клетки, или же заболевание манифестирует появлением у ребенка необъяснимой гифемы.
Дифференциальный диагноз включает в себя ксантогранулему, ретинобластому, рубеоз на фоне персистирующего гиперпластического стекловидного тела и радужно-роговичные мальформации. Биопсия радужки связана с риском развития гифемы. Лечение должно быть индивидуализировано в зависимости от проявлений заболевания. Применяются стероиды местно, субконъюнктивально и системно, лучевая терапия в низких дозах и хирургическое иссече-ние. К оперативному вмешательству следует прибегать в последнюю очередь из-за риска кровотечения.
Узелки Lisch представляют собою куполообразные образования передней поверхности радужки. Они коричневой/оранжевой окраски, округлые, равномерно распределены по поверхности радужки, двусторонние. Их размер варьирует от микроскопических до распространяющихся на сегмент радужки. Гистологически они представляют собою меланоцитарные гамартомы. При нейрофиброматозе 1 типа они выявляются у трети пациентов в возрасте 2,5 лет, у половины пятилетних, у трех четвертей 15-летних и у 100% пациентов в возрасте 21 года. Также они могут развиваться у пациентов с нейрофиброматозом 2 типа. При темных радужках они выглядят более светлыми, чем нижележащая ткань.
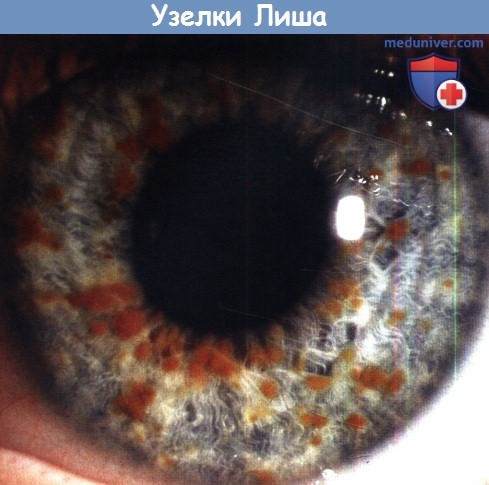
с глиомой зрительного нерва на фоне нейрофиброматоза 1 типа.
е) Пятна Брушфильда. Изначально описанные у здорового человека, пятна Брушфильда представляют собою зоны нормальной или гиперпластической ткани радужки, окруженные гипопластической стромой. Томас Брушфильд считал их специфическим проявлением синдрома Дауна. Они выявляются у 86% пациентов с трисомией 21 хромосомы. Однако у четверти здоровых людей имеются такие же пятна. Они отличаются от нормальных пятен или «веснушек» радужки более центральной локализацией и большим количеством.
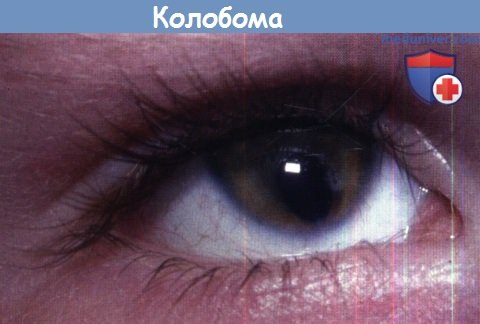
ж) Колобомы. Колобомы радужки в зависимости от локализации могут быть типичными и атипичными, полными или частичными. Типичные колобомы образуются вследствие дефекта закрытия фетальной щели, они округлые, локализуются в нижне-носовом квадранте и описываются как зрачок «по типу замочной скважины». Они могут захватывать радужку, цилиарное тело, сосудистую оболочку, сетчатку и зрительный нерв. Атипичными считаются колобомы, локализующиеся где-либо кроме нижне-носового квадранта; обычно они ограничены пределами радужки. Колобомы входят в спектр аномалий, включающий в себя также микрофтальм и анофтальм. Аутосомно-доминантные колобомы могут быть изолированными или являться проявлением микрофтальмии и анофтальма.
Развитием колобом сопровождаются некоторые хромосомные заболевания, из которых трисомия 13 хромосомы или синдром Патау — наиболее часто встречающиеся и наиболее изученные. Некоторые синдромы сопровождаются колобомами глаза. При синдроме CHARGE колобома сопутствует порокам сердца, атрезии хоан, умственной отсталости, гипоплазии гениталий и глухоте. Также отмечается связь между развитием увеальных колобом и воздействием тератогенов, например тали-домида. Детям с колобомами должно проводиться полное офтальмологическое обследование, общее обследование, необходимо тщательно собрать семейный анамнез и обследовать родителей. Ребенок подлежит наблюдению на предмет развития амблиопии, анизометропии и отслоек сетчатки.
Хромосомные болезни, сопровождающиеся развитием колобом:
— Трисомия 13 хромосомы (синдром «кошачьего глаза»)
— 4Р 11 q 13q 18q 18f 18r
— Трисомия 18 хромосомы
Некоторые синдромы, сопровождающиеся колобомами:
— Синдром Айкарди
— Синдром CHARGE
— Синдром Гольденхара
— Синдром Гольца (фокальная дермальная гипоплазия)
— Синдром срединной расщелины лица
— Синдром Варбурга
— Синдром Рубинштейна-Тейби
— Синдром линейного сального невуса
— Синдром Меккеля
— Синдром Клайнфельтера
— Синдром Турнера
з) Меланоз и сосочки радужки. Меланоз радужки встречается редко: при этом заболевании радужка гиперпигментирована. Гиперпигментация радужки сопровождается пигментацией склеры и сосудистой оболочки. Аномалия бывает семейной, обычно она передается по аутосомно-доминантному механизму. Сосочки радужки представляют собою ворсиноподобные выросты, покрывающие большую часть передней поверхности радужки и иногда сопровождаются невусом радужки. При обоих состояниях имеется риск развития глаукомы.
Синдром Когана-Риза включает в себя односторонний невус радужки в сочетании с периферическими передними синехиями у молодых людей с офтальмогипертензией.
и) Опухоли увеального тракта. Лейомиомы радужки и цилиарного тела — редкие доброкачественные медленно растущие бледно-розовые опухоли гладкомышечной ткани, чаще встречающиеся у женщин. Проявляются деформацией зрачка и гифемой, которая может стать причиной вторичной глаукомы и катаракты. Случается, что лейомиому невозможно отличить от меланомы. При росте опухоли показано ее иссечение.
Опухоли увеального тракта:
— Невусы радужки
— Медуллоэпителиома
— Лейомиомы
— Гемангиомы
— Хориоидальная остеома
— Меланомы радужки
— Хориоидальные меланомы
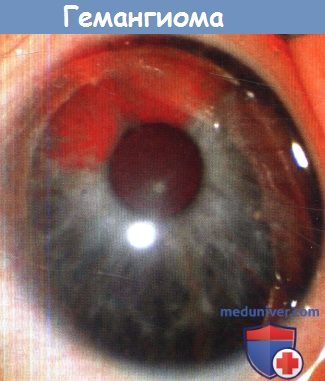
к) Гемангиома радужки. Гемангиомы радужки встречаются редко, обычно они прорастают нижние отделы и могут быть источником спонтанной гифемы. Дифференциальный диагноз включает в себя ювенильные ксантогранулемы, гемангиомы радужки и инородное тело радужки. Они встречаются как изолированные аномалии или являются частью генерализованных диффузных гемангиом новорожденных или сопровождаются гемангиомами век.
Хориоидальные гемангиомы манифестируют во взрослом возрасте в виде четко отграниченной гемангиомы, не сопровождающейся системными проявлениями, или в виде диффузной зоны красного цвета («томатный кетчуп») в пределах двух диаметров диска, обычно с височной стороны, от ДЗН. Последнее встречается у 40% младенцев с синдромом Стерджа-Вебера. Если гемангиома растет и угрожает снижением зрения, для лечения применяется фотокоагуляция и криотерапия. У новорожденного был диагностирован синдром Стерджа-Вебера. В пятилетием возрасте обследован по поводу глаукомы. При осмотре глазного дна хориогемангиома не выявлена, она диагностирована при флюоресцентной ангиографии.
Медуллоэпителиомы (диктиомы) обычно односторонние солидные или кистозные опухоли, развивающиеся в непигментном эпителии цилиарного тела или радужке. Опухоль возникает в младенческом или раннем детском возрасте и проявляется глаукомой, лейкокорией, аномальной формой зрачка или гифемой. Опухоль образована мембранами, тубулами и розетками и может малигнизироваться, хотя потенциал ее распространения невысок. Если спереди опухоль хорошо локализована, возможно лечение при помощи местной резекции или криотерапии. Однако если диагноз поставлен поздно, имеется риск экстраокулярного распространения опухоли, в таких случаях рекомендована энуклеация.
Хориоидальные остеомы — односторонние доброкачественные оссифицирующие опухоли, их патогенез остается неизвестным. Они имеют бело-желтую окраску и локализуются в основном перипапиллярно. Опухоль вызывает ухудшение зрения вследствие распространения опухоли в область центральной ямки и формирования субфовеолярной неоваскулярной мембраны или серозной отслойки.
Меланомы радужки у детей встречаются редко и протекают клинически доброкачественно. Обычно они развиваются в нижних отделах радужки и могут манифестировать гифемой. Они отличаются от меланом сосудистой оболочки и цилиарного тела, 60% из них веретеноклеточные, 33% смешанные или эпителиоидные новообразования. Дифференциальный диагноз включает в себя ювенильную ксантогранулему, рабдомиосаркому радужки и инородное тело радужки.
На рисунке ниже показан глаз ребенка, у которого в возрасте шести месяцев был выявлен невус радужки. В течение четырнадцатилетнего периода наблюдения зрение остается нормальным.
л) Меланома сосудистой оболочки. Меланомы сосудистой оболочки у детей встречаются редко и составляют от 0,6% до 1% всех случаев хориоидальных меланом, но нам следует помнить об этой потенциально летальной опухоли, которая иногда бывает врожденной. Клиническая картина и гистологические изменения такие же, как и у взрослых. Зрительные симптомы включают в себя метаморфопсии, размытость зрения, светобоязнь, дефекты поля зрения и лейкокорию. Многие протекают бессимптомно и выявляются при плановых осмотрах, опухоль обычно односторонняя, одинаково часто поражает правый и левый глаз, мужчин и женщин. Пятьдесят четыре процента опухолей поражают сосудистую оболочку, 25% — радужку.
Дифференциальный диагноз включает в себя медуллоэпителиому, гематому и меланоцитому. Сопутствующие заболевания включают в себя меланоцитомы глаз, нейрофиброматоз 1 типа, семейные меланомы и синдром диспластического невуса кожи. Риск метастазирования определяется размером и цитологическим типом опухоли, поражением цилиарного тела, типом эпителиоидных клеток, наличием экстраокуляр-ного поражения и частотой митозов. При цитогенетическом исследовании может выявляться денатурация хромосом, которая является важнейшим прогностическим фактором. Пациенты с моносомией третьей хромосомы имеют показатель пятилетней выживаемости менее 50%. Лечение зависит от размера и локализации опухоли.
Используется брахитерапия, терапия протонным пучком, стереотаксическая лучевая терапия, выполняются локальная резекция склеры и энуклеация. У семилетней девочки обнаружено объемное образование глазного дна в верхне-височном квадранте левого глаза. Была выполнена транссклеральная локальная резекция. При гистологическом исследовании диагностирована амеланотическая веретеноклеточная меланома с большим числом митозов. При анализе с помощью мультиплексной лигазно-зависимой амплификации зондов выявлено две копии третьей хромосомы, три копии короткого плеча шестой хромосомы и две копии восьмой хромосомы, что определяет хороший прогноз. Через три года опухоль не визуализируется, сетчатка прилежит, острота зрения «счет пальцев».
м) Спонтанные гифемы. Источником спонтанных гифем могут быть аномальные капиллярные петли радужки, опухоли, например ювенильная ксантогранулема, медуллоэпителиома или ретинобластома, гифемы возникают при ретинопатии недоношенных, пер-систирующем гиперпластическом стекловидном теле и нарушениях гемостаза, и, у детей постарше, цинге и рубеозе радужки. Прямая лейкемическая инфильтрация радужки может быть причиной гифемы, глаукомы и гипопиона. Диагностика включает в себя ультразвуковое исследование глаза, компьютерную томографию и общее физикальное обследование. Также необходимо проведение гематологических скрининговых исследований с целью выявления болезней крови.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021