вертебральный массаж что это такое
Мануальная терапия при остеохондрозе шейного отдела
Мануальная терапия – это комплекс методик воздействия на организм больного (преимущественно позвоночник) с лечебной и диагностической целью. Мануальных терапевтов в народе называют костоправами, так как лечение у специалистов данного профиля позволяет скорректировать положение позвоночно-двигательных сегментов в соответствии с анатомическими особенностями организма. Мануальная терапия при остеохондрозе шейного отдела позвоночника направлена преимущественно на устранение болевого синдрома, который ограничивает подвижность больного и значительно снижает качество его жизни. Методики мануального воздействия («лечение руками») успешно применяются в спортивной медицине, вертебрологии, ортопедии и неврологии, а также при лечении хронических заболеваний внутренних органов, функционирование которых прямо или косвенно связано с состоянием позвоночника (например, органов малого таза).
Эффективность мануальной терапии при шейном остеохондрозе
Мануальная терапия как метод лечения остеохондроза и других заболеваний позвоночника официально используется с 1970 года. Врачи, работающие в клиниках мануальной терапии, должны иметь не только лицензию, позволяющую заниматься данным видом деятельности, но и первичное образование невролога или ортопеда, так как даже небольшие ошибки могут стать причиной тяжелых осложнений и инвалидизации человека.
Перед началом лечения больному необходимо пройти комплексное обследование, в обязательном порядке включающее рентгенографию позвоночника или МРТ.
Применение томографии необходимо, так как данный метод диагностики позволяет выявить не только изменения в костных структурах, но и признаки воспалительных, деструктивных и иных патологий в окружающих тканях (во всех плоскостях).
Если вы хотите более подробно узнать, как проходит процедура МРТ позвоночника, а также рассмотреть, когда показано магнитно-резонансное исследование, вы можете прочитать статью об этом на нашем портале.
Основным показанием для применения техник мануального воздействия при шейном остеохондрозе является хронический болевой синдром, связанный с деформацией шейных позвонков и защемлением нервных окончаний. Положительный результат от лечения становится заметным уже после первого посещения, но для полного избавления от боли может потребоваться от 3 до 10 посещений, которые проводятся с интервалом от 2 до 5 дней.
Ежедневное лечение большинство мануальных терапевтов считают нецелесообразным, так как мышцам требуется время для восстановления и адаптации (обычно это занимает около 48 часов).
При правильном воздействии на позвоночник после окончания лечения удается добиться следующего результата:
После прохождения мануальной терапии уменьшается или полностью проходит чувство скованности и напряжения в области шеи, плеч и затылка, уменьшается интенсивность корешковых болей, восстанавливается объем движений в шейных позвонках. Примерно у 60% пациентов восстанавливается нейроциркуляторная функция, проходит онемение в конечностях, снижается частота спазмов и парезов.
Важно! Шейный остеохондроз относится к хроническим патологиям, поэтому полностью вылечить его при помощи мануальной терапии невозможно. Несмотря на это, мануальное воздействие может быть очень полезным, так как позволяет снизить риск обострений и достичь стабильной и длительной ремиссии, а также восстановить привычный объем двигательной активности.
Методы мануальной терапии
Мануальная терапия представляет собой комплекс «ручных» методик, направленных на восстановление основных функций позвоночника, возвращение анатомически правильного положения различным сегментам позвоночного столба и коррекцию мышечного тонуса, играющего важную роль в развитии корешкового синдрома (доминантного признака остеохондроза независимо от локализации патологического процесса). Основные методы лечебного воздействия на позвоночник, используемые мануальными терапевтами, представлены в таблице ниже.
Таблица. Методы мануального лечения при шейном остеохондрозе
Вертебральная поясничная боль: полифакторное происхождение, симптоматология, принципы лечения
Боль в спине, знакомая почти каждому человеку, чаще всего связана с поражением пояснично-крестцового отдела позвоночника. Развитию хронической вертебральной, в том числе поясничной боли, способствуют большие физические нагрузки и наоборот — отсутств
Боль в спине, знакомая почти каждому человеку, чаще всего связана с поражением пояснично-крестцового отдела позвоночника. Развитию хронической вертебральной, в том числе поясничной боли, способствуют большие физические нагрузки и наоборот — отсутствие адекватных нагрузок, неблагоприятные метеорологические факторы (особенно перманентные, связанные с неудовлетворительными условиями труда и быта), врожденная или приобретенная патология опорно-двигательного аппарата и позвоночного столба, а также наличие избыточного веса и остеопороза. По своей распространенности в нашей стране хроническая вертебральная боль относится к числу массовых проблем здоровья населения.
Поясничная вертебральная боль, помимо первичного поражения позвоночника, может иметь «вневертебральное» происхождение — за счет вторичного вовлечения костно-хрящевых и нервных структур позвоночного столба.
Основные факторы и клинические формы поражения позвоночника
К первичным факторам поражения позвоночника — в частности, его пояснично-крестцового отдела — относятся очаговые или распространенные вертебральные изменения, связанные с самостоятельно возникшей патологией позвоночного столба. Среди них основным фактором является дистрофический вертебральный процесс (остеохондроз позвоночника).
Вторичные факторы поражения связаны с наличием экстравертебрального патологического процесса, также приводящего к развитию очаговых или распространенных изменений в позвоночнике. Наибольшее клиническое значение среди них имеют остеопороз и метастатическое поражение позвоночника.
Первый фактор (остеопороз) отличается значительной распространенностью среди женщин среднего, пожилого и старческого возраста. В то же время остеопороз позвоночника чаще всего протекает без развития неврологических расстройств, в связи с чем его клинические проявления редко являются поводом неврологического наблюдения. Второй фактор (метастатическое поражение) во много раз превышает частоту первичных опухолей позвоночника. В ряде случаев вертебральные нарушения метастатического происхождения попадают в сферу наблюдения невролога еще до установления диагноза основного заболевания. Схема — факторы и клинические формы первичного и вторичного поражения позвоночника — представлена на рис. 1.
Клинические проявления патологии пояснично-крестцового отдела позвоночника
В неврологической практике дифференциация форм вертебрального поражения начинается с определения вертебрального синдрома, с учетом особенностей которого проводится установление основного заболевания. Клинические проявления патологии пояснично-крестцового отдела позвоночника представляют собой 3 группы вертебральных синдромов (рис. 2):
Болевые (рефлекторные) синдромы
Болевые (рефлекторные) синдромы пояснично-крестцовой области, не сопровождающиеся очаговой неврологической симптоматикой, могут проявляться:
Корешковые синдромы (радикулопатии)
Корешковые синдромы (радикулопатии), вызванные поражением пояснично-крестцового отдела позвоночника, встречаются реже болевых поясничных синдромов. О наличии радикулопатии свидетельствуют симптомы выпадения чувствительной, рефлекторной и двигательной функций определенного спинномозгового корешка.
Проявления пояснично-крестцовых радикулопатий:
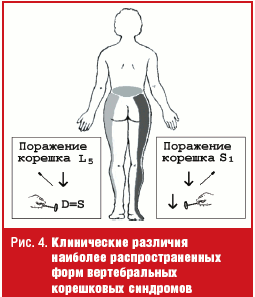
Наиболее распространенные формы пояснично-крестцовых радикулопатий связаны с поражением пятого поясничного (L5) и первого крестцового (S1) спинномозговых корешков. Клинические различия данных радикулопатий касаются зон локализации боли и чувствительных расстройств, а также наличия ахиллова рефлекса, исчезающего при радикулопатии S1 (рис. 4).
Клинические особенности остеохондроза позвоночника
В подавляющем большинстве случаев развитие поясничных болевых и корешковых синдромов вызвано остеохондрозом позвоночника, особенно часто затрагивающим сочленения двух нижних поясничных позвонков и основания крестца (межпозвоночные диски LIV–LV, LV –SI).
Основные клинические проявления остеохондроза позвоночника, в разной степени ограничивающие двигательную активность больного, включают рецидивирующую или хроническую вертебральную боль, болезненную подвижность позвоночника, а также монорадикулярные неврологические расстройства.
Течение клинических проявлений остеохондроза позвоночника чаще всего циклическое — с чередованием периодов обострения и ремиссии (полной или частичной). Обострения, как правило, носят сезонный характер (осень и весна). Наибольшая частота обострений заболевания приходится на пятое десятилетие жизни. В большинстве случаев развитие обострений вертебральной патологии бывает предсказуемым — при нарушении режима, ограничивающего физические нагрузки и исключающего охлаждение.
Самой характерной клинической особенностью остеохондроза позвоночника как заболевания с хроническим, многолетним течением является неизбежность постепенного «затихания» вертебральной боли (обычно на рубеже 5–6-го десятилетий жизни). Данная особенность остеохондроза позвоночника обусловлена переходом текущего дистрофического процесса в заключительную стадию, стабилизирующую положение костных и мягкотканных структур позвоночного столба. В связи с этим регресс вертебральной боли часто сопровождается еще большим ограничением подвижности позвоночника. Сохраняющиеся после 50 лет боль и ограничения повседневной двигательной активности больного чаще всего бывают связаны с предшествующей травмой, иной формой поражения позвоночника или остеоартрозом тазобедренного сустава.
Наиболее неблагоприятной формой проявлений поясничного остеохондроза является развитие дискогенной компрессии структур позвоночного канала, в частности — конского хвоста, угрожающей тяжелыми неврологическими осложнениями и инвалидизацией больного. Компрессия структур позвоночного канала также может быть связана с вторичными формами поражения позвоночника (рис. 1).
Признаки острой компрессии структур позвоночного канала (в том числе конского хвоста):
Клинические особенности вторичного поражения позвоночника
Симптоматическая вертебральная боль, вызванная вторичным поражением позвоночника, в самом начале своего развития может протекать подобно проявлениям остеохондроза позвоночника. Наличие данной боли часто становится поводом для проведения физиотерапии, способной еще больше усугубить проявления основного заболевания.
Установлению симптоматического характера вертебральной боли способствуют:
Атипичные вертебральные проявления (характерны для вторичного поражения позвоночника):
–чаще возникает у больных старше 40, особенно 50 лет;
–постепенно нарастает;
–усиливается при движениях, сохраняется или усиливается в покое;
–дневная, а также ночная, в том числе «пробуждающая»;
–сопровождается локальной вертебральной болью — «болезненностью» или резкой болью в пределах одного или двух смежных позвонков при надавливании и «поколачивании» остистых отростков;
–повышением температуры тела;
–общей слабостью, снижением аппетита, потерей массы тела;
–изменениями лабораторных показателей— ускорением СОЭ, анемией, лейкоцитозом.
Принципы лечения
Анальгетические средства
Основными анальгетическими средствами для устранения вертебральной боли являются нестероидные противовоспалительные препараты (НПВП). НПВП, как и другие обезболивающие препараты, обычно самостоятельно принимаются больными при усилении и возобновлении боли. Однако длительное применение анальгетических средств, повышающее риск развития осложнений лекарственной терапии, предусматривает контролируемое врачом применение НПВП.
На сегодняшний день в арсенале практикующего врача имеется широкий ряд НПВП, относящихся по механизму действия к «неселективным» противовоспалительным препаратам — блокирующим фермент циклооксигеназу (ЦОГ) и «селективным» — блокирующим изофермент ЦОГ-2. Эти препараты существенно различаются между собой соотношением преимуществ и недостатков, соответственно — выраженностью и продолжительностью лечебных эффектов и вызываемыми побочными действиями. Вероятно, более предпочтительными для больных с вертебральной болью (по доступности, эффективности и меньшей вероятности побочных эффектов) являются: среди «неселективных» НПВП — диклофенак, ибупрофен и кетопрофен, а среди «селективных» — мелоксикам.
Способы применения НПВП:
Диклофенак — внутрь 100–150 мг/сут (обычные таблетированные формы 25–50 мг, форма ретард — 100 мг); внутримышечно или подкожно; ректально; местно.
Ибупрофен — внутрь 1200 мг/сут; местно.
Кетопрофен — внутрь 150–300 мг/сут (обычная таблетированная форма 50 мг, форма ретард— 150 мг); внутримышечно; ректально; местно.
Мелоксикам— внутрь 7,5–15 мг/сут (однократно); внутримышечно; ректально.
Общим правилом для НПВП является применение пероральных форм во время или сразу после еды с достаточным количеством воды.
Длительность применения НПВП зависит от выраженности и продолжительности вертебральной боли. При остро возникшей боли в спине бывает достаточно кратковременного (в течение нескольких дней) применения НПВП. При наличии интенсивной, особенно корешковой боли, период применения одного и того же НПВП обычно составляет не менее 3–4 недель.
Наиболее вероятные побочные эффекты НПВП связаны с их воздействием на желудочно-кишечный тракт. Меньшая частота развития желудочной и кишечной диспепсии, а также желудочно-кишечного кровотечения отмечается при использовании мелоксикама.
Витамины группы В
Применение нейротропных витаминов группы В — распространенный в клинической практике метод лечения больных с поражением периферической нервной системы, в том числе неврологическими проявлениями остеохондроза позвоночника. Для проведения так называемой витаминотерапии традиционно использовался способ попеременного введения растворов тиамина (витамина В1), пиридоксина (витамина В6) и цианокобаламина (витамина В12) — по 1–2 мл внутримышечно с ежедневным чередованием каждого препарата — в течение 2–4 недель. Недостатки такой схемы уже давно известны — малые дозы и частые инъекции приводят к низкому комплайенсу.
В настоящее время чаще применяется поликомпонентный препарат «Мильгамма», каждая ампула которого содержит по 100 мг тиамина и пиридоксина и 1000 мкг цианокобаламина, а также лидокаин, обеспечивающий местноанестезирующий эффект при внутримышечном введении препарата. Мильгамма, обладающая антиноцицептивным (вероятно, серотонинергическим) действием, применяется при острой, рецидивирующей и хронической вертебральной боли. Ввиду установленного влияния Мильгаммы на процессы регенерации нервных волокон и миелиновой оболочки, данный препарат особенно широко используется при вертебральных и экстравертебральных формах поражения периферической нервной системы.
Мильгамма композитум — для перорального приема, включает бенфотиамин (жирорастворимая форма витамина В1, сохраняющая свою фармакологическую активность после всасывания в желудочно-кишечном тракте) и пиридоксин. Наличие этих двух компонентов обеспечивает эффективность дальнейшей терапии (в течение 6 недель, после курсового применения препарата «Мильгамма».
Мильгамма — внутримышечно 2 мл, ежедневно, в течение 10 или 15 дней.
Мильгамма композитум — внутрь, по 1 драже 3 раза в день, в течение 6 недель.
Немедикаментозные методы лечения
При обострении вертебральной боли и ее обратном развитии наряду с медикаментозным лечением попеременно и в различной последовательности проводятся физиотерапия (включая массаж), иглотерапия и мануальная терапия. Одновременно с этим должна проводиться постепенная, не усиливающая выраженности боли, двигательная активизация, являющаяся для больного действенным методом «самопомощи», а вне обострения — методом предупреждения хронической вертебральной боли.
Хирургические методы лечения
Хирургические методы лечения вертебральной патологии могут носить плановый или экстренный характер. Плановый порядок проведения хирургического вмешательства определяется относительно стабильной клиникой вертебральной патологии, требующей радикального удаления или доступной для хирургического воздействия.
Целью проведения подобных операций (на поясничном уровне) является:
Большинство хирургических операций на позвоночнике проводится по поводу хронической или часто рецидивирующей поясничной боли. Основным аргументом в пользу выбора хирургического лечения обычно является «исчерпанность» всего арсенала доступных для данного случая консервативных методов.
При принятии решения о проведении хирургического лечения — радикального, но значительно более дорогостоящего, — необходимо учитывать:
Необходимость проведения экстренного хирургического вмешательства возникает при остром развитии неврологических расстройств, обусловленных компрессией спинного мозга и конского хвоста. При отсутствии радикального лечения, на фоне дальнейшего нарастания спинномозговой и полирадикулярной симптоматики, возможно развитие необратимых неврологических нарушений. Однако проведенная в экстренном порядке хирургическая операция позволяет устранить остро возникшую компрессию спинного мозга, его сосудов и конского хвоста, и обеспечить восстановление двигательных, чувствительных и тазовых функций.
Ю. В. Грачев, доктор медицинских наук
В. И. Шмырев, доктор медицинских наук, профессор
НИИ ОПП РАМН, МЦ Управления делами Президента РФ, Москва
Вертебральный массаж – что это, особенности, противопоказания
Во всем мире неуклонно возрастает количество пациентов с патологиями опорно-двигательного аппарата. С конца XX века прирост заболеваемости с каждым десятилетием достигает 30%. По числу регистрируемых случаев в год дегенеративно-дистрофические поражения позвоночного столба занимают третье место после сердечно-сосудистых и онкологических болезней. В связи с этим,первостепенную важность приобретает вертебральная терапия, направленная на восстановление и укрепление здоровья позвоночника. Одним из эффективных методов лечения признан вертебральный массаж, который выполняют опытные врачи медицинского центра “СмартМед”.
Железный Сергей Николаевич
Приволжский исследовательский медицинский университет
Что такое вертебральный массаж
Термин «вертебрология» (vertebra – от латинского «позвонок») появился в медицине недавно. Вертебрологией (вертеброневрологией) называют самостоятельное медицинское направление, в компетенцию которого входит диагностика и лечение болезней позвоночника. Специализация профильного врача – вертебролога, включает ортопедию, неврологию, рефлексотерапию, мануальную и восстановительную медицину. Всесторонний охват проблемы делает вертеброневрологические методы терапии и профилактики, практически, универсальными. Вертебральный массаж – совокупность лечебно-оздоровительных приемов мануального воздействия на позвоночник. Во время процедуры врач последовательно прорабатывает 24 позвоночно-двигательных сегмента – 7 шейных, 12 грудных и 5 поясничных. Каждый из них состоит из двух смежных позвонков, их суставов и связочного аппарата, межпозвонкового диска, околопозвоночных мышц. Повышенное внимание массажист уделяет конкретной проблемной зоне, выявленной в ходе диагностики. Массажные приемы оказывают воздействие на мышечную, костную и хрящевую ткань. В основе вертебральной терапии лежит энергичная стимуляция позвоночных отделов, которая улучшает кровообращение, структурные и функциональные характеристики позвоночно-двигательных сегментов.
Массажные техники сочетают:
В комплексе это обеспечивает высокую лечебную эффективность.
Результаты массажных процедур
Мануальное лечение направлено на нормализацию биомеханики позвоночного столба. Вертебральный массаж, выполненный опытным врачом, помогает:
Схему мануальной терапии составляют персонально, исходя из особенностей заболевания и физического состояния пациента. Врач разрабатывает подробную программу лечения – частоту массажных сеансов, длительность терапевтического курса, определяет силу воздействия на проблемные зоны и интактные (неповрежденные) отделы позвоночника.
Как правило, курсовое лечение включает 10 сеансов массажа, каждый из которых занимает 30-40 минут.
Показания к вертебральному массажу
Периодическое мануальное лечение необходимо при вертеброневрологических поражениях:
Лечебный массаж шейно-воротниковой зоны
Анатомические особенности
Показания
Процедура рекомендована при малоподвижном образе жизни, частых стрессах, нервных расстройствах и остеохондрозе.
Лечебный массаж при неосложненном остеохондрозе шейного отдела позвоночника
Помимо сдавления артериальных сосудов и снижения высоты позвонков, при ШОХ нередко защемляются нервные пучки. Это провоцирует спазм мышц соответствующей области тела, онемение и иные парестезии верхних конечностей.
Шейный остеохондроз обычно развивается на фоне физических нагрузок (ношения тяжестей на плечах), частого и продолжительного пребывания в статичной позе (офисная работа, швеи, диспетчера, водители и пр.). Вместе с нервами и сосудами при остеохондрозе страдают и мышцы шеи — от тяжести воздействия и напряжения, а иногда и от судорог.
Лечебный массаж при шейном остеохондрозе — эффективный способ получить ремиссию и избавиться от неприятных симптомов. При регулярном проведении манипуляции процедура позволяет приостановить течение болезни и предотвратить более серьезные изменения в хрящевых и костных структурах.
Массаж делают в положении лежа на животе. Для удобства и большего прогревания тканей специалист использует массажное масло. Позвоночник во время воздействия не затрагивается. Длительность сеанса около получаса.
Противопоказания
Противопоказания к лечебному массажу только воротниковой зоны при остеохондрозе можно поделить на временные и абсолютные. Обычно воздействие проводят после того, как стихают воспалительные процессы и нормализуется общее самочувствие.
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Как проходит лечебный массаж шейно-воротниковой зоны
Выбор техники зависит от цели массажа. Иногда процедуру совмещают с вакуумными банками или аппаратной методикой.