Синдром горнера что это такое у человека
Синдром Горнера
БЫСТРАЯ НАВИГАЦИЯ — Синдром Горнера
Что такое синдром Горнера?
Синдром Горнера – это специфический комплекс симптомов, обусловленный патологическими изменениями в структурах симпатической части нервной системы. Впервые симптом был описан швейцарским офтальмологом Й. Горнером.
Причины синдрома Горнера
Офтальмологические симптомы возникают вследствие патологических процессов в области грудной клетки и шеи. Наиболее распространенными причинами синдрома Горнера являются:
Симптомы и клиническая картина синдрома Горнера
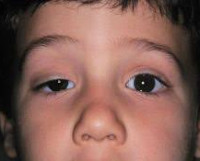
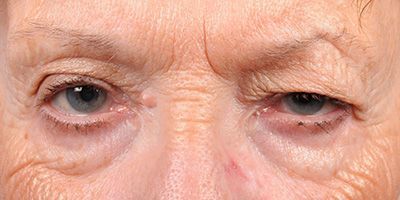
Выделяют клиническую триаду характерную для синдрома Горнера: птоз – опущение верхнего века, миоз – сужение зрачка и энофтальм – западение глазного яблока. Все симптомы возникают только на стороне поражения. Помимо характерной триады у пациентов с синдромом Горнера возникают следующие симптомы:
Диагностика — синдром Горнера
Диагностика этого синдрома не составляет трудностей. Диагноз ставится уже при осмотре пациента. Больше сложностей возникает при верификации заболевания, которое вызвало синдром Горнера. Поэтому после осмотра пациента, выяснения особенностей анамнеза заболевания и жалоб, ему назначается комплекс лабораторных и инструментальных исследований.
В клиниках Израиля используются все современные методы диагностики синдрома Горнера. С помощью высокоспециализированной медицинской аппаратуры израильские специалисты быстро и точно находят причину синдрома Горнера.
Лечение в Израиле — синдром Горнера
Израильские неврологи и нейрохирурги имеют возможность лечения практически всех заболеваний, которые вызывают синдром Горнера. Помимо этого пациентам назначается комплекс процедур направленных на восстановление нормального функционирования поврежденных структур.
Израильские специалисты используют эффективные методики кинезитерапии (лечение с помощью пассивных и активных движений). С пациентами работают высококвалифицированные специалисты, которые обучают больных всем необходимым упражнениям и следят за правильностью их выполнения. При длительном парезе нервных волокон восстановить полностью работу пораженных мышц очень сложно. Однако израильские специалисты успешно восстанавливают все утраченные функции.
Мионейростимуляция заключается в воздействии на пораженное нервное волокно и мышцу импульсами тока. В процессе процедуры пациент не ощущает никакого дискомфорта. Уже после нескольких сеансов больные отмечают значительное улучшение своего состояния: пораженные мышцы приходят в тонус, улучшается кровообращение и лимфооток.
Хотя синдром Горнера не вызывает угрозы жизни пациента, заболевание приносит много дискомфорта больным. При необходимости израильские специалисты проводят хирургическую пластику дефектов лица, вызванных синдромом Горнера.
Синдром горнера что это такое у человека
Неврологическая анизокория. Размер зрачка регулируют две мышцы радужки. Сфинктер (мышца, суживающая зрачок) иннервируется парасимпатической системой, а дилататор (мышца, расширяющая зрачок) — симпатической системой. Определите, является ли анизокория большей в темноте (затруднено расширение в глазе с меньшим зрачком) или на свету (затруднено сужение в глазе с большим зрачком).
А. Анизокория, более выраженная в темноте
1. Синдром Горнера (поражение симпатической иннервации глаза)
а. Клинические характеристики
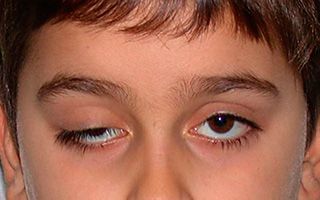
— Птоз. Имеется птоз верхнего века и «перевернутый» птоз нижнего века (нижнее веко приподнято). Вместе они создают впечатление энофтальма, но истинный энофтальм отсутствует. Птоз верхнего века при синдроме Горнера умеренный. Особенно малозаметен он у пожилых пациентов, когда нижнее веко опущено в связи с возрастными изменениями кожи.
— Сужение зрачка. Анизокория обычно не отмечается, она более очевидна в темноте. Помните, что относительный миоз связан со слабостью расширения зрачка, а не с избыточностью сужения.
— Задержка расширения зрачка. При включении света нормальный зрачок расширяется быстро, а меньший зрачок при синдроме Горнера расширяется более медленно, то есть с «задержкой». Осветите лицо пациента снизу карманным фонарем. Выключите в комнате свет и наблюдайте за медленным изменением анизокории. Анизокория будет видна только в ярком свете, затем максимально видима в течение 5 секунд в темноте, и затем уменьшится после 15—20 секунд темноты, поскольку зрачок наконец расширится. Дремота вызывает миоз и затушевывает задержку расширения зрачка. Разбудите спящего пациента перед исследованием задержки расширения зрачка.
— Гомолатеральный лицевой ангидроз. Это проявление не связано с постганглионарным симпатическим повреждением.
— Гетерохромия радужки (различный цвет радужки) сопровождает врожденный синдром Горнера.

Анатомия пути симпатической иннервации глаза (окулосимпатический путь)
— Центральный окулосимпатический нейрон берет начало в заднебоковых отделах гипоталамуса и спускается в латеральных отделах ствола мозга к спинному мозгу.
— Преганглионарный нейрон начинается в боковом роге спинного мозга (С8-Т2) в так называемом «цилиоспинальном центре». Его волокна проходят вд края верхушки легкого и под подключичной артерией, а затем поднимаются по передней поверхности шеи.
— Постганглионарный нейрон начинается в верхнем шейном ганглии, и его пупиллярные волокна в тесной связи с внутренней сонной артерией следуют через шею, основание черепа и кавернозные синусы. (Вазомоторные симпатические волокна следуют отдельно с наружной сонной артерией В глазницу окулосимпатические волокна входят в составе длинных реснитчатых нервов.
Этиология синдрома Горнера. Центральный синдром Горнера обычно связан с инсультом. Преганглионарные повреждения могут иметь опухолевое происхождение, а постганглионарные повреждения обычно легко выражены. Постганглионарный синдром Горнера, сопровождающийся болевыми ощущениями, требует исключения расслоения внутренней сонной артерии.
Исследование синдрома Горнера
Центральный синдром Горнера обычно сопровождается другими симптомами нарушения функции ствола мозга (например, синдром Валленберга). Наблюдается также гомолатеральный ангидроз лица, шеи и туловища.
Преганглионарный синдром Горнера сопровождается гомолатеральным ангидрозом только лица. Слабость и атрофия мышц гомолатеральной руки обусловлены повреждением С8-Т2 корешков спинного мозга или плечевого сплетения. Если имеется также боль в надключичной ямке, необходимо исключить опухоль верхушки легкого. Соберите анамнез относительно любых имевшихся хирургических вмешательств и травм шеи или грудной клетки, например, катетеризации центральных сосудов, тиреоидэктомии, а также случаев физического насилия, удушения.
Синдром Горнера у пациента с сосудистыми головными болями обычно имеет постганглионарное происхождение. При этом клинически значимый ангидроз лица отсутствует. Внезапная боль в челюсти, ухе, горле или перитонзиллярной области характерна для расслоения сонной артерии. Болезненный постганглионарный синдром Горнера с гомолатеральной тригеминальной дисфункцией (дизестезия, онемение) называется паратригеминальным синдромом Редера и связан с разнообразными повреждениями в области параселлярного и кавернозного синусов.
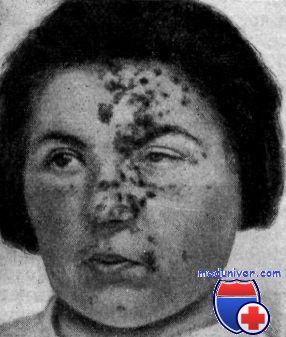
Синдром Горнера
Синдром Горнера – симптомокомплекс, обусловленный поражением симпатической нервной системы, проявляющийся офтальмологическими нарушениями, расстройствами потовыделения и тонуса сосудов на стороне поражения. Клиническая картина представлена птозом, миозом, эндофтальмом в сочетании с гиперемией и дисгидрозом половины лица. Для постановки диагноза применяется проба с оксамфетамином, биомикроскопия глаза, КТ глазниц, тест на изучение реакции зрачков. Терапевтическая тактика сводится к назначению электрической нейростимуляции. Возможна коррекция косметических дефектов при помощи пластических операций.
МКБ-10
Общие сведения
Синдром Горнера (синдром Бернара-Горнера, окулосимпатический синдром) – вторичная патология, которая развивается на фоне других заболеваний. В 75% случаев возникновение приобретенной формы связано с выполнением блокады плечевого сплетения надключичным доступом при использовании большого объема анестетика. Иногда появление синдрома свидетельствует о тяжелых поражениях шеи или грудной клетки (злокачественные новообразования лёгких, медиастинит). Впервые болезнь описал швейцарский офтальмолог Иоганн Фридрих Горнер в 1869 году. Патология с одинаковой частотой встречается среди лиц мужского и женского пола.
Причины синдрома Горнера
Различают врождённую или приобретённую форму заболевания. Врожденный вариант возникает вследствие родовой травмы. Описаны случаи наследования окулосимпатического синдрома по аутосомно-доминантному типу, при этом признаки вовлечения в патологический процесс вегетативной нервной системы могут отсутствовать. Основные причины развития приобретенного варианта:
Патогенез
В основе развития заболевания лежит центральное, пре- или постганглионарное поражение симпатических нервных волокон. Из-за нарушения иннервации верхней тарзальной мышцы или мышцы Мюллера возникает классическое опущение верхних век или перевёрнутый птоз. Выраженность цилиоспинального рефлекса снижается. Патологическая пигментация меланоцитов, формирующих основу радужки, приводит к гетерохромии. Конъюнктива выглядит гиперемированной, что обусловлено расширением сосудов при параличе гладких мышц или патологии симпатической вазоконстрикторной реакции. Паралич или парез орбитальной мышцы глаза ведет к энофтальму. Симптоматика болезни развивается с противоположной стороны от зоны поражения.
Симптомы синдрома Горнера
Для патологии характерно одностороннее течение. Пациенты предъявляют жалобы на опущение верхнего века или небольшое поднятие нижнего. Визуально определяется анизокория, вызванная сужением одного из зрачков. На поражённой стороне лица отмечается нарушение потоотделения и гиперемия. Глаз выглядит посаженным вглубь глазницы, выраженность эндофтальма незначительная. Клиническую симптоматику усугубляет сужение глазной щели. Выделение слез резко затруднено, в редких случаях глаз кажется «мокрым». Из-за стойкого миоза ухудшается темновая адаптация, больные отмечают, что стали хуже видеть в сумерках, хотя острота зрения сохраняется. Развитие заболевания в детском возрасте часто приводит к тому, что со стороны поражения радужка имеет более светлый оттенок.
Осложнения
Нарушение иннервации является предрасполагающим фактором к развитию воспалительных заболеваний переднего сегмента глаза (конъюнктивит, кератит, блефарит). Из-за измененной топографии глазного яблока по отношению к слезной железе возникает её дисфункция, это потенцирует развитие ксерофтальмии. Западение глаза способствует проникновению инфекционных агентов в орбиту. В тяжелых случаях возможно формирование флегмоны или субпериостального абсцесса глазницы. У большинства больных развивается вторичная гемералопия, которая не поддается классическим методам лечения.
Диагностика
Постановка диагноза базируется на результатах физикального осмотра и специальных методов исследования. При осмотре выявляется миоз, гетерохромия и западение глазного яблока на пораженной стороне. Реакция зрачков на свет вялая или не определяется. Основные методы диагностики:
Дифференциальная диагностика проводится с анизокорией различного генеза и синдромом Пти. При обнаружении анизокории пациенты подлежат дальнейшему обследованию, поскольку данный симптом также может наблюдаться при нарушении мозгового кровообращения, аномалиях развития глаза. Болезнь Пти часто называют обратным окулосимпатическим синдромом. При этой патологии определяется мидриаз, экзофтальм, расширение складок век, офтальмогипертензия, не свойственные классическому окулосимпатическому синдрому.
Лечение синдрома Горнера
Заболевание тяжело поддается лечению. Доказана определенная эффективность применения нейростимуляции. Благодаря низкоамплитудным электрическим импульсам происходит стимуляция пораженных мышц, это способствует улучшению трофики и полному либо частичному восстановлению утраченных функций. Если болезнь возникла на фоне гормонального дисбаланса, показана заместительная терапия гормональными средствами. При низкой эффективности метода рекомендуется оперативное устранение косметического дефекта. Применение методик пластической хирургии позволяет провести коррекцию птоза и энофтальма. Изучается возможность применения кинезиотрапии в лечении заболевания. Суть методики сводится выполнению массажа для стимуляции пораженных зон.
Прогноз и профилактика
Исход синдрома Горнера может быть неблагоприятным в прогностическом плане при невозможности устранить причину повреждения нервных волокон. Если этиологическим фактором является гормональная дисфункция, назначение заместительной терапии позволяет купировать все проявления болезни. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к своевременной диагностике и лечению заболеваний ЛОР-органов и щитовидной железы, коррекции гормонального фона. Если клиническая картина болезни связана с объемными образованиями глазницы, пациенты должны состоять на диспансерном учете у офтальмолога. Рекомендована КТ орбит в динамике.
Синдром Горнера
Общие сведения
Синдром Горнера – неврологическое расстройство, обусловленное частичной или полной несостоятельностью симпатического ствола (парное сплетение нервных волокон, простирающихся от основания черепа до копчика). Клинические проявления развиваются ипсилатерально, т.е. на той же стороне, где имеет место поражение данного нейронного пути. Характерная клиническая картина определяется нарушениями процессов потоотделения, аккомодации зрачка, тонуса век, положения глазного яблока.
Данный синдром был изучен и описан в ХIХ веке несколькими специалистами в разных странах (независимо друг от друга), поэтому приоритет является спорным. Наиболее распространенное эпонимическое название связано с именем швейцарского офтальмолога Иоганна (Йоханна) Фридриха Горнера, в английской транскрипции Хорнера, однако французские и итальянские историки медицины настаивают на том, что Клод Бернар (Франция) опубликовал равноценную по значимости работу почти на двадцать лет раньше. Отсюда синонимическое название «синдром Бернара-Горнера» или «Горнера-Бернара» (в зависимости от принадлежности авторов к той или иной национальной медицинской школе). Употребляются также названия «окулосимпатический синдром», «окулосимпатический парез» и т.д. Отдельные элементы этого же симптомокомплекса были описаны в ХVIII веке Франсуа Пурфуром дю Пти (Франция), но синдромом Пти в ряде источников называют «синдром, обратный по клиническим проявлениям синдрому Горнера» (одностороннее сочетание экзофтальма, мидриаза и аномального увеличения глазной щели).
За более подробной информацией о существующих в настоящее время проблемах с эпонимическими наименованиями, а также о симпатическом и парасимпатическом отделах автономной нервной системы рекомендуем обратиться к материалу «Синдром Ади».
Точные эпидемиологические данные в отношении синдрома Горнера на сегодняшний день не получены. Принято считать, что от пола заболеваемость не зависит.
До трех четвертей всех регистрируемых случаев синдрома Горнера являются ятрогенными, т.е. обусловленными медицинскими вмешательствами в области грудных или шейных нервных сплетений (дренажи, блокады, пресечения и т.п.). Остальной статистический объем приходится на долю травм (в т.ч. родовых), опухолей, инфекций, аутоиммунных заболеваний, нейродегенеративных процессов, эндокринной и сосудистой патологии. Значимую роль играет наследственная предрасположенность. В отдельных случаях клиническая картина, соответствующая описанию синдрома Горнера, развивается при интенсивной мигрени и носит преходящий характер. У каждого третьего пациента с ранним (детским) синдромом Горнера причины остаются неустановленными.
К типичным проявлениям синдрома Горнера относят опущение (птоз) века, западение глазного яблока в глазницу (эндофтальм), миоз (сужение одного из зрачков) и, соотв., анизокорию, покраснение кожи и конъюнктивы, дисгидроз (неадекватная активность потовых желез на лице). Указанные явления наблюдаются на стороне поражения симпатического ствола.
У детей с синдромом Горнера нередко имеет место гетерохромия в виде асимметричной окраски радужных оболочек.
Поскольку абсолютное большинство случаев синдрома Горнера носят вторичный характер, доминировать может клиника основного заболевания (например, онкологического или сосудистого, см. «Причины»).
К вероятным осложнениям относятся вторичные инфекции с образованием абсцессов, синдромом сухого глаза, а в наиболее тяжелых случаях – с развитием целлюлита орбитального или периорбитального.
Диагноз устанавливается по результатам биомикроскопии и нескольких функциональных проб (закапывание), позволяющих оценить сохранность приспособительных реакций правого и левого зрачка, с обязательным учетом всех доступных анамнестических сведений. По мере необходимости прибегают к визуализирующим методам (напр., КТ глазницы).
Синдром Горнера в настоящее время остается в числе трудноизлечимых расстройств. Методом выбора считается нейростимуляция. Обязательно проводится лечение основного заболевания, по отношению к которому синдром является осложнением. Косметический дефект паллиативно устраняют (по объективным показаниям) методами пластической хирургии.
Опущение века
Опущение века или птоз — это состояние, которое может быть врожденным или приобретенным. Главная опасность состоит в том, что опущение века может являть собой не только неприятный косметический дефект, но и быть симптомом тяжелого заболевания.
В норме край верхнего века перекрывает глазное яблоко и радужную оболочку примерно на 1/3. Но это не столь важно для определения наличия птоза, так как опущение века, как правило, сразу заметно и больному, и окружающим, в сравнении со здоровым глазом.
Такое состояние, как опущение верхнего века, способно ограничивать видимость вследствие сужения глазной щели, приводить, таким образом, к излишней нагрузке на органы зрения, «перенапрягая» их. По этой причине опущение принято считать и офтальмологической патологией, которая может спровоцировать нарушение зрения. Однако, совершенно не лишним будет и визит к неврологу, об этом ниже.
Причины опущения века
Верхнее веко — это не просто кожный лоскут. Веко состоит из мышцы, присоединяющейся к хрящу в области глазницы. Мышца (она так и называется – мышца, поднимающее верхнее веко) находится в толще подкожно-жировой клетчатки.
Основные причины патологии:
Учитывая множество факторов, приводящих к опущению века — консультация врача необходима в обязательном порядке.
Неврологические заболевания, приводящие к птозу
Опущение века после введения ботулотоксина
По статистике, после инъекций в области глаз ботулотоксина («Ботокса» и других препаратов, его содержащих) опущение века случается в 20% осложненных случаев, но это практически всегда связано с ошибками при проведении процедуры или же связано с индивидуальной особенностью человека.
Опущение века после введения ботокса неприятно, но, к счастью, его нельзя считать серьезной патологией, так как без дополнительной терапии признаки опущения полностью исчезают на протяжении 3-4 недель после инъекции препарата.
Лечение опущения века
Если причиной опущения века стало неврологическое заболевание, такое как миастения или невропатия, то прежде всего проводится терапия основного заболевания. Так как птоз является симптомом, то на фоне излечения основной болезни уходит и он.
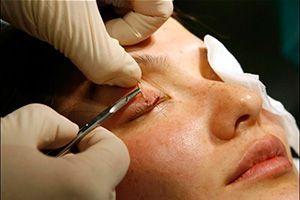
Однако, в ряде случаев, полное восстановление невозможно, и тогда проводится хирургическое лечение с косметической целью или, если птоз приводит к существенному нарушению жизнедеятельности в виду ухудшения зрения, то и с лечебной.
Детям такую операцию проводят не ранее 3-х летнего возраста, но это следует сделать как можно скорее, чтобы предупредить снижение зрения и развитие косоглазия.
С целью устранения косметического дефекта (когда зрение не нарушено) операцию рекомендовано производить после периода полового созревания, когда костный лицевой скелет окончательно сформирован.
Если опущение вызвано травмой, операцию можно проводить непосредственно при начальной обработке раневой поверхности хирургом, либо после заживления, то есть спустя 6-12 месяцев.
Так или иначе, решение о сроке проведения операции доктор принимает в зависимости от конкретного случая.
Профилактика развития опущения века
Важным моментом в профилактике опущения века является своевременное лечение любых заболеваний, которые могут спровоцировать данную патологию. К примеру, невриты лицевых нервов необходимо безотлагательно лечить у невролога, а возможность опущения век после инъекций ботокса следует обязательно обсудить с проводящим манипуляцию специалистом.
Если вы замечаете слабость век, связанную с возрастными изменениями, то здесь вам могут помочь косметические и народные средства. Методы профилактики включают в себя использование подтягивающих масок, масел и массажных процедур.
Массаж кожи век следует проводить при опущенных веках. Перед процедурой веки можно протереть лосьоном, чтобы удалить сальные чешуйки и открыть выводящие протоки сальных желез. Массажируют при помощи ватного тампона или диска, пропитанного антисептическим раствором или специальной мазью. Используют поглаживание с легким надавливанием, проводя круговые и прямолинейные движения, направляясь от внутреннего угла глаза к внешнему углу. Можно слегка поколачивать веки подушечками пальцев.
Существует специальная гимнастика при слабости глазных мышц.
Исходное положение – стоя, сидя или лежа.
Движения глазным яблоком во время упражнений должны быть максимально широкими, но не до боли. Двигательный темп можно со временем усложнять. Длительность такой профилактики – минимум 3 месяца.
Стоит отметить, что при миастении и миопатии подобные упражнения противопоказаны, так как способствуют усугублению опущения века вследствие «истощения» мышцы. Поэтому, прежде чем заниматься любым способом лечения, необходимо проконсультироваться со специалистом.