возможен конфликт с пуповиной что это значит
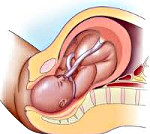
Обвитие пуповиной
Обвитие пуповиной – патология, характеризующаяся расположением одной или нескольких петель пуповины вокруг шеи или тела плода. Клинически со стороны матери данное состояние никак не проявляется, редко возникает риск преждевременной отслойки плаценты. У ребенка при обвитии пуповиной присутствует вероятность развития внутриутробной гипоксии, что сопровождается ухудшением работы ЧСС и двигательной активности. Диагностика базируется на данных УЗИ, кардиотокографии, цветного допплеровского картирования. Лечение обвития пуповиной зависит от состояния ребенка и матери, преимущественно используется выжидательная тактика.
Общие сведения
Обвитие пуповиной – особое состояние в акушерстве, сопровождающееся обматыванием пупочного канатика вокруг туловища, ножек или шеи плода. Такое состояние относится к патологии беременности, так как может спровоцировать развитие серьезных последствий – преждевременной отслойки плаценты, неправильного положения и предлежания, гипоксии или асфиксии плода. Пуповина представляет собой канатик из соединительной ткани, внутри которого проходит вена и две артерии. Она обеспечивает связь между плацентой и плодом. Обвитие пуповиной диагностируется примерно у каждой 4-5 женщины в период вынашивания на разных сроках гестации. Петли располагаются преимущественно вокруг шеи плода.
Осложнения в процессе вынашивания или родов, возникшие на фоне обвития пуповиной, развиваются примерно у 10% беременных. Обвитие представляет угрозу, если пуповина слишком короткая – менее 40 см. В такой ситуации существует высокий риск преждевременной отслойки плаценты. При длинной пуповине (от 70 см) обвитие также опасно, так как возможно расположение нескольких петель вокруг анатомических частей ребенка, а также формирование узлов, при затягивании которых с высокой вероятностью происходит асфиксия плода.
Причины обвития пуповиной
Обвитие пуповиной развивается на разных сроках беременности и может быть спровоцировано несколькими факторами. Одним из наиболее значимых является гипоксия плода. В данном случае из-за недостатка кислорода ребенок начинает совершать активные хаотичные движения, вследствие которых запутывается в петлях пупочного канатика. Обвитие пуповиной часто диагностируется при ее длине более 70 см. В таком случае образуются петли, в которые ребенок самостоятельно проскальзывает. Обвитие пуповиной может быть связано и с генетическим фактором, поэтому его также следует учитывать.
Часто обвитие пуповиной возникает на фоне многоводия. При такой акушерской патологии в маточной полости имеется достаточно места для движений плода, в результате которых он запутывается в петлях. При недостатке пространства обвитие пуповиной развивается на фоне малой активности ребенка. Доказано, что в такой ситуации канатик склонен самостоятельно образовывать петли, которые в последующем располагаются вокруг тела или шеи ребенка. Стать причиной обвития пуповиной может и любая экстрагенитальная патология матери, спровоцировавшая гипоксию плода и, как следствие, увеличение его двигательной активности. Риск патологии увеличивается на фоне железодефицитной анемии у беременных.
Обвитие плода пуповиной чаще наблюдается у женщин, подверженных воздействию негативных факторов в период беременности (плохая экологическая обстановка, вредные условия производства). Нередко обвитие пуповиной развивается, если пациентка склонна к вредным привычкам – курению, наркомании, алкогольной зависимости. Систематические стрессы, эмоциональные нагрузки, способствующие увеличению концентрации адреналина в крови будущей мамы, тоже увеличивают риск данной патологии. Недостаточное поступление питательных компонентов с пищей, несбалансированное питание – предрасполагающий фактор, который может послужить причиной обвития пуповиной.
Симптомы обвития пуповиной
Обвитие пуповиной разделяется на несколько видов с учетом определенных значимых факторов. От них зависит прогноз беременности и план родоразрешения. В зависимости от того, сколько петель присутствует, выделяют следующие формы обвития пуповиной:
Если обвитие пуповиной многократное, выделяют такие его варианты: изолированный (все петли располагаются вокруг одной анатомической области) и сочетанный (в этом случае петли локализуются в нескольких анатомических зонах, к примеру, на шее и теле плода). Также различают тугое и нетугое обвитие пуповиной. Последний вариант диагностируется у 90% пациенток с таким диагнозом и имеет благоприятный прогноз. При тугом обвитии пуповиной присутствует огромный риск передавливания сосудов и прекращения кровообращения, что становится причиной острой гипоксии и асфиксии плода.
Обвитие плода пуповиной не проявляется патологическими симптомами со стороны матери. Женщина не ощущает дискомфорта, однако она может заметить повышенную двигательную активность плода. Такие проявления характерны для внутриутробной гипоксии. При аускультации сердцебиения плода возможно учащение показателей. Выявление обвития пуповиной до 32 недель с высокой вероятностью заканчивается самостоятельным распутыванием ребенка, на более поздних сроках из-за уменьшения пространства в матке вероятность устранения обвития снижается, ведение беременности требует тщательного наблюдения со стороны акушера-гинеколога.
Диагностика обвития пуповиной
Диагностировать обвитие пуповиной удается в ходе планового УЗИ при беременности с 14 недели гестации, когда плацента и канатик полностью сформировались. В процессе сканирования врач УЗ-диагностики определяет присутствие петель и их локализацию. Важно понимать, что обвитие пуповиной не всегда грозит серьезными осложнениями для плода, на ранних этапах он легко запутывается и выпутывается, так как имеет небольшие размеры, а в матке достаточно пространства для движения. При обнаружении патологии назначается цветовое допплеровское картирование. Оно позволяет увидеть кратность обвития пуповиной и направление течения крови по артериям и вене. При наличии 2-х и больше петель требуется тщательное наблюдение и подробное изучение типа обвития. Для этого применяется трехмерное эхографическое обследование. Оно позволяет подробно рассмотреть локализацию пупочного канатика и отличить обвитие от истинного узла.
Чтобы оценить состояние плода при обвитии пуповиной, проводится допплерометрия. С ее помощью специалист видит интенсивность кровотока в сосудах и выявляет возможное недостаточное поступление кислорода, обращает внимание на двигательную активность. Используя кардиотокографию, удается оценить работу сердечно-сосудистой системы ребенка, его активность и выявить присутствующие признаки гипоксии. Характерный признак недостатка кислорода, определяемый при кардиотокомониторинге – уменьшение ЧСС при совершении движений. В ходе КТГ при обвитии пуповиной также обращают внимание на тонус матки.
Лечение обвития пуповиной
Специальное лечение обвития пуповиной не предусмотрено. При обнаружении такого патологического состояния женщина должна быть готова чаще посещать гинеколога и не отказываться от проведения дополнительных диагностических мероприятий. При обвитии пуповиной с целью раннего обнаружения симптомов кислородного голодания плода каждую неделю показано кардиотокографическое мониторирование. Госпитализация при обвитии пуповиной плода обоснована, если имеются признаки острой гипоксии и нарушения маточно-плацентарного кровообращения.
При обвитии пуповиной пациентке следует полностью исключить любые переживания и стрессы. Эмоциональные всплески способствуют повышеннию синтеза адреналина, который негативно сказывается на состоянии плода и способствует нарушению маточно-плацентарного кровотока. Обвитие пуповиной также предполагает соблюдение рационального питания. Следует употреблять побольше полезной витаминизированной пищи. При обвитии пуповиной рекомендуется избегать воздействия негативных факторов окружающей среды, в том числе и пассивного курения, нахождения в задымленных помещениях, работы на вредных производствах.
Медикаментозное лечение обвития пуповиной рутинно не назначается. В отдельных случаях врач может рекомендовать прием препаратов, улучшающих маточно-плацентарный кровоток, витаминные комплексы. Способ родоразрешения зависит от типа обвития пуповиной, а также состояния матери и плода. Наиболее благоприятным вариантом является нетугое однократное изолированное обвитие пуповиной. В данном случае показаны физиологические роды с дежурным или персональным врачом. В заблаговременной госпитализации необходимости нет.
В случае естественных родов при обвитии пуповиной важно тщательно следить за состоянием матери и плода. Каждые 30 минут врач должен контролировать сердечный ритм ребенка с помощью кардиомониторинга и при замедлении ЧСС ускорить процесс родоразрешения. При рождении плода с обвитием пуповиной шеи петля снимается, как только головка пройдет родовой канал. При тугом многократном обвитии пуповиной и признаках гипоксии показано экстренное кесарево сечение независимо от срока эмбриогенеза. В этом случае возможно развитие гипоксии и даже внутриутробной гибели плода.
При тугом многократном обвитии пуповиной физиологические роды противопоказаны, так как ребенок и без того подвергается кислородному голоданию. Во время схваток и потуг сосуды сильно сужаются, что приводит к еще большему дефициту кислорода и развитию удушья. Также тугое обвитие пуповиной может стать причиной преждевременной отслойки плаценты. С целью профилактики данного осложнения в родах проводится плановая госпитализация в 37 недель с последующим родоразрешением путем кесарева сечения.
Прогноз и профилактика при обвитии пуповиной
При обвитии пуповиной прогноз в целом благоприятный. В большинстве случаев удается доносить беременность до 38 недель и родить здорового малыша. Главное – следовать предписаниям акушера-гинеколога. Профилактика обвития пуповиной предполагает устранение причинных факторов. Пациентка должна исключить стрессы, негативные влияния внешней среды, профессиональные вредности и пагубные привычки. Также важно обеспечить рациональное питание, обогащенное витаминами, регулярные прогулки на воздухе.
Предупредить обвитие пуповиной поможет специальная ЛФК для беременных, которую может назначить специалист. Положительно сказывается на состоянии плода дыхательная гимнастика. Такие упражнения при обвитии пуповиной позволят восполнить дефицит кислорода. Профилактика обвития пуповины также заключается в своевременной диагностике и лечении железодефицитной анемии, которой часто страдают беременные. Чтобы избежать акушерской патологии, женщина должна следовать рекомендациям врача и сдавать все назначенные анализы.
Возможен конфликт с пуповиной что это значит
Патология, которую нередко диагностируют на последних сроках беременности, перед самыми родами, — это обвитие пуповиной плода. В норме длина этого «каната», с помощью которого связываются между собой организмы матери и ребёнка, составляет от 40 до 60 см. Состоит этот уникальный орган из соединительной ткани, пупочной вены внутри и двух артерий.
При увеличении длины сосудов возникает проблема «длинной пуповины» (если по своим размерам она превышает 70 см), которая приводит к обвитию плода и патологическому образованию узлов. Нужно знать причины, которые приводят к такому развитию событию, чтобы избегать их во время беременности.
Причины обвития плода пуповиной
О причинах обвития пуповиной ходит немало вымыслов и мифов. Беременная женщина должна чётко понимать, где — обычный слух, а где — правда. Не стоит верить в народные фантазии о том, что во время вынашивания малыша нельзя вязать или плести, а также активно заниматься гимнастикой. Если упражнения подобраны правильно, они пойдут только на пользу маме и ребёнку. По-настоящему бояться и избегать нужно следующих факторов, приводящих к обвитию пуповиной:
гипоксия плода (нехватка кислорода);
наличие в рационе будущей мамы продуктов, возбуждающе действующих на центральную нервную систему (кофе, крепкий чай, шоколад, свежий чеснок, какао и др.);
частые стрессы (повышенное содержание адреналина в крови);
многоводие.
Все эти обстоятельства протекания беременности заставляют малыша интенсивнее двигаться в утробе, а слишком длинная пуповина при такой его активности начинает запутываться и обвивать его тельце или шею. Нужно уметь распознавать эту патологию быстро и своевременно, чтобы врачи успели предпринять соответствующие меры.
Признаки и диагностика патологии
Признаки обвития пуповиной
Внешним симптомом обвития пуповиной является только чрезмерная активность плода. Сильная нехватка кислорода чаще всего вызывает у малыша панику, его шевеления становятся слишком интенсивными, он сильно толкается и переворачивается. Диагноз подтвердить или опровергнуть можно только в лабораторных условиях.
Сначала на кардиотокографическом исследовании (КТГ) обнаруживается периодическое уменьшение числа сердечных сокращений в моменты шевеления ребёнка.
Потом УЗИ показывает наличие петель пуповины на шее малыша.
Цветное доплеровское картирование позволяет увидеть сосуды пуповины и определить различные показатели, важные для данной патологии.
Если в результате всех этих обследований угроза для жизни и здоровья плода не обнаружена, ничего предпринимать не нужно, так как нередко обвитие исчезает само. Активно двигаясь, ребёнок может так же легко распутаться, как и запутался. Главная опасность такого состояния — возникновение гипоксии.
Чем опасно обвитие пуповиной
Последствия обвития плода пуповиной будут зависеть от его вида. Медики выделяют несколько уровней сложности этой патологии:
однократное и многократное (двукратное и трёхкратное) обвитие, в зависимости от того, сколько раз пуповина обмотала малыша или его части тела;
нетугое и тугое;
изолированное (только вокруг шеи плода или только вокруг конечностей) и комбинированное (спутаны разные части тела ребенка).
Чаще всего диагностируют однократное, нетугое, изолированное — оно не представляет для малыша опасности, и если к моменту родов ребёнок не смог выпутаться сам, акушер-гинеколог легко решит эту проблему. Гипоксия плода в таких случаях — явление редкое. Поэтому при таком развитии патологии роды успешно протекают. Во время родовой деятельности врач тщательно следит за показаниями работы сердца ребёнка, отслеживая, не началась ли гипоксия. Если роды по каким-то причинам затягиваются, делают стимулирующую инъекцию. Как только головка малыша показывается, её тут же аккуратно освобождают от обмотавшейся пуповины.
Если же наблюдается многократное, тугое, комбинированное обвитие (даже один из этих показателей), а также неправильное предлежание плода, — всё это очень опасно и может иметь плохие последствия для ребёнка и течения родов:
гипоксия, возникающая при сдавливании сосудов пуповины и её натяжении, при тугом обвитии вокруг тела, конечностей, шеи ребёнка — чаще всего это происходит в момент продвижения плода по родовым путям;
натяжение сосудов и сужение просветов между ними;
резкое снижение кровоснабжения маленького организма, а значит — его питания;
асфиксия (о ее последствиях мы уже писали ранее);
отслойка плаценты, что повлечёт за собой преждевременное родоразрешение.
Каждое из этих последствий очень опасно для ребёнка. Поэтому после 37 недель беременности при диагностике обвития пуповины такого рода чаще всего принимают решение делать плановое кесарево сечение. Если ситуация выходит из-под контроля до этого срока (наблюдается тяжёлая гипоксия и асфиксия), для сохранения жизни малышу операция проводится немедленно.
Профилактика обвития
Профилактика обвития плода пуповиной
Понятно желание каждой беременной женщины знать, как избежать обвития плода пуповиной. Профилактические меры по предупреждению патологии сводятся к правильному образу жизни и соблюдению всех врачебных рекомендаций:
избегать стрессовых ситуаций;
дышать чаще свежим воздухом;
заниматься плаванием;
точно выполнять рекомендации врача, вовремя проходить все назначенные обследования: при умеренном, неопасном нарушении кровотока могут быть назначены нутриенты и витамины, помогающие ребенку нормально развиваться, несмотря на уменьшение питания; препараты для улучшения «текучести» крови;
делать дыхательные упражнения;
заниматься специальной гимнастикой;
Цель этих мер — не допустить кислородного голодания малыша, гипоксии и его повышенной активности, которые приводят к обвитию. При этом настоятельно не рекомендуется лечить данную патологию народными сомнительными «снадобьями» и выполнять сложные акробатические этюды якобы для того, чтобы «распутать» петлю пуповины. Будьте благоразумны: в такой ситуации никто, кроме квалифицированного врача, вам не поможет.
Резус-конфликт, или Конфликт внутриутробного периода
Гемолитическую болезнь плода (эритробластоз) впервые описал Гиппократ. Однако этиология заболевания долго оставалась неизвестной. Только в ХХ столетии удалось доказать, что в подавляющем большинстве случаев эритробластоз развивается вследствие несовместимости крови матери и плода по резус-фактору. Тогда же были разработаны методы предупреждения резус-конфликта. Появилась надежда, что с внедрением профилактики эта «патология вовсе исчезнет из акушерской практики». К сожалению, этого не произошло
Резус-конфликт: орел или решка?
Ровно 69 лет назад К. Landsteiner и A.S. Wiener при иммунизации кроликов и морских свинок эритроцитами макаки резус (Macacus rhessus) получили антитела, которые вызывали агглютинацию (склеивание, слипание) обезьяньих эритроцитов и эритроцитов человека.
Полученные антитела назвали антирезусными (анти-Rh), идентифицированный с их помощью антиген — резус-антигеном или резус-фактором, эритроциты, имеющие этот антиген, — резус-положительными, а не имеющие такового — резус-отрицательными.
На сегодняшний день описано более 500 антигенов, причисленных к системе резус. Но резус-принадлежность крови по-прежнему определяется по наличию или отсутствию антигена, открытого К. Landsteiner и A.S. Wiener, поскольку по иммуногенной активности он значительно превосходит все ныне известные антигены.
Кодируется «главный» антиген геном RhD. У резус-отрицательных людей такого гена нет. Резус-положительные индивиды могут иметь как гомозиготный, так и гетерозиготный набор генов RhD. В переводе на общедоступный язык это означает, что некоторым из них каждый из родителей передал по гену RhD, а некоторые унаследовали этот ген от одного из родителей, потому что у второго (будь то мать или отец) такового просто не было.
Не вдаваясь в тонкости генетических закономерностей, отметим, что вероятность рождения резус-положительного ребенка достигает 100% в нескольких случаях: если один из родителей резус-отрицателен, а второй — гомозиготен по гену RhD; если оба родителя являются гомозиготными по вышеупомянутому гену; если один из родителей — гомозиготен, а второй — гетерозиготен. У резус-положительных родителей с гетерозиготным набором генов вероятность появления резус-положительного ребенка уменьшается до 75%. В семье, где один из родителей резус-положителен с гетерозиготным набором, а другой — резус-отрицателен, вероятность составляет 50%.
Так или иначе, обычно резус-конфликт с тяжелыми гемолитическими осложнениями возникает между резус-отрицательной матерью и резус-положительным плодом. Иногда массивное образование антирезусных антител, приводящее к эритробластозу, наблюдается у резус-положительных матерей. Странное, на первый взгляд, сходство объясняется существованием слабых и частичных фенотипов резус-антигена.
Около полувека назад ученым удалось доказать, что введение резус-отрицательной женщине анти-Rh-иммуноглобулина в послеродовой период снижает риск развития резус-конфликта при повторной беременности
И те и другие возникают в результате различных пертурбаций в гене RhD. Но слабые антигены, имея тот же набор эпитопов (проще говоря, иммунологически активных участков длиной в несколько аминокислот), что и нормальный антиген, явно уступают ему по количеству эпитопов (в норме на один эритроцит приходится от 10 тыс. до 35 тыс. эпитопов). Тогда как частичные антигены характеризуются неполным набором иммунологически активных участков: один или два известных эпитопа у них отсутствуют.
В дополнение картины заметим, что беременных с частичными и слабыми антигенами относят к резус-отрицательным.
Резус-конфликт: факты и только факты
Резус-антигены появляются на эритроцитах плода «возрастом» 35–40 дней. Это известно достоверно. Равно как и то, что, впервые попав в кровоток резус-отрицательной матери, эритроциты плода стимулируют выработку антирезусных IgM. Сколько времени уходит на подготовку первичного иммунного ответа, точно не известно. Как правило, идентифицировать антирезусные антитела в материнской сыворотке удается по прошествии 8–9, а порой — 24 недель.
На повторную «встречу» с эритроцитами плода иммунная система матери незамедлительно отвечает массивной выработкой антирезусных IgG, роль которых в развитии гемолитической болезни весьма велика.
Благодаря небольшой молекулярной массе (гораздо меньшей, чем у «участников» первичного ответа) IgG-антитела, не в пример антирезусным IgМ, легко преодолевают плацентарный барьер и проникают в кровь плода. Последует ли за этим гемолиз эритроцитов плода и насколько тяжело будет протекать гемолитическая болезнь — во многом зависит от количества IgG, преодолевших плаценту. Уровень IgG-антител, в свою очередь, связан с количеством материнских антител, которое, достоверно увеличиваясь на 16-й, 24-й и к 36-й неделе, снижается до нормы к 40-й неделе. Не стоит сбрасывать со счетов и скорость трансплацентарного переноса. Хотя бы потому, что в первые 23 недели беременности, когда скорость трансплацентарного переноса мала, гемолитическая болезнь плода развивается редко. В более поздние сроки беременности скорость возрастает, и в родах уровень IgG-антител у плода выше, чем у матери, а гемолиз достигает максимума.
Резус-конфликт: возможные сценарии
При первой резус-несовместимой беременности эритроциты плода обычно попадают в кровь матери во время родов, а первичный иммунный ответ развивается уже после рождения ребенка, да и то всего у 16% женщин. Иногда по непонятным причинам, а иногда вследствие патологии плаценты или переливания резус-положительной крови иммунная система матери начинает вырабатывать антирезусные IgG задолго до родов. К счастью, случается это редко и еще реже дело заканчивается гемолитической болезнью.
Во время второй, впрочем, как и для всех последующих беременностей, риск развития гемолитической болезни существенно увеличивается. (Причем риск существует независимо от того, как закончилась первая беременность: искусственным абортом, самопроизвольным выкидышем, с образованием антирезусных антител или благополучно.) Болезнь при повторной беременности протекает тяжелее.
Но если мать и плод несовместимы не только по резус-антигену, но и по группам крови, вероятность неблагоприятного исхода второй беременности резко ослабевает: эритроциты плода, попадая в кровоток матери, настолько быстро разрушаются, что иммунная система матери не успевает отреагировать на их появление. По какой причине у некоторых женщин иммунный конфликт с плодом реализуется после четвертой или даже пятой беременности — пока неясно. То же самое можно сказать и о различных вариантах гемолитической болезни. Практика показывает, что заболевание может протекать бессимптомно. Может привести к гибели ребенка на 20–30-й неделе внутриутробного развития или к появлению универсального отека плода. И, наконец, может вызвать раннее развитие тяжелой анемии или тяжелой желтухи.
Зато патогенез болезни изучен достаточно хорошо. При непосредственном участии антирезусных IgG эритроциты плода разрушаются преимущественно в печени. Если потери велики, костный мозг, печень, легкие, селезенка и некоторые другие органы плода начинают вырабатывать эритроциты.
В результате в периферической крови появляются молодые эритроциты — эритробласты, могут увеличиться печень и селезенка, а уровень непрямого билирубина в крови в 10–20 раз превышает норму.
На сегодняшний день описано более 500 антигенов, причисленных к системе резус. Но резус-принадлежность крови по-прежнему определяется по наличию или отсутствию антигена, открытого К. Landsteiner и A.S. Wiener, поскольку по иммуногенной активности он значительно превосходит все ныне известные антигены
Недавно выяснилось, что под влиянием веществ с тромбопластической активностью, которые в больших количествах высвобождаются при разрушении эритроцитов, может развиться синдром диссеминированного внутрисосудистого свертывания крови (ДВС). У плода, страдающего ДВС, нарушается циркуляция крови, появляются кровоизлияния, нарушается трофика различных тканей — плаценты, печени, мозга.
Резус-конфликт: старые методы на новый лад
Около полувека назад ученым удалось доказать, что введение резус-отрицательной женщине анти-Rh-иммуноглобулина в послеродовой период снижает риск развития резус-конфликта при повторной беременности. Примерно тогда же появилось сообщение о первом внутриутробном заменном переливании крови у плода, страдающего гемолитической болезнью.
В профилактических целях анти-Rh-иммуноглобулин используют и поныне. Разве что расширилась сфера его применения. Во-первых, в первые 72 часа после родов его вводят резус-отрицательным женщинам, которые благополучно (без образования антирезусных антител) перенесли беременность; во-вторых — резус-отрицательным женщинам, перенесшим аборт, в-третьих — резус-отрицательным женщинам на 28-й неделе беременности, у которых отсутствуют специфические антитела, но риск иммунного конфликта с плодом существует.
Что касается заменного переливания крови, то сегодня его используют для лечения тяжелых форм гемолитической болезни, как у плода, так и у новорожденного.
И в том и в другом случае катетер вводят в сосуды пуповины, забирают небольшое количество крови, содержащей материнские антирезусные антитела и билирубин, и заменяют ее резус-отрицательной кровью. Проделывать такую процедуру приходится многократно, особенно в тех случаях, когда необходимо заменить не один, а два объема крови. Но эффект, как говорится, налицо: удаление материнских антирезусных антител и большей части резус-положительных эритроцитов ребенка останавливает разрушение эритроцитов и накопление билирубина, а перелитые ребенку резус-отрицательные эритроциты помогают ему справиться с нехваткой собственных эритроцитов.
Достаточно часто для внутриутробного лечения плода применяют плазмаферез или иммуносорбцию плазмы. В отличие от заменного переливания крови при плазмаферезе и иммуносорбции плазмы риск инфицирования полностью исключен: в обоих случаях сначала берут кровь у матери, а затем взятую кровь возвращают через фильтры, правда, разные.
Весьма широкое применение в лечении новорожденных нашел метод гипербарической оксигенации. Обычно после 2–6 процедур, а в тяжелых случаях после 11–12 посещений барокамеры, в которую подается чистый увлажненный кислород, у младенца снижается уровень непрямого билирубина в крови и улучшается общее состояние.
При относительно легких формах желтухи уровень непрямого билирубина в крови ребенка снижают, облучая его ультрафиолетовой лампой и назначая ему фенобарбитал.
Насколько часто применяют еще один метод внутриутробного лечения плода — история умалчивает, но обойти его вниманием нельзя. Суть необычного метода состоит в том, что беременным пересаживают кусочек кожи мужа. Кожа приживаясь, «принимает огонь на себя» и тем самым облегчает положение еще неродившегося ребенка. Вот такой отвлекающий маневр.